
Yolanda Viana
En mayo y junio de 1959 «Acta Pediátrica Española» publicaba...
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
Mediciones de laboratorio y parámetros en la patología del estado ácido-base, por el doctor Andrés Olivé Badosa
Accidentes pediátricos en el hogar, por los doctores María Jesús Suescum y Ferrer Masip
Una nueva posibilidad terapéutica de la tuberculosis del niño, por el doctor Andrés González Meneses
Historia clínica comentada del niño intervenido, por el doctor Joaquín Checa
Crónica en homenaje al Dr. Suárez Perdiguero, por el doctor A. Arbel
AÑO XXVII ACTA PEDIÁTRICA ESPAÑOLA NÚM. 313
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
Perfusión pulmonar anormal del recién nacido, por el doctor Obes Polleri
La tos ferina. Contribución a su profilaxis y tratamiento, por los doctores Juan Bosch Marín y Luis Lescure del Río
A propósito de un caso de síndrome de Ehlers-Danlos, por la doctora Estellés Valls
En marzo y abril de 1969 «Acta Pediátrica Española» publicaba...
FIGURAS DE LA PEDIATRÍA
El Dr. Manrique Zunzunegui
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
FIGURAS DE LA PEDIATRÍA
El Dr. Óscar Valtueña Borque
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
En Enero de 1969 «Acta Pediátrica Española» publicaba...
FIGURAS DE LA PEDIATRÍA
El Dr. Antonio Belaustegui Cueto
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
En Noviembre y Diciembre de 1968 «Acta Pediátrica Española» publicaba...
FIGURAS DE LA PEDIATRÍA
El Dr. J. Boix Barrios
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
Trabajos doctrinales y casos clínicos
En Septiembre y Octubre de 1968 «Acta Pediátrica Española» publicaba...
FIGURAS DE LA PEDIATRÍA
El Dr. Federico Collado Otero
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
Introducción sobre el curso de contacto pediátrico, por el doctor J. Boix Barrios
Trabajos doctrinales y casos clínicos
En Julio y Agosto de 1968 «Acta Pediátrica Española» publicaba...
FIGURAS DE LA PEDIATRÍA
El Dr. Antonio Muñollerro Pretel
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
Trabajos doctrinales y casos clínicos
En Mayo y Junio de 1968 «Acta Pediátrica Española» publicaba...
FIGURAS DE LA PEDIATRÍA
El Dr. J. Muguruza Alberdi
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
Trabajos doctrinales y casos clínicos
En Marzo y Abril de 1968 «Acta Pediátrica Española» publicaba...
FIGURAS DE LA PEDIATRÍA
El profesor Manuel Bueno Sánchez
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
Trabajos doctrinales y casos clínicos
Atresia de esófago, por los doctores Ruiz Company y Cuadros García
Mortalidad infantil por tuberculosis en España entre 1903 y 1966, por el doctor A. Beláustegui
Nueva orientación terapéutica sobre las convulsiones persistentes en la infancia, por los doctores Pedro M. de Castro, Eduardo Ciria Latre y María del Carmen Zabalza
En Enero y Febrero de 1968 «Acta Pediátrica Española» publicaba...
FIGURAS DE LA PEDIATRÍA
El doctor Manuel Tolosa Latour
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
Trabajos doctrinales y casos clínicos
En Noviembre y Diciembre de 1967 «Acta Pediátrica Española» publicaba...
FIGURAS DE LA PEDIATRÍA
El doctor L. Gubern Salisachs
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
Trabajos doctrinales y casos clínicos
En Septiembre y Octubre de 1967 «Acta Pediátrica Española» publicaba...
FIGURAS DE LA PEDIATRÍA
El doctor Gonzalo Gangoiti
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
El doctor José Boix-Ochoa
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
En Julio y Agosto de 1967 «Acta Pediátrica Española» publicaba...
FIGURAS DE LA PEDIATRÍA
El doctor Blas Agra-Cadarso
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
El doctor Juan Gil-Barberá
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
En Marzo y Abril de 1967 «Acta Pediátrica Española» publicaba...
FIGURAS DE LA PEDIATRÍA
El doctor Antonio Arbelo
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
El doctor Juan Garrido Lestache Cabrera
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
En Enero de 1967 «Acta Pediátrica Española» publicaba...
FIGURAS DE LA PEDIATRÍA
El doctor Javier Matos Aguilar
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
Examen médico en el escolar: unificación internacional de criterios, por el doctor Juan Bosch Marín
Instrumento original para la terapéutica rectal con supositorios, por el doctor Jesús Martínez Fernández de Navia
Memoria de la Sociedad de Pediatría de Madrid
En Octubre, Noviembre y Diciembre de 1966 «Acta Pediátrica Española» publicaba...
FIGURAS DE LA PEDIATRÍA
El doctor Sancho Martínez
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
Labor del Instituto Nacional de Protección a la Infancia y su influencia en la Salud Pública, por el doctor E. Bustamante
FIGURAS DE LA PEDIATRÍA
Los doctores Alonso Muñoyerro, Oliver Cobeña y José Luis Tena
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
Fatiga escolar. Factores endógenos, por el doctor Carlos Vázquez Velasco
Perspectivas de la investigación en medicina e higiene escolar, por el doctor Félix Sancho Martínez
Fatiga en los niños cardiacos en edad escolar, por el doctor Ramón Casares
Selección escolar previa y test de Goodenough, por los doctores Ainsa Font y B. Ferrer Masip
Experiencia sobre la pubertad precoz y el retraso mongólico, por el doctor M. Schachter
Paidopatías yatrogénicas, trabajo de la Unión Europea de Medicina Social
FIGURAS DE LA PEDIATRÍA
El doctor Luciano de la Villa
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
Problemas médico-escolares de los niños superdotados, por el doctor F. Oliver Cobeña
La higiene escolar en el medio rural, por el doctor Adolfo Serigó-Segarra
Problemas médico-sociales de la adolescencia, por el doctor Tena-Núñez
Las anorexias infantiles, por el doctor A. Montero-Rodríguez
Síndrome urémico-hemolítico, artículo reproducido del profesor Felipe de Elizalde
En Julio-Agosto y Septiembre de 1966 «Acta Pediátrica Española» publicaba...
JULIO
FIGURAS DE LA PEDIATRÍA
El profesor Enrique Casado de Frías
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
FIGURAS DE LA PEDIATRÍA
El doctor Alberto Valls
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
FIGURAS DE LA PEDIATRÍA
El doctor José Peña Guitian
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
Revisión sobre el Quinto Congreso de Medicina Deportiva, por los doctores Lina de Sena Garciálvarez y Mariano Macein Rodríguez
El tratamiento de las diarreas infecciosas de la infancia con la asociación sulfamídica, antibiótica y glucosamina, por el doctor A. Montero Rodríguez
Osteogénesis imperfecta, por el doctor Cartagena G. de Bulnes
Las hepatitis virales en el niño, por los doctores V. Fernández, C. Pérez Cañas e I. Pittaluga
En Mayo y Junio de 1966 «Acta Pediátrica Española» publicaba...
MAYO
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
FIGURAS DE LA PEDIATRÍA
El doctor Manuel Martínez Sellés
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
«Acta Pediátrica» y la UNICEF, por el doctor Bosch Marín
La infancia y la juventud en la planificación del desarrollo, por el doctor Maurice Pate
La evolución de UNICEF, por el doctor Henry R. Labauise
Esquema para la evaluación de la infancia y de la juventud en un país, por el doctor Georges Sicault
Informe de las visitas realizadas por los miembros de la Junta Ejecutiva de UNICEF, por el doctor J. Bosch Marín
Fracturas en el recién nacido: clínica y tratamiento, por el doctor Fernando Seral Íñigo
Medicina legal pediátrica, por el doctor Manuel Martínez Sellés
En Abril de 1966 «Acta Pediátrica Española» publicaba...
FIGURA DE LA PEDIATRÍA
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
Tratamiento de las infecciones en la infancia con la asociación penicilina V-lactomicina, por el doctor A. Montero Rodríguez
Artículo reproducido sobre la televisión y los niños, por el doctor Vicente Giménez González
En Marzo de 1966 «Acta Pediátrica Española» publicaba...
FIGURA DE LA PEDIATRÍA
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
En Enero de 1966 «Acta Pediátrica Española» publicaba...
FIGURA DE LA PEDIATRÍA
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
En Diciembre de 1965 «Acta Pediátrica Española» publicaba...
FIGURA DE LA PEDIATRÍA
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
En Noviembre de 1965 «Acta Pediátrica Española» publicaba...
FIGURA DE LA PEDIATRÍA
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
Estudio sobre el pepsinógeno plasmático y urinario en niños normales, por el doctor Manuel Herrera Hernández
La educación sanitaria en las familias de los disminuidos, por los doctores J.A. Ruiz Santamaría y S. Ruiz Company
Tratamiento de las oxiuriasis, por los doctores C. Fajardo Mateos y B. Gadea Garrido
Tratamiento de la hepatitis infecciosa aguda en la infancia, por los doctores C. Gutiérrez Barneto, E.F. Ache, J. Barrionuevo, F. Cáceres, R. García, V. Modesto, V. Ríos, J.R. de Azúa y M. Silgo
En Octubre de 1965 «Acta Pediátrica Española» publicaba...
FIGURA DE LA PEDIATRÍA
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
Estudio sobre metabolismo proteico y muscular en la poliomielitis, por los doctores A. Orozco Acuaviva y F. Rodríguez-López
Cirugía y diabetes en el niño, por el doctor Víctor Scolpini
En Septiembre de 1965 «Acta Pediátrica Española» publicaba...
FIGURA DE LA PEDIATRÍA
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
Educación sanitaria y social de la familia, de los niños y jóvenes, de los maestros y directores de las instituciones», por el doctor Juan Luis Morales
Paidociatría. La escuela al servicio de la salud, por el doctor Félix Sancho Martínez
Los carteros y la propaganda farmacéutica, por el doctor Diego M. Guigou
En Julio y Agosto de 1965 «Acta Pediátrica Española» publicaba...
FIGURA DE LA PEDIATRÍA
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos del mes de julio
V. Salazar y A. Villalobos
Nuevas orientaciones en profilaxis y tratamiento precoz de las maloclusiones, por el doctor Manuel Guzmán Seseña
Puericultura española del setecientos: una contribución inglesa a su desarrollo, por el doctor Jesús Martínez Fernández
Reanimación en cirugía infantil», por el doctor L. Gubern Salisachs
Congreso Internacional de Salud y Educación Sanitaria en España, por el doctor M.G. Peterman
En Junio de 1965 «Acta Pediátrica Española» publicaba...
FIGURA DE LA PEDIATRÍA
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
por el doctor Ángel Peralta
Creatininemia y criatininuria en niños sanos y en hepatópatas, por la doctora Nelly Guerra Córdova
Delincuencia juvenil en España, por los doctores Juan A. Ruiz Santamaría y Santiago Ruiz Company
En Mayo de 1965 «Acta Pediátrica Española» publicaba...
FIGURA DE LA PEDIATRÍA
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
Valor diagnóstico de la urografía en la infancia, por el doctor José Ollé Carreras
Actualidad pediátrica, por el doctor Gómez Pedreira
Neumonías por aspiración, por el doctor Garrido Lestache
Algunos problemas del SOE, en relación con la pediatría y la puericultura, por el doctor A. Montero-Rodríguez
El problema del alcoholismo en la infancia, por el doctor Manuel Herrera Hernández
Conferencia en memoria del profesor Maurice Pate, director ejecutivo de la UNICEF, por el doctor Juan Bosch Marín
En Abril de 1965 «Acta Pediátrica Española» publicaba...
FIGURA DE LA PEDIATRÍA
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
Puericultura prenatal, por el doctor José Guillermo Regueiro Castro
Tétanos neonatorum (un caso curado), por los doctores G. Gutiérrez-Barneto, M. Silgo Pujalte, E. Fernández-Arche
y J.L. Ruiz de Azúa
Importancia de los cítricos en la alimentación de los niños, por los doctores Josefa Alepont Goda y Vicente Modesto Chaumel
Educación sanitaria y pediatría social, por el doctor Juan Bosch Marín
En Marzo de 1965 «Acta Pediátrica Española» publicaba...
FIGURA DE LA PEDIATRÍA
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
En Febrero de 1965 «Acta Pediátrica Española» publicaba...
FIGURA DE LA PEDIATRÍA
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
Tratamiento de las infecciones víricas, por el doctor Óscar Valtueña
Enanismo y encondromas, por el doctor Ángel Peralta Serrano
Eficacia del Lactarium de la Escuela de Puericultura de Valencia, por el doctor José Selfa
La feneticilina en las infecciones infantiles de vías aéreas superiores, por los doctores Escribano Albarrán y Crespo-Hernández
Etiología, patogenia y fisiopatología de la otitis media del lactante, por el doctor Bernardo Pérez Moreno
En Enero de 1965 «Acta Pediátrica Española» publicaba...
FIGURA DE LA PEDIATRÍA
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
Hidrometrocolpos congénito gigante asociado con atresia de vagina, por los doctores José Peña, José M. Rivera y José Díaz Soto
Diarreas crónicas en la infancia. Su diagnóstico, por el doctor Serapio Pajares
La protección al niño a través de la familia, por el doctor Juan Bosch Marín
Particularidades anatómicas del aparato auditivo del recién nacido y lactante con repercusión en la clínica de la otitis media,
por el doctor Bernardo Pérez Moreno
Biografía del profesor Sánchez Villares
En Diciembre de 1964 «Acta Pediátrica Española» publicaba...
FIGURA DE LA PEDIATRÍA
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
Concepto general: pediatría, por el doctor Montero Rodríguez
Malformaciones esqueléticas en las extremidades superiores del recién nacido, por el doctor A. Beláustegui Cueto
Luchas sanitarias y Plan de Desarrollo, por el doctor Rodríguez Pedreira
Biografía del profesor Manuel Cruz Hernández
En busca de un enfoque conciliador del problema de la otitis del lactante, por el doctor Bernardo Pérez Moreno
VI Conferencia Internacional de Salud y Educación Sanitaria de Madrid, por el doctor Bosch Marín
En Noviembre de 1964 «Acta Pediátrica Española» publicaba...
FIGURA DE LA PEDIATRÍA
ARTÍCULOS ORIGINALES
El síndrome de la trisomía autosómica 17-18, por los doctores José Luis Bezanilla y María Carmen Elorza
Oligofrenia, convulsiones y argininuria, por el doctor Ángel Peralta Serrano
Aminoaciduria en las enfermedades renales de la infancia, por los doctores M. Cruz Hernández, C. Gilabert y J.A. Molina Font
Otitis media del lactante, por el doctor Bernardo Pérez Moreno
En Octubre de 1964 «Acta Pediátrica Española» publicaba...
FIGURA DE LA PEDIATRÍA
ARTÍCULOS ORIGINALES
Un nuevo síndrome constituido por escafocefalia, sordera, micrognatismo..., por el doctor Ángel Peralta Serrano
Alcaptonuria, por el doctor López-Linares
Higiene infantil y plan de desarrollo, por el doctor Rodríguez-Pedreira
Las diarreas infantiles en general, tratadas con sulfamidas retardadas, por el doctor D.A. Montero Rodríguez
Salud materno-infantil y organismos internacionales, por el doctor J. Bosch Marín
En Septiembre de 1964 «Acta Pediátrica Española» publicaba...
ARTÍCULOS ORIGINALES
Sesión necrológica con motivo del fallecimiento del excelentísimo Sr. Dr. don Carlos Sáinz de los Terreros, presidente de honor que fue de la Sociedad de Pediatría de Madrid y fundador de la misma
En Julio de 1964 «Acta Pediátrica Española» publicaba...
FIGURAS DE LA PEDIATRÍA
El doctor Jaime de Cárdenas
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
Nanismo intrauterino tipo Russell, por el doctor Ángel Peralta
Mucoproteinemia en niños con cardiopatías congénita y reumática, por el doctor Rafael Avigdor Isacoff
En Junio de 1964 «Acta Pediátrica Española» publicaba...
FIGURAS DE LA PEDIATRÍA
La doctora Matutina Rodríguez de Torner
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
Infecciones víricas, corticoterapia e interferón, por el doctor Óscar Valtueña Borque
Estado actual del problema de la tuberculosis infantil, por el doctor Ramón García Alonso
Urticaria pigmentosa en el niño, por los doctores A. Peralta Serrano y V. Navarro Berástegui
Treclinac®: Nueva y única combinación para el tratamiento del acné
Una nueva formulación que combina clindamicina y tretinoína consigue rápidos resultados contra el acné
Treclinac® es un nuevo producto para el acné que trata eficazmente tanto las lesiones inflamatorias como las no inflamatorias y que posee muy buen perfil de tolerabilidad. Estas propiedades son debidas a una formulación innovadora que contiene clindamicina y dos formas de tretinoína: una forma solubilizada, disponible inmediatamente y una forma cristalina en suspensión, que permite una lenta y progresiva penetración del retinoide en la piel1.
Treclinac® posee importantes beneficios frente a las combinaciones actualmente disponibles para el tratamiento del acné:
Treclinac® es más eficaz que la combinación clindamicina / peróxido de benzoilo puesto que, al poseer esta última dos agentes antimicrobianos y no contar con un retinoide en su formulación, no actúa en las lesiones no inflamatorias2-4.
Treclinac® es mejor tolerado que otras combinaciones a base de retinoide, como la que contiene adapaleno y peróxido de benzoilo, manteniendo la misma eficacia frente a lesiones inflamatorias y no inflamatorias5,6.
Treclinac® es fácil de utilizar y no produce blanqueamiento del cabello o los tejidos ya que no contiene peróxido de benzoilo como las otras dos combinaciones existentes.
Treclinac® cumple con las recomendaciones del Grupo Alianza Global para Mejorar los Resultados en el Acné, que establece que la mayoría de los pacientes con acné deberían ser inicialmente tratados con un retinoide tópico en combinación con un agente antimicrobiano puesto que esto permite atacar a la mayor parte de los factores patogénicos del acné y trata tanto las lesiones inflamatorias como las no inflamatorias7.
Más información:
info@meda.es
www.meda.es
Acceso a ficha técnica
Bibliografía
- Del Rosso JQ, Jitpraphai W, Bhambri S, et al. Clindamycin phosphate 1.2%- tretinoin 0.025% gel: vehicle characteristics, stability, and tolerability. Cutis 2008;81:405-8.
- Schlessinger J, Menter A, Gold M, et al. Clinical safety and efficacy studies of a novel formulation combining 1.2% clindamycin phosphate and 0.025% tretinoin for the treatment of acne vulgaris. J Drugs Dermatol 2007;6:607-15.
- Bettoli V. Efficacy and safety of novel clindamycin 1% / tretinoin 0.025% formulation for acne vulgaris: pooled analysis of 3 phase III studies. Presented at AAD 2013; Poster 6404.
- Duac. Summary of product characteristics. 2011; Stiefel (a GlaxoSmithKline Company), UK.
- Goreshi R, Samrao A, Ehst BD. A double-blind, randomized, bilateral comparison of skin irritancy following application of the combination acne products clindamycin/tretinoin and benzoyl peroxide/adapalene. J Drugs Dermatol 2012;11:1422-6.
- Perez M. Cross-study comparison of efficacy and safety of clindamycin 1%/tretinoin 0.025% and adapalene 0.1%/benzoyl peroxide 2.5% for acne vulgaris. Presented at AAD 2013; Poster 6087.
- Thiboutot D, Gollnick H, Bettoli V, et al. New insights into the management of acne: an update from the Global Alliance to Improve Outcomes in Acne group. J Am Acad Dermatol 2009;60:S1-50.
En Mayo de 1964 «Acta Pediátrica Española» publicaba...
FIGURAS DE LA PEDIATRÍA
El Dr. Avelino González
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
La infancia española ante el plan de desarrollo económico y el ingreso en el Mercado Común, por el doctor Juan Luis Morales
Mucoproteinemia en el recién nacido, por el doctor Lucio Núñez Sánchez
Tocoferolemia en niños recién nacidos, por la doctora Rosa Toyama Tamashiro
En Abril de 1964 «Acta Pediátrica Española» publicaba...
FIGURAS DE LA PEDIATRÍA
El Dr. Ángel Peralta
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
Problemas que plantea el tratamiento de la toxicosis (conclusión), por el doctor Ciriaco Laguna
Paidociatría, por el doctor Félix Sancho Martínez
Factores hereditarios influyentes en la delincuencia juvenil en Valencia (1957-1961), por los doctores Juan A. Ruiz Santamaría
y Santiago Ruiz Company
Estudio de la mortalidad infantil en La Línea de la Concepción durante el siglo actual y de la natalidad en el último decenio
(1951-1962), por el doctor José Alfonso Ruiz Marín
Nota sobre los Servicios de los Dispensarios de Higiene Infantil del Estado
Episodio crítico asociado a una afectación del estado de conciencia en un lactante de 16 meses con intoxicación accidental por cannabis
Sr. Director:
Cannabis sativa es una planta con propiedades psicoactivas. Es ilegal, pero su consumo en España, al igual que en otros países, va en aumento1. La intoxicación accidental por cannabis en niños es poco frecuente, pero puede ser grave.
Presentamos el caso de una niña de 16 meses de origen marroquí, previamente sana, con intoxicación aguda por cannabis. La anamnesis resultó difícil debido a la barrera idiomática. Los padres refirieron que, mientras la niña jugaba, comenzó a presentar somnolencia, y 2 horas después, un episodio de rigidez generalizada. Avisaron a los servicios de urgencias, que le administraron diazepam rectal por sospecha de una crisis convulsiva, con lo que se resolvió la rigidez. La niña no asociaba más sintomatología y los padres negaban cualquier otro antecedente. Al llegar al servicio de urgencias del hospital, presentaba un estado general regular, se encontraba estuporosa y respondía sólo a estímulos dolorosos con el llanto (en la escala de coma de Glasgow mostraba una puntuación de 9 sobre 15). No presentaba focalidad neurológica en la exploración, las pupilas eran midriáticas y reaccionaban lentamente a la luz. Las constantes vitales eran normales y presentaba un adecuado estado de hidratación y perfusión. Se realizaron pruebas complementarias (analítica de sangre, escáner craneal y punción lumbar), que resultaron normales. El análisis para la detección de tóxicos en orina resultó positivo en cannabis. En las primeras horas de ingreso, la paciente presentó hipotermia y dificultad respiratoria, detectándose sibilancias en la auscultación. Se pautó salbutamol nebulizado y oxígeno suplementario en gafas nasales, con lo que su estado mejoró. En las siguientes 12 horas se resolvió la hipotermia y la paciente presentó varios picos febriles, taquicardia y despertares espontáneos con llanto intenso. Experimentó una mejoría progresiva del nivel de conciencia hasta la normalización a las 24 horas de su ingreso. Ante la positividad a cannabis en orina, se informó a la familia, y los padres recordaron que sus vecinos estuvieron fumando marihuana en la casa, por lo que el probable mecanismo de intoxicación fue su ingesta. La paciente fue dada de alta 3 días después, tras poner el caso en conocimiento de los servicios sociales y realizar un parte de lesiones.
Los cannabinoides actúan en el organismo a través de dos receptores principales, unos están en el sistema nervioso central y otros en los tejidos periféricos. Los primeros son los principales responsables de sus efectos psicológicos y cognitivos2-4. En España es la droga ilícita más consumida y está socialmente aceptada. La frecuencia de su consumo va en aumento y, por tanto, también la posibilidad de intoxicación de la población infantil5,6. Hay que tener en cuenta una precaución añadida: la intoxicación aguda se produce en niños que, con más probabilidad, están expuestos de manera crónica a más de una sustancia7. El efecto tras su inhalación es inmediato. Tras su ingesta, la absorción es errática, los efectos se inician 1 hora después y se mantienen durante 5 horas2,8,9, aunque en este caso fueron más prolongados.
En cuanto al tratamiento, es eficaz realizar un lavado gástrico y administrar carbón activado en las primeras 2 horas postingesta. Posteriormente, los esfuerzos terapéuticos deben ir encaminados a tratar los síntomas, ya que no existe un antídoto específico10. En este caso no se realizó el lavado gástrico, ya que la posible ingesta había ocurrido entre 4 y 6 horas antes del diagnóstico.
Este caso tiene algunas peculiaridades que conviene resaltar: a) la niña presentó una crisis convulsiva, lo cual ha sido referido únicamente en 3 publicaciones previas5,7,8; b) la paciente presentó una alteración autónoma con hipotermia seguida de hipertermia; c) además, cursó con una crisis de broncoespasmo, que se contradice con el efecto de broncodilatación descrito en el cannabis, y d) una complicación añadida en esta paciente fue la barrera idiomática, que dificultó enormemente la entrevista con la familia.
La alteración del estado mental de un niño pequeño tiene un amplio diagnóstico diferencial, que incluye infecciones, traumatismos, trastornos metabólicos e intoxicaciones. La anamnesis es fundamental para orientar el diagnóstico, pero en casos de intoxicaciones, como sucedió en el caso que presentamos, la familia no siempre va a referir datos que apoyen el diagnóstico. Por tanto, debe sospecharse siempre ante un niño con sintomatología neurológica no atribuible a otra causa evidente.
El pilar más importante del tratamiento debería ser la prevención. Hay que educar a los padres acerca de los efectos adversos del consumo abusivo de sustancias, ya sea en presencia o no de los niños.
Bibliografía
- Comisión Clínica de la Delegación del Gobierno para el Plan Nacional sobre Drogas (DGPNSD). Informe sobre cannabis, febrero de 2006 [consultado el 27/11/2013]. Disponible en: http://www.pnsd.msc.es/Categoria2/publica/pdf/CannabisII.pdf
- Atakan Z. Cannabis, a complex plant: different compounds and different effects on individuals. Ther Adv Psychopharmacol. 2012; 2: 241-254.
- Fitzgerald KT, Bronstein AC, Newquist KL. Marijuana poisoning. Topics in Compan An Med. 2013; 28: 8-12.
- Martin Santos R, Crippa JA, Batalla A, Bhattacharyya S, Atakan Z, Borwardt S, et al. Acute effects of a single, oral dose of d9-tetrahydrocannabinol (THC) and cannabidiol (CBD) administration in healthy volunteers. Curr Pharm Des. 2012; 18(32): 4.966-4.979.
- Croche Santander B, Alonso Salas MT, Loscertales Abril M. Intoxicación accidental por cannabis: presentación de cuatro casos pediátricos en un hospital terciario del sur de España. Arch Argent Pediatr. 2011; 109(1): e4-7.
- Velasco Arnaiz E, Trenchs Sainz de la Maza V, Curco y Barcenilla AI, Velasco Rodríguez J, Matalí Costa JL, Luaces Cubells C. ¿Quién da positivo para cannabis en urgencias de pediatría? An Pediatr (Barc). 2010; 72(6): 385-390.
- García-Algar O, Mur Sierra A. Exposición a drogas de abuso en pediatría. An Pediatr (Barc). 2013; 79(2): 65-67.
- Bonkowsky JL, Sarco D, Pomeroy SL. Ataxia and shaking in a 2-year-old girl. Acute marijuana intoxication presenting as seizure. Pediatr Emerg Care. 2005; 21(8): 527-528.
- Hervás JA, Fiol M, Vidal C, Masip MC. Intoxicación por ingestión de hachís en niños. Med Clin (Barc). 1987; 88(14): 563.
- Rubio F, Quintero S, Hernández A, Fernández S, Cozar L, Lobato IM, et al. Flumazenil for coma reversal in children after cannabis. Lancet. 1993; 341: 1.028-1.029.
Consumo y actitud ante el alcohol de los adolescentes de 13-18 años de edad en la provincia de Valladolid
Objetivo: Estudiar la prevalencia de consumo y la actitud ante el alcohol en los adolescentes escolarizados de la provincia de Valladolid.
Métodos: De un total de 18.888 alumnos matriculados en los centros de enseñanza secundaria durante el curso escolar 2011-2012, se seleccionó una muestra de 2.412 escolares. Se realizó una amplia encuesta de carácter anónimo y autocumplimentada, extrayendo los datos relacionados con el alcohol.
Resultados: Un 77,2% de escolares había ingerido alcohol al menos en una ocasión. La edad de inicio en el consumo se situó entre los 13 y los 14 años. El 64% de los encuestados declaró haber tenido una intoxicación aguda en el último año. El patrón de consumo más frecuente fue el de fin de semana, en bares o pubs, y los combinados o cubatas fueron las bebidas más consumidas. Un 8,3% de los encuestados había conducido (moto o coche) bajo los efectos del alcohol, y un 20,4% montado en coche o moto del conductor que lo había ingerido. El consumo de alcohol se relacionó con el consumo de las amistades, el hábito de fumar, el uso de drogas y otros factores. Por el contrario, mantener una buena relación con el padre y los profesores funcionó como un factor de protección.
Conclusiones: Nos encontramos con resultados demoledores en cuanto al consumo de alcohol y las borracheras en los adolescentes. Consideramos prioritario realizar esfuerzos y disponer de recursos institucionales en educación para frenar el hábito de consumir alcohol de los adolescentes.
Nuevo VITADÉ, ahora 1 sola dosis al día
El complemento alimenticio VITADÉ frasco de 30 mL, de Humana Spain, cuya posología es 0,5 mL 2 veces al día, cambia de formato y posología. El nuevo VITADÉ, más concentrado, es un frasco de 15 mL con la nueva posología de 0,5 mL 1 sola vez al día. El nuevo VITADÉ se presenta en estuche con nuevo diseño, con el marcado de «Nueva Fórmula» y «Ver posología», para que facilite su identificación.
VITADÉ (C.N. 258236.1) es un complemento alimenticio con Vitamina D y DHA, cuya dosis diaria es equivalente a 400 UI de vitamina D y 20 mg de DHA. La nueva fórmula, más concentrada, permite que sólo sea necesario 1 dosis/día.
En Marzo de 1963 «Acta Pediátrica Española» publicaba...
FIGURAS DE LA PEDIATRÍA
El doctor Jaime Magaz, vicepresidente de la Sociedad de Pediatría de Madrid
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
Cómo aumentar las inmunizaciones infantiles, por el doctor Agustín Rodríguez Sánchez
Tratamiento de las diarreas infantiles con sulfamidas retardadas asociadas, por el doctor A. Montero Rodríguez
Vacunación antipoliomielítica en la provincia de Segovia, por el doctor F. Pérez Gallardo
Instituto de Puericultura «Manuel Suárez». Memoria correspondiente al año 1962, por el doctor Jesús Martínez Fernández
TIBOLA: presentación de un caso clínico de esta entidad emergente
Las rickettsiosis se encuentran dentro de las denominadas enfermedades emergentes. En nuestro país, el principal agente etiológico es Rickettsia conorii, que produce, en los meses de verano, una característica costra negra en el punto de inoculación y se acompaña de fiebre y exantema cutáneo. Algunas especies recientemente descubiertas de Rickettsia, como Rickettsia slovaca, producen cuadros clínicos con características diferentes respecto a la fiebre botonosa mediterránea. Ante un cuadro de linfadenitis y antecedente de picadura de garrapata debe sospecharse el cuadro clínico conocido como TIBOLA (tick-borne lymphadenopathy) o DEBONEL (Dermacentor-borne, necrosis, erithema, lymphadenopathy). El principal vector, Dermacentor marginatus, se encuentra en toda España, aunque la mayoría de casos publicados proceden del norte del país. Describimos el caso de un niño de 3 años de edad, con un bultoma cervical anterior de gran tamaño, localizado en la línea media, y se analizan los hallazgos clínicos y analíticos encontrados, así como el diagnóstico serológico.
Lupus eritematoso neonatal cutáneo. Importancia de la sospecha diagnóstica
Sr. Director:
El lupus eritematoso neonatal (LEN) es una enfermedad infrecuente del recién nacido relacionada con el paso transplacentario de anticuerpos1. Alrededor del 50% de los pacientes presenta alteraciones cutáneas2.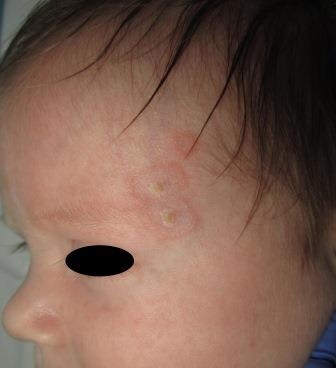 Figura 1. Lesiones anulares eritematoso-violáceas con descamación untuosa en la región frontal izquierdaSe describe el caso de un recién nacido a término, varón, de 2 meses de edad, con lesiones eritematoso-violáceas anulares con descamación untuosa, localizadas en las sienes y el occipucio (figura 1), desde el primer mes de vida. La madre padecía una tiroiditis de Hashimoto y negaba haber tenido abortos previos; en su estudio se detectaron anticuerpos positivos sin clínica asociada. En la analítica destacaban anticuerpos anti-Ro y anti-La positivos a títulos elevados, sin alteraciones en el hemograma ni en las enzimas hepáticas. La auscultación cardiopulmonar y el ecocardiograma fueron normales. En este caso se diagnosticó un LEN con afectación cutánea y se instauró tratamiento con un corticoide tópico y fotoprotección, con resolución del proceso.
Figura 1. Lesiones anulares eritematoso-violáceas con descamación untuosa en la región frontal izquierdaSe describe el caso de un recién nacido a término, varón, de 2 meses de edad, con lesiones eritematoso-violáceas anulares con descamación untuosa, localizadas en las sienes y el occipucio (figura 1), desde el primer mes de vida. La madre padecía una tiroiditis de Hashimoto y negaba haber tenido abortos previos; en su estudio se detectaron anticuerpos positivos sin clínica asociada. En la analítica destacaban anticuerpos anti-Ro y anti-La positivos a títulos elevados, sin alteraciones en el hemograma ni en las enzimas hepáticas. La auscultación cardiopulmonar y el ecocardiograma fueron normales. En este caso se diagnosticó un LEN con afectación cutánea y se instauró tratamiento con un corticoide tópico y fotoprotección, con resolución del proceso.
El LEN afecta a 1/12.000-20.000 recién nacidos vivos1. Se atribuye al paso transplacentario de anticuerpos anti-Ro y, con menor frecuencia, anti-La o U1-RNP2; además, intervienen factores ambientales y genéticos3, como el HLADR3/DR2 y el HLA-Cw3.
El 50% de los afectados presenta manifestaciones cutáneas, generalmente con lesiones eritematosas anulares descamativas1,4. Otras formas son el eritema periocular y la dermatitis seborreica-like. Estas alteraciones se resuelven espontáneamente en 15-17 semanas4. La afectación cardiaca ocurre en el 50% de los casos, marca el pronóstico y suele corresponder a un bloqueo cardiaco completo2. Otras alteraciones asociadas son las hepáticas, generalmente en forma de colestasis reversible, y las citopenias2. Por ello, en neonatos con sospecha de LEN se debe realizar un examen físico y cardiológico, un obtener hemograma y una determinación de enzimas hepáticas y anticuerpos5,6. Es conveniente efectuar un seguimiento bioquímico y hematológico hasta la negativización de los anticuerpos maternos.
Las lesiones cutáneas tienden a resolverse espontáneamente cuando se produce el aclaramiento de anticuerpos maternos. El tratamiento dermatológico se basa en la fotoprotección, aunque pueden usarse corticoides tópicos de baja potencia durante periodos cortos1,5. Los corticoides orales están indicados si existe una afectación cardiaca, hepática o hematológica. Además, en el 50% de los pacientes con afectación cardíaca es necesario implantar un marcapasos2.
Se destaca la importancia de establecer un diagnóstico precoz y realizar un seguimiento de la madre en embarazos sucesivos. En muchos casos los autoanticuerpos se detectan en las madres por primera vez7, y la mayoría de ellas se encuentran asintomáticas o presentan síntomas aislados de enfermedades del tejido conectivo1,7. El riesgo de desarrollo de una enfermedad autoinmune de estas pacientes es de un 73% a los 5 años1. Asimismo, el niño tiene más posibilidades de desarrollar una enfermedad autoinmune en su vida adulta2.
Bibliografía
- Aguilera Peiró P, Vicente Villa A, González Enseñat MA, Ros Viladoms J, Antón López J, Velasco Sánchez D. The clinical spectrum of cutaneous neonatal lupus erythematosus. An Pediatr (Barc). 2009; 70: 287-292.
- Requena C, Pardo J, Febrer I. Lupus eritematoso infantil. Actas Dermosifilogr. 2004; 95: 203-212.
- Chang C. Neonatal autoimmune diseases. Lupus. 2012; 21: 1.487-1-491.
- Inzinger M, Salmhofer W, Binder B. Neonatal lupus erythematosus and its clinical variability. J Dtsch Dermatol Ges. 2012; 10: 407-411.
- Hon KL, Leung AK. Neonatal lupus erythematosus. Autoimmune Dis. 2012 [doi: 10.1155/2012/301274].
- Jaka A, Zubizarreta J, Ormaechea N, Tuneu A. Cutaneous neonatal lupus erythematosus. Indian J Dermatol Venereol Leprol. 2012; 78: 775.
- Izmirly PM, Llanos C, Lee LA, Askanase A, Kim MY, Buyon JP. Cutaneous manifestations of neonatal lupus and risk of subsequent congenital heart block. Arthritis Rheum. 2010; 62: 1.153-1.157.
Osteomielitis crónica multifocal recurrente
La osteomielitis crónica multifocal recurrente se considera actualmente una variante de un trastorno autoinflamatorio infrecuente, que requiere un alto índice de sospecha clínica para efectuar un adecuado abordaje diagnóstico y terapéutico. Presentamos un caso clínico típico, aportando datos sobre las hipótesis etiopatogénicas que se manejan actualmente en esta entidad.
Comunicación científica (XII). Conocimientos básicos para elaborar un artículo científico (7): El sistema de revisión por pares («peer review») a debate: fortalezas y debilidades
La revisión por pares es un eslabón imprescindible en el proceso de publicación de las mejores revistas, y constituye un mecanismo fundamental de control de calidad. Consiste en la valoración crítica de los manuscritos enviados a las revistas por parte de expertos que no forman parte del personal editorial, con el fin de medir su calidad, factibilidad y rigurosidad científica.
En este artículo se analizan las diversas formas de revisión (simple ciego, doble ciego y abierta), los requisitos para ser revisor (conocimiento del tema, imparcialidad, academicidad, innovación y responsabilidad), las fortalezas, debilidades y limitaciones del sistema (lentitud, arbitrariedad, anonimato, falta de concordancia entre revisores y trato diferencial) y algunas falacias que conviene despejar.
Utilización de una encuesta dirigida a escolares para el análisis de los hábitos miccionales
Objetivos: Evaluar la prevalencia y las características de los hábitos miccionales e intestinales en la población infantil de nuestro entorno, e identificar las relaciones existentes entre ellos, comparándolos también con los resultados obtenidos en otras poblaciones distintas a la nuestra.
Material y métodos: Se diseñó un estudio observacional, descriptivo y transversal sobre hábitos miccionales e intestinales en una muestra de niños de último curso de enseñanza primaria. Después de realizar una encuesta anónima sobre estos hábitos, se incluyó en el estudio a un total de 98 escolares. Para evaluar su relación con los hábitos miccionales e intestinales, se dividieron en grupos en función del sexo y la presencia o no de incontinencia urinaria.
Resultados: La tasa de participación fue del 70,40%. Se analizaron las tasas de prevalencia para los síntomas miccionales e intestinales, y se observó que los hábitos miccionales anormales más frecuentes fueron las maniobras de retención en 30 niños (43,3%), la urgencia miccional en 25 (36,2%), la nicturia en 20 (29%), la frecuencia miccional aumentada en 17 (24,6%), el chorro débil en 14 (20,3%), la presencia de algún tipo de incontinencia en 10 (14,4%), el goteo posmiccional en 7 (10,1%), los escapes con la risa o el esfuerzo en 6 (8,7%) y el chorro intermitente en 5 (7,2%). En 4 individuos (5,8%) se observó incontinencia diurna, nicturna o mixta, frecuencia miccional disminuida o retardo al iniciar la micción. Por último, en 2 (2,9%) se advirtió un esfuerzo para mantener la micción, dolor frecuente con la micción o estreñimiento, y sólo en 1 (1,4%) se registró escape de heces. Además, la incontinencia urinaria fue más frecuente en los individuos de sexo femenino.
Conclusiones: La encuesta diseñada y validada mediante el presente estudio ha resultado ser una herramienta original y útil para dicho fin, permitiendo detectar y describir problemas de salud a nivel comunitario. El sexo femenino favorece la presencia de incontinencia urinaria en los pacientes pediátricos. En los sujetos con incontinencia urinaria es más probable la presencia de frecuencia miccional aumentada, goteo posmiccional, chorro miccional intermitente y estreñimiento.
Candidiasis cutánea congénita, ¿una entidad poco frecuente o infradiagnosticada?
La candidiasis cutánea congénita es una infección poco frecuente, producida por Candida spp., que se desarrolla en la primera semana de vida. Su curso es habitualmente benigno y autolimitado, aunque existen casos graves de infección diseminada.
Se presentan 2 casos de recién nacidos con eritema generalizado y rápida evolución a exantema papulopustular. En los cultivos de las lesiones se aisló Candida albicans. Ambos recibieron tratamiento tópico y presentaron una evolución favorable y sin complicaciones.
Se revisan los factores de riesgo, la fisiopatología, las formas de presentación y la evolución de la candidiasis cutánea congénita.
El rechazo a alimentarse y la selectividad alimentaria en el niño menor de 3 años: una compleja combinación de factores médicos, sensoriomotores y conductuales
El rechazo de un niño a alimentarse se caracteriza por su negativa a comer todos o la mayoría de los alimentos. La selectividad alimentaria se caracteriza por la ingesta de una variedad limitada de alimentos y el rechazo a la mayoría de los nuevos nutrientes. Cuando los problemas de rechazo de alimentos y selectividad persisten, los niños corren el riesgo de tener deficiencias nutricionales. A pesar de que casi todos los niños con problemas de alimentación tienen alguna condición biológica, la mayoría de los programas de intervención se centran en los componentes conductuales. Los términos «rechazo a alimentarse» y «selectividad alimentaria» parecen implicar que se trata de comportamientos voluntarios cuando, en realidad, es muy probable que se deban a problemas médicos o sensoriomotores no identificados que transforman el proceso de alimentarse en algo difícil o doloroso. El presente trabajo tiene como objetivo ofrecer una revisión de los factores que deben tenerse en cuenta en la evaluación y el tratamiento del niño que rechaza alimentarse o que se muestra excesivamente selectivo en la aceptación de alimentos.
Niños portadores de una válvula de derivación de líquido cefalorraquídeo: motivos de consulta, diagnósticos y consumo de recursos en el servicio de urgencias
Objetivos: Determinar los motivos de consulta en el servicio de urgencias de los niños portadores de válvula de derivación de líquido cefalorraquídeo (VDL), así como sus diagnósticos al alta, y comparar el consumo de recursos que generan con el de la población general.
Métodos: Se revisan los datos referentes a la sintomatología, la actuación y el diagnóstico definitivo de todas las consultas realizadas en el servicio de urgencias por parte de los niños portadores de VDL, desde el 1 de abril de 2010 al 31 de marzo de 2011 (grupo 1). Se seleccionan todas las consultas generadas en el mismo año de un grupo de pacientes no portadores de VDL inmediatamente antes de las consultas de los portadores de VDL (grupo 2). El coste económico se valora mediante el número de consultas y las exploraciones complementarias.
Resultados: Se incluyen 250 consultas de portadores de VDL, que corresponden a 99 pacientes (grupo 1). Los motivos de consulta más frecuentes son los vómitos, la fiebre y la cefalea, y los diagnósticos la infección respiratoria (22,6%) y la disfunción valvular (14%). El grupo 2 queda constituido por 250 niños, que realizan 549 consultas. Los pacientes del grupo 1 reciben más exploraciones complementarias por consulta que el grupo 2 (el 48 frente al 25%; p <0,001), y el coste económico que generan también es mayor (mediana de 77,9 frente a 70 €/consulta; p <0,001); este aumento está relacionado con las consultas por sintomatología potencialmente asociada a disfunción valvular.
Conclusiones: Los niños portadores de VDL consultan a menudo por una sintomatología potencialmente asociada a disfunción valvular, pero ésta no se confirma en muchas ocasiones. El gasto sanitario que generan es superior al del resto de usuarios de urgencias, debido principalmente a las pruebas realizadas para descartar una disfunción valvular. Dada su baja frecuencia, es necesario desarrollar escalas clínicas que mejoren la selección de los pacientes a quienes deben realizarse estas pruebas.
Epidemiología de «Staphylococcus aureus» resistente a la meticilina (SAMR): experiencia en un hospital infantil
En las últimas dos décadas la prevalencia de Staphylococcus aureus resistente a la meticilina (SAMR) ha aumentado de forma notoria. El SAMR infecta frecuentemente a niños. Tradicionalmente, las infecciones por SAMR se limitaban a niños con factores de riesgo subyacentes o a niños que frecuentaban las instituciones sanitarias; sin embargo, está aumentando la prevalencia en niños sanos de la comunidad. El objetivo de este trabajo es realizar un estudio descriptivo de las características de los pacientes que han tenido una infección por SAMR en el Hospital Infantil Niño Jesús de Madrid entre octubre de 2009 y diciembre de 2011. Los datos analizados demuestran la utilidad del sistema de vigilancia epidemiológica y de las medidas de aislamiento. La mayoría de los niños incluidos en este estudio con infección por SAMR comunitaria adquirieron la infección durante algún contacto con el sistema sanitario.
Estudio ESINFAN, de Laboratorios Ordesa, sobre la utilización de simbióticos en la infancia
Más del 98% de los pediatras prescriben preparados simbióticos para mejorar la función intestinal
El bienestar de los más pequeños depende en gran medida de su flora intestinal, sobre todo del equilibrio entre las bacterias buenas y malas que la componen. Su desajuste puede provocar problemas de salud como la gastroenteritis aguda, la segunda infección más habitual en la edad pediátrica, después de las infecciones respiratorias, y que representan un motivo recurrente de consulta e ingreso hospitalario.Cuando se dan este tipo de infecciones, los complementos simbióticos son de utilidad para recuperar el equilibrio de la flora intestinal, y los pediatras españoles apuestan cada vez más por utilizarlos. En cifras, y según el Estudio ESINFAN, elaborado por Laboratorios Ordesa, un 98,5% de los pediatras españoles utilizan este tipo de complementos después de las infecciones gastrointestinales como gastroenteritis para ayudar a recuperar el funcionamiento intestinal, y un 95% los recomiendan en combinación con antibióticos para minimizar las molestias que pueden causar a nivel digestivo. El estudio pone de relieve que cuando los niños toman un simbiótico como Symbioram® se aprecia una mejora significativa en la calidad de vida gastrointestinal. Los principales beneficios se detectaron en el abordaje de la diarrea e hinchazón abdominal.Los simbióticos son complementos alimenticios que incorporan conjuntamente probióticos, las bacterias beneficiosas para el organismo, y prebióticos, ingredientes que alimentan estas bacterias. La intención es que al llegar al intestino los probióticos lo hagan acompañados de aquellas sustancias que ayuden a su crecimiento y colonización, mejorando la composición de la flora intestinal y contribuyendo a fortalecer nuestro sistema inmunitario.
Los datos muestran que estas nuevas tendencias en la utilización de complementos simbióticos están ampliamente extendidas entre los pediatras españoles. Además de utilizarlos para recuperar la flora intestinal tras infecciones gastrointestinales y en combinación con antibióticos, un 45% de los pediatras reconocen utilizarlos para la estimulación de las defensas, y un 31% para la mejora de los síntomas de atopia. El periodo necesario para ver una mejoría de los síntomas en el caso de alteraciones digestivas es de menos de 2 días, en el 43% de los niños estudiados.
En el Estudio ESINFAN, sobre la utilización de simbióticos en la infancia, han participado 165 pediatras, que han recopilado información de más de 2.000 pacientes. Los factores más valorados a la hora de escoger un simbiótico por parte del pediatra son la tolerabilidad y la eficacia, así como la facilidad de uso y el sabor.
Symbioram®, un simbiótico de alta tolerabilidad y efectividad
Symbioram® es un complemento alimenticio simbiótico de Laboratorios Ordesa que ha demostrado ser una excelente alternativa como simbiótico de uso pediátrico por su tolerabilidad, con un elevado grado de satisfacción por parte de los facultativos y las familias.
Symbioram® favorece la recuperación de la flora intestinal especialmente tras procesos que pueden alterar su equilibrio. Está indicado en adultos y niños. Y además, ayuda a reforzar las defensas naturales del organismo. Symbioram® presenta una combinación muy equilibrada de prebióticos y probióticos, y está enriquecido con L-glutamina, zinc y vitaminas del grupo B.
En marzo de 1964 «Acta Pediátrica Española» publicaba...
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
Problemas que plantea el tratamiento de la toxicosis, por el doctor Laguna Serrano
Corea reumática: clínica y diagnostico, por el Dr. E. Sánchez Villares
Coordinación entre las unidades neonatales y los servicios de atención temprana: un reto posible
Sr. Director:
La incidencia de discapacidad en el grupo de recién nacidos (RN) pretérmino oscila entre el 5 y el 10%, y es más frecuente en el grupo de menor edad gestacional1-3.
La asistencia óptima de estos pacientes exige una adecuada atención durante su estancia en las unidades neonatales, pero también un mantenimiento de la atención tras el alta. Con frecuencia son remitidos a los diversos servicios de atención temprana (AT) tras la aplicación de determinados scores realizados a partir de distintos factores de riesgo4. Estos servicios de AT actúan de forma multidisciplinaria sobre los pacientes de riesgo, con el objetivo de promover la salud y el bienestar, mejorar la competencia y disminuir los retrasos en el desarrollo o prevenir deterioros funcionales, así como promover la adaptación y la integración familiar. Existe cierta discrepancia acerca de la efectividad de dichos servicios, sobre todo en relación con el tipo de tratamiento que se debe aplicar, si bien hay consenso acerca de sus buenos resultados a corto plazo y cuando se inician precozmente5-7.
En nuestra unidad neonatal detectamos una serie de problemas que comúnmente se presentan a la hora de remitir a estos RN a los servicios de AT: dificultad de los padres para acceder a ellos; actuación tardía por parte de los servicios de AT debido a un exceso de burocratización; dificultad de atención por parte de los pacientes pertenecientes a áreas sanitarias distintas a la del hospital de nacimiento; exceso de medicalización (posibilidad de derivación de pacientes a AT sin ser realmente necesaria dicha atención, lo cual puede suponer en los padres una carga emocional añadida, al perpetuar innecesariamente el concepto de «hijo enfermo»); duplicidad de la atención (frecuentemente asisten a más de un centro o equipo de AT de forma simultánea con el fin de mejorar aún más su evolución, sin tener en cuenta el posible agotamiento del paciente), o la dificultad para la conciliación laboral, entre otros.
Por ello, diversos especialistas en atención especializada (neonatólogos, neurólogos pediátricos, psiquiatras infantiles y trabajadoras sociales) y médicos de atención primaria, así como equipos y centros concertados de AT del área noroeste de la Comunidad de Madrid y el Instituto Madrileño de la Familia y el Menor, elaboramos un protocolo de actuación conjunta para los pacientes con riesgo de presentar alteraciones neurológicas, sensoriales o sociales. Se elaboraron unos criterios de derivación a los centros y equipos de AT (tabla 1), acordando la inclusión en el informe del centro o equipo al cual debían dirigirse los padres, informándoles de la dirección y la forma de contacto. La distribución de los pacientes se realizó según el lugar de residencia, estableciendo asimismo como objetivo no demorar la primera valoración más allá de 1 mes tras el alta. Se estableció un calendario de revisiones: en los centros de AT la valoración de los pacientes que entraban en el programa de seguimiento se realizaría trimestralmente, y en los que formaban parte del programa de tratamiento se realizaría de acuerdo con el protocolo específico de cada centro. En los equipos de AT la valoración se realizaría cada 4 meses el primer año y luego semestralmente hasta los 3 años. Igualmente, se estableció que los servicios de AT elaborarían un informe semestral que entregarían a los padres y a los profesionales encargados de la asistencia del paciente, en el que además constaría el test de Brunet-Lézine en caso de sospecha de alteración en el neurodesarrollo. En el caso de los RN que no residían en nuestra área geográfica, se acordó su derivación durante el ingreso a la trabajadora social, encargada de contactar con el servicio de AT que le correspondiera. Con el fin de valorar la evolución de los pacientes, así como la necesidad de modificación de los criterios de derivación, de forma semestral se realizan sesiones del equipo de coordinación en el hospital, donde se discuten de forma individualizada los casos de RN derivados.
Se elaboraron unos criterios de derivación a los centros y equipos de AT (tabla 1), acordando la inclusión en el informe del centro o equipo al cual debían dirigirse los padres, informándoles de la dirección y la forma de contacto. La distribución de los pacientes se realizó según el lugar de residencia, estableciendo asimismo como objetivo no demorar la primera valoración más allá de 1 mes tras el alta. Se estableció un calendario de revisiones: en los centros de AT la valoración de los pacientes que entraban en el programa de seguimiento se realizaría trimestralmente, y en los que formaban parte del programa de tratamiento se realizaría de acuerdo con el protocolo específico de cada centro. En los equipos de AT la valoración se realizaría cada 4 meses el primer año y luego semestralmente hasta los 3 años. Igualmente, se estableció que los servicios de AT elaborarían un informe semestral que entregarían a los padres y a los profesionales encargados de la asistencia del paciente, en el que además constaría el test de Brunet-Lézine en caso de sospecha de alteración en el neurodesarrollo. En el caso de los RN que no residían en nuestra área geográfica, se acordó su derivación durante el ingreso a la trabajadora social, encargada de contactar con el servicio de AT que le correspondiera. Con el fin de valorar la evolución de los pacientes, así como la necesidad de modificación de los criterios de derivación, de forma semestral se realizan sesiones del equipo de coordinación en el hospital, donde se discuten de forma individualizada los casos de RN derivados.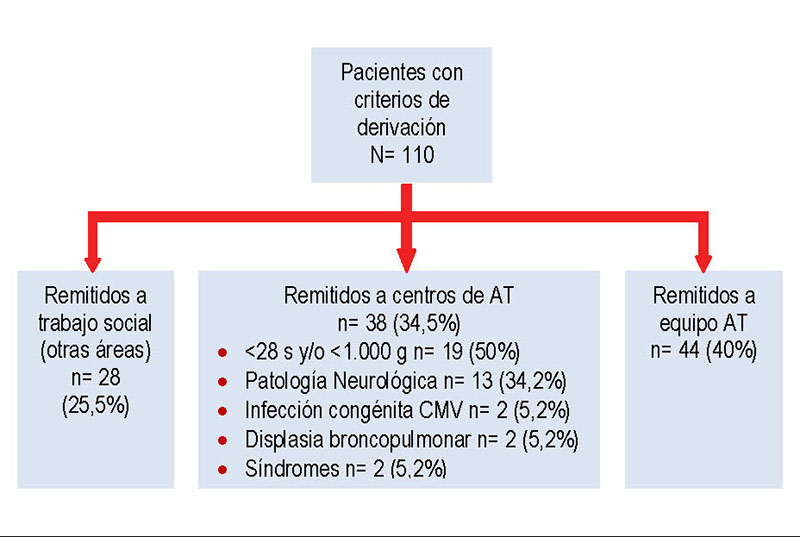 Figura 1. Derivación de pacientes de riesgo a los diversos centros y equipos de atención temprana, así como a la trabajadora social durante el periodo 2010-2012. AT: atención tempranaLa experiencia acumulada en nuestro centro entre los años 2010 y 2012 tras la creación de este equipo de coordinación es la siguiente (figura 1): 110 pacientes han sido valorados con alguno de los factores expuestos previamente, 44 (40%) han sido remitidos a los diversos equipos de AT del área, 38 (34,5%) han sido remitidos a los centros de AT y, finalmente, 28 (25,5%) fueron remitidos a la trabajadora social por vivir en un área sanitaria distinta a la de nuestro hospital.
Figura 1. Derivación de pacientes de riesgo a los diversos centros y equipos de atención temprana, así como a la trabajadora social durante el periodo 2010-2012. AT: atención tempranaLa experiencia acumulada en nuestro centro entre los años 2010 y 2012 tras la creación de este equipo de coordinación es la siguiente (figura 1): 110 pacientes han sido valorados con alguno de los factores expuestos previamente, 44 (40%) han sido remitidos a los diversos equipos de AT del área, 38 (34,5%) han sido remitidos a los centros de AT y, finalmente, 28 (25,5%) fueron remitidos a la trabajadora social por vivir en un área sanitaria distinta a la de nuestro hospital.
Es imprescindible la coordinación de los servicios implicados en la asistencia tras el alta del RN de riesgo, dado que permite una mejor atención al paciente y sus familias.
Bibliografía
1. Sizun J, Westrup B. Early developmental care for preterm neonates: a call for more research. Arch Dis Child Fetal Neonatal Ed. 2004; 89: F384-F388.
2. Bylund B, Cervin T, Finnstrom O, Gaddlin PO, Kernell A, Leijon I, et al. Morbidity and neurological function of very low birthweight infants from the newborn period to 4 y of age. A prospective study from the south-east region of Sweden. Acta Paediatr. 1998; 87: 758-763.
3. Mikkola K, Ritari N, Tommiska V, Salokorpi T, Lehtonen L, Tammela O, et al. Neurodevelopmental outcome at 5 years of age of a national cohort of extremely low birth weight infants who were born in 1996-1997. Pediatrics. 2005; 116: 1.391-1.400.
4. Rodríguez Ogando A, Miranda Herrero MC, Castro de Castro P, Vázquez López M, Blanco Bravo D. Early stimulation in newborns with birth weight between 1,000 and 1,500 g: is it always necessary? An Pediatr (Barc). 2011; 75: 161-168.
5. Ziviani J, Feeney R, Rodger S, Watter P. Systematic review of early intervention programmes for children from birth to nine years who have a physical disability. Aust Occup Ther J. 2010; 57: 210-223.
6. Spittle A, Orton J, Anderson P, Boyd R, Doyle LW. Early developmental intervention programmes post-hospital discharge to prevent motor and cognitive impairments in preterm infants. Cochrane Database Syst Rev. 2012; 12: CD005495.
7. Nordhov SM, Rønning JA, Ulvund SE, Dahl LB, Kaaresen PI. Early intervention improves behavioral outcomes for preterm infants: randomized controlled trial. Pediatrics. 2012; 129: e9-e16.
Implicaciones patológicas de una variante de la normalidad: el bronquio traqueal
Presentamos el caso clínico de un lactante varón de 12 meses de edad, con antecedentes de episodios recurrentes de fiebre, tos y dificultad respiratoria; en la radiografía de tórax presentaba una imagen persistente de consolidación alveolar en el lóbulo superior derecho. Se valoraron las diferentes posibilidades diagnósticas, así como el plan de actuación. Finalmente, en este paciente se detectó la presencia de un bronquio traqueal, considerado una variante anatómica, generalmente asintomática, aunque puede manifestarse como infecciones recurrentes, como en este caso, y también puede asociarse a otras malformaciones congénitas. El manejo terapéutico es conservador, mediante fisioterapia respiratoria y tratamiento de la inflamación e infección, aunque en ocasiones es necesaria la cirugía.
Muchas anomalías congénitas bronquiales son infrecuentes y asintomáticas, por lo que pueden pasar desapercibidas. Sin embargo, ante la cronicidad o recurrencia de los procesos respiratorios, hay que descartar su existencia.
La detección precoz de estas malformaciones con técnicas adecuadas puede evitar una evolución a la cronicidad y condicionar la actitud terapéutica. Generalmente no precisan tratamiento pero algunos casos requieren un manejo específico más agresivo.
Rotura del hematoma subcapsular hepático en un recién nacido prematuro
La presencia de un hematoma hepático subcapsular es una entidad clínica poco frecuente en el recién nacido, cuyo pronóstico es infausto si se produce su rotura. En la mayoría de los casos se ha diagnosticado post mortem en autopsias realizadas en fetos y recién nacidos. Se han asociado, entre otros, los siguientes factores predisponentes: antecedente de traumatismo en el momento del parto (después de la maniobra de reanimación cardiopulmonar), prematuridad, coagulopatías o laparotomía. Presentamos el caso de un recién nacido prematuro con hemoperitoneo secundario a la rotura de un hematoma subcapsular hepático, con una evolución favorable tras su rápido diagnóstico y actuación terapéutica.
Asma de control difícil como manifestación de una traqueomalacia
Sr. Director:
El asma de control difícil (ACD) se define como aquella insuficientemente controlada pese a un tratamiento apropiado, ajustado a la gravedad clínica. De los pacientes considerados como ACD, sólo una pequeña proporción lo son en realidad1,2.
Según la guía GEMA, el diagnóstico final de ACD exige tres condicionantes previos: a) verificar que el tratamiento es el adecuado y se cumple correctamente; b) descartar otras enfermedades que se asemejan al asma, y c) asegurar el control de los factores agravantes de la enfermedad (ácaros del polvo, humo del tabaco, estrés)1. Algunas de las enfermedades que pueden manifestarse con síntomas respiratorios que simulen asma son las siguientes: laringo-tráqueo-broncomalacia, laringotraqueobronquitis, disfunción de las cuerdas vocales, fístula traqueoesofágica, cuerpo extraño bronquial, tumor de las vías aéreas inferiores, compresión extrínseca de la vía aérea, fibrosis quística, enfermedad respiratoria por reflujo gastroesofágico (RGE) o discinesia ciliar primaria2-4. Para confirmar el diagnóstico de asma es útil la realización de una espirometría forzada cuando se observa un patrón obstructivo con valores de FEV1 y FEV1/FVC bajos e incremento del primero >12% tras el uso de un broncodilatador1.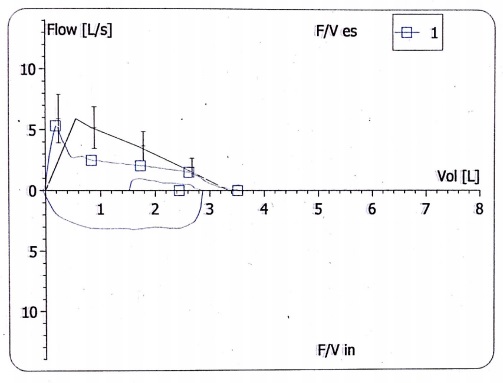 Figura 1. Curva flujo-volumen. Pico de flujo espiratorio precoz con un brusco descenso inicial y una pendiente aplanada hasta el final de la maniobra. Valores: FVC 3 L (100% del teórico), FEV1 2,3 L (93,4%), FEV1/FVC 77,8% (92%), PEF 5,2 L/s (96%), MMEF 75/25 2 L/s (68%), TLC-He 3,9 L (98%), RV-He 0,9 L (101%), RV/TLC-He 23% (96%). Sin cambios tras la administración de salbutamolPresentamos el caso de un niño de 12 años de edad, remitido a nuestro servicio para su valoración, diagnosticado de asma no alérgica desde que tenía 1 año, y de difícil control por persistir ésta de forma sintomática a pesar del tratamiento. En el periodo neonatal presentó estridor con la tos y el llanto, que fue atribuido a una laringomalacia. Sólo refiere un ingreso por crisis asmática, y ha presentado dos crisis de broncoespasmo anuales controladas ambulatoriamente. En los periodos intercrisis constataba una tos nocturna que no interfería con el sueño, y tos con el ejercicio físico, sin limitación del mismo. No refiere rinoconjuntivitis, otitis, vómitos, dolor abdominal o alteración del apetito, ronquido nocturno o apneas. Tampoco presenta tabaquismo activo ni pasivo. El tratamiento que toma es montelukast 5 mg y salmeterol/fluticasona 25/50 µg inhalada sin cámara (2 pulsaciones cada 12 h). Tanto el paciente como el padre niegan olvidos u omisiones del tratamiento. En la exploración clínica se observan unos percentiles de peso y talla de 95 y 25, respectivamente. Presenta buen color e hidratación. No se observa tiraje ni acropaquias. En la auscultación se observa una buena entrada de aire bilateral y un estridor inspiratorio con maniobras profundas, audible predominantemente en el hemitórax izquierdo. Las pruebas complementarias realizadas inicialmente fueron una radiografía de tórax, con resultado normal, y una espirometría forzada. La curva flujo-volumen (CFV) (figura 1) pone de manfiesto una disminución rápida del flujo espiratorio forzado tras el pico inicial en relación con el colapso de la vía aérea central, seguido de un flujo espiratorio disminuido en meseta, compatible con una traqueomalacia5. La prueba broncodilatadora fue negativa. Se programó una fibrolaringobroncoscopia (figura 2) que confirmó el diagnóstico de sospecha (traqueomalacia) y, además, la presencia de un edema de aritenoides. Este último hallazgo sugería la presencia de RGE, por lo que se añadió al tratamiento omeprazol 20 mg/día. A las 6 semanas, en ausencia de cambios clínicos y funcionales, se suspendió el omeprazol y se desescaló la medicación antiasmática a propionato de fluticasona 100 µg/12 h con cámara como paso previo a la suspensión definitiva. Seis meses después no ha presentado disnea ni infecciones de la vía aérea superior, tolera bien el ejercicio y presenta una auscultación pulmonar normal. En su última visita (14 años) no tomaba tratamiento médico y no refería deterioro clínico. En la espirometría de control no se apreciaron cambios respecto a las previas.
Figura 1. Curva flujo-volumen. Pico de flujo espiratorio precoz con un brusco descenso inicial y una pendiente aplanada hasta el final de la maniobra. Valores: FVC 3 L (100% del teórico), FEV1 2,3 L (93,4%), FEV1/FVC 77,8% (92%), PEF 5,2 L/s (96%), MMEF 75/25 2 L/s (68%), TLC-He 3,9 L (98%), RV-He 0,9 L (101%), RV/TLC-He 23% (96%). Sin cambios tras la administración de salbutamolPresentamos el caso de un niño de 12 años de edad, remitido a nuestro servicio para su valoración, diagnosticado de asma no alérgica desde que tenía 1 año, y de difícil control por persistir ésta de forma sintomática a pesar del tratamiento. En el periodo neonatal presentó estridor con la tos y el llanto, que fue atribuido a una laringomalacia. Sólo refiere un ingreso por crisis asmática, y ha presentado dos crisis de broncoespasmo anuales controladas ambulatoriamente. En los periodos intercrisis constataba una tos nocturna que no interfería con el sueño, y tos con el ejercicio físico, sin limitación del mismo. No refiere rinoconjuntivitis, otitis, vómitos, dolor abdominal o alteración del apetito, ronquido nocturno o apneas. Tampoco presenta tabaquismo activo ni pasivo. El tratamiento que toma es montelukast 5 mg y salmeterol/fluticasona 25/50 µg inhalada sin cámara (2 pulsaciones cada 12 h). Tanto el paciente como el padre niegan olvidos u omisiones del tratamiento. En la exploración clínica se observan unos percentiles de peso y talla de 95 y 25, respectivamente. Presenta buen color e hidratación. No se observa tiraje ni acropaquias. En la auscultación se observa una buena entrada de aire bilateral y un estridor inspiratorio con maniobras profundas, audible predominantemente en el hemitórax izquierdo. Las pruebas complementarias realizadas inicialmente fueron una radiografía de tórax, con resultado normal, y una espirometría forzada. La curva flujo-volumen (CFV) (figura 1) pone de manfiesto una disminución rápida del flujo espiratorio forzado tras el pico inicial en relación con el colapso de la vía aérea central, seguido de un flujo espiratorio disminuido en meseta, compatible con una traqueomalacia5. La prueba broncodilatadora fue negativa. Se programó una fibrolaringobroncoscopia (figura 2) que confirmó el diagnóstico de sospecha (traqueomalacia) y, además, la presencia de un edema de aritenoides. Este último hallazgo sugería la presencia de RGE, por lo que se añadió al tratamiento omeprazol 20 mg/día. A las 6 semanas, en ausencia de cambios clínicos y funcionales, se suspendió el omeprazol y se desescaló la medicación antiasmática a propionato de fluticasona 100 µg/12 h con cámara como paso previo a la suspensión definitiva. Seis meses después no ha presentado disnea ni infecciones de la vía aérea superior, tolera bien el ejercicio y presenta una auscultación pulmonar normal. En su última visita (14 años) no tomaba tratamiento médico y no refería deterioro clínico. En la espirometría de control no se apreciaron cambios respecto a las previas.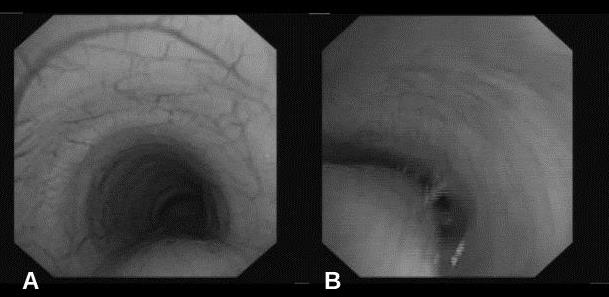 Figura 2. Fibrobroncoscopia dinámica. Visión de la tráquea. A) En la fase inspiratoria se aprecia una luz uniforme en toda su longitud. B) En la fase espiratoria se aprecia un colapso de la luz traqueal por protrusión anterior de la pars membranosaLa traquebroncomalacia se caracteriza por una debilidad de la pared y una disminución dinámica de la luz de la tráquea y/o bronquios, especialmente durante la espiración6. La malacia puede afectar a toda la tráquea o estar localizada, en cuyo caso hay que considerar la posibilidad de una compresión extrínseca o una secuela por anomalía congénita (atresia de esófago). La dificultad para la salida de aire y las secreciones durante la espiración se plasman clínicamente en estertores, sibilancias, estridor, intolerancia al ejercicio, tos, infecciones recurrentes de las vías respiratorias inferiores y atrapamiento aéreo. El grado de malacia determina la severidad de los síntomas, y en los casos más graves puede producir apnea y cianosis. Los grados leve o moderado se acompañan de síntomas similares a los presentes en el asma, por lo que cuando se trata erróneamente como tal, la respuesta a los broncodilatadores y corticoides es escasa o nula, confundiéndose con un ACD. Como consecuencia de ello, se pautan tratamientos antiasmáticos prolongados y se demora el tratamiento de las infecciones de las vías aéreas inferiores7.
Figura 2. Fibrobroncoscopia dinámica. Visión de la tráquea. A) En la fase inspiratoria se aprecia una luz uniforme en toda su longitud. B) En la fase espiratoria se aprecia un colapso de la luz traqueal por protrusión anterior de la pars membranosaLa traquebroncomalacia se caracteriza por una debilidad de la pared y una disminución dinámica de la luz de la tráquea y/o bronquios, especialmente durante la espiración6. La malacia puede afectar a toda la tráquea o estar localizada, en cuyo caso hay que considerar la posibilidad de una compresión extrínseca o una secuela por anomalía congénita (atresia de esófago). La dificultad para la salida de aire y las secreciones durante la espiración se plasman clínicamente en estertores, sibilancias, estridor, intolerancia al ejercicio, tos, infecciones recurrentes de las vías respiratorias inferiores y atrapamiento aéreo. El grado de malacia determina la severidad de los síntomas, y en los casos más graves puede producir apnea y cianosis. Los grados leve o moderado se acompañan de síntomas similares a los presentes en el asma, por lo que cuando se trata erróneamente como tal, la respuesta a los broncodilatadores y corticoides es escasa o nula, confundiéndose con un ACD. Como consecuencia de ello, se pautan tratamientos antiasmáticos prolongados y se demora el tratamiento de las infecciones de las vías aéreas inferiores7.
El caso presentado corresponde probablemente a una traqueomalacia congénita leve, tratada durante años como asma y, finalmente, considerada como ACD antes de remitir al paciente a nuestro servicio.
La malacia de las vías aéreas se asocia frecuentemente a RGE8. La relajación transitoria del esfínter esofágico inferior respondería a un mecanismo reflejo desencadenado por la distensión del esófago, secundaria al paso de aire durante la espiración, y del estómago, por el aire previamente deglutido9. La presencia de edema de aritenoides en el caso presentado sugiere un RGE, aunque el tratamiento antiácido no se acompañó de una mejoría clínica constatable.
El diagnóstico definitivo de traqueomalacia se basa en la visualización del colapso dinámico de la vía aérea. En los adultos se puede realizar una tomografía computarizada en inspiración y espiración forzada, aunque la fibrobroncoscopia constituye la técnica de elección en los niños, cuya colaboración es limitada5,6. En los casos de ACD es necesario reconsiderar el diagnóstico, realizando una espirometría forzada antes de investigar otras causas3. La CFV es sugestiva de traqueomalacia cuando presenta un descenso rápido del pico de flujo inicial, seguido de una meseta prolongada espiratoria10.
Pese a la creencia inicial de resolución clínica y funcional de la traqueobroncomalacia en los primeros años de vida, la mayoría de los niños diagnosticados endoscópicamente presentan síntomas persistentes y una alteración espirométrica (obstructiva) hasta, al menos, el inicio de la adolescencia5. En el caso presentado se observa una mejoría progresiva de la clínica con el tiempo, con o sin tratamiento antiasmático. Puede que esta evolución sea casual o que los síntomas, aunque presentes, no sean interpretados como patológicos por parte del paciente y, por tanto, no los comunique.
En conclusión, la CFV de la espirometría forzada en los pacientes evaluados por ACD puede orientar al diagnóstico de traqueomalacia, aunque es necesaria la confirmación endoscópica.
Bibliografía
- Plaza V. coordinador. Gema 2009. Guía española para el manejo del asma. Disponible en: http://www.gemasma.com
- Navarro M, Andrés A, Asensio O, García ML, Liñán S, Villa JR. Guía de diagnóstico y tratamiento del asma de control difícil en el niño. An Pediatr. 2009; 71: 548-567.
- Bush A, Saglani S. Management of severe asthma in children. Lancet. 2010; 376: 814-825.
- Weinberger M, Abu-Hasan M. Pseudo-asthma: when cough, wheezing, and dyspnea are not asthma. Pediatrics. 2007; 120: 855-864.
- Moore P, Smith H, Greer R, McElrea M, Masters I. Pulmonary function and long-term follow-up of children with tracheobronchomalacia. Pediatr Pulmonol. 2012; 47: 700-705.
- Majid A, Fernández L, Fernández-Bussy S, Herth F, Ernst A. Traqueobroncomalacia. Arch Bronconeumol. 2010; 46: 196-202.
- Boogaard R, Huijsmans SH, Pijnenburg MW, Tiddens HA, De Jongste JC, Merkus PJ. Tracheomalacia and bronchomalacia in children: incidence and patient characteristics. Chest. 2005; 128: 3.391-3.397.
- Yalçın E, Doğru D, Özçelik U, Kiper N, Tana Aslan A, Gözaçan A. Tracheomalacia and bronchomalacia in 34 children: clinical and radiologic profiles and associations with other diseases. Clin Pediatr. 2005; 44: 777-781.
- Turbyville JC. Applying principles of physics to the airway to help explain the relationship between asthma and gastroesophageal reflux. Med Hypotheses. 2010; 74: 1.075-1.080.
- Majid A, Sosa AF, Ernst A, Feller-Kopman D, Folch E, Singh A, et al. Pulmonary function and flow volume loop patterns in patients with tracheobronchomalacia. Respir Care. 2013 [consultado el 20 julio de 2013]. Disponible en: http://rc.rcjournal.com/content/early/2013/03/12/respcare.02277.full.pdf+html
Dermatosis de presentación neonatal en madre e hija: «incontinentia pigmenti»
Introducción: La presentación neonatal de las dermatosis vesiculosas supone numerosos diagnósticos diferenciales.
Caso clínico: Recién nacido de sexo femenino que en el primer día de vida presentó lesiones vesiculosas de distribución lineal, más marcadas en las extremidades inferiores. En el día 4 se inició tratamiento con flucloxacilina intravenosa debido a una infección secundaria de las lesiones (10 días de tratamiento). Los marcadores de infección sistémica fueron negativos, y sólo destacaba una eosinofilia. La biopsia de piel mostró el estadio vesiculoso de incontinentia pigmenti. La evolución se caracterizó por una recurrencia de las lesiones en las primeras semanas de vida y el desarrollo posterior de una lesión verrugosa. La paciente tenía antecedentes maternos de lesiones similares al nacer; actualmente la madre tiene alopecia cicatricial e hipopigmentación de las extremidades inferiores.
Conclusión: La incontinentia pigmenti es una genodermatosis sistémica rara que afecta al sexo femenino. La distribución típica de las lesiones cutáneas junto con una historia similar en las mujeres de la familia son factores que sugieren la presencia de esta entidad clínica.
Sistemas de ventilación no invasiva de alto flujo en neonatología: revisión y aproximación a su utilización en hospitales de la Comunidad de Madrid
El uso de sistemas de ventilación de alto flujo ha ido creciendo en el ámbito de la neonatología en los últimos años. Estos dispositivos difieren de los sistemas de ventilación de presión continua (CPAP), por ejemplo, en la necesidad de que exista una fuga pericánula variable, y no deben emplearse como sustitutos de la CPAP. Es fundamental garantizar un adecuado calentamiento y humidificación del flujo para su correcta utilización. Sin embargo, a pesar de los numerosos estudios que intentan demostrar su eficacia y seguridad, y de la impresión subjetiva de ser un buen método de oxigenoterapia no invasiva, tanto en niños nacidos a término como en prematuros, aún desconocemos la presión espiratoria final exacta que generan en la orofaringe, y en qué patologías deben emplearse; por tanto, de momento no se pueden establecer protocolos de uso estandarizados.
Comunicación científica (XI). Conocimientos básicos para elaborar un artículo científico (6): La ética de la publicación biomédica
Además de metodológicamente correcta, la investigación biomédica tiene que ser éticamente buena, y para ello ha de cumplir con los requisitos exigidos por los cuatro principios de la bioética: no maleficencia, justicia, autonomía y beneficencia. Partimos de la premisa de que «todo lo que no es correcto desde el punto de vista científico es éticamente inaceptable», aunque bien es cierto que «no todo lo correcto desde el punto de vista científico es aceptable desde el punto de vista ético».
Los principales aspectos éticos de las publicaciones científicas más relevantes tienen que ver con la autoría, la originalidad, el proceso de revisión por pares, el sesgo de publicación, las buenas prácticas clínicas en la investigación, la mala conducta científica y los conflictos de intereses.
Nuevos ingredientes en las fórmulas para lactantes nacidos a término (II): nucleótidos, poliaminas, lactoferrina bovina, gangliósidos, β-palmitato y ácidos grasos poliinsaturados de cadena larga
La leche humana proporciona todos los nutrientes necesarios para el crecimiento del recién nacido a término. Además de los nutrientes universalmente reconocidos, la leche humana contiene un número de componentes no nutritivos que probablemente desempeñan un papel en el crecimiento del lactante. En los últimos años, debido a sus beneficios probados o potenciales para el lactante, distintos fabricantes de fórmulas lácteas han llevado a cabo la adición a éstas de nuevos componentes no nutritivos o de nutrientes semiesenciales. Las adiciones de nucleótidos y ácidos grasos poliinsaturados de cadena larga a las fórmulas lácteas han sido las más relevantes, y han sido aprobadas por diversos organismos internacionales. Se está estudiando si en un futuro no muy lejano podrían añadirse otros nutrientes a las fórmulas lácteas, como los gangliósidos, las poliaminas, la lactoferrina bovina y los triglicéridos con el ácido palmítico predominantemente esterificado en la posición sn-2 (posición β). El objetivo de esta revisión es analizar las bases científicas para la adición de estos compuestos a las fórmulas lácteas.
Atresia de esófago: estudio descriptivo de una serie de 34 pacientes
Introducción: La atresia de esófago (AE) comprende un grupo de malformaciones congénitas digestivas por un defecto en la continuidad del esófago. Supone una urgencia quirúrgica neonatal, y requiere un diagnóstico y un tratamiento inmediatos. La incidencia en las distintas series revisadas es de 1:2.500-3.500 recién nacidos.
Objetivos: Conocer la epidemiología, la clínica y la evolución de los pacientes con AE tratados en nuestro centro.
Pacientes y métodos: Estudio descriptivo y retrospectivo de pacientes ingresados por AE en un hospital terciario en los últimos 6 años.
Resultados: Se incluyeron 34 recién nacidos, 15 de los cuales nacieron intramuros (incidencia de 1:1.833); un 61,8% eran varones y un 38,2% mujeres (relación de 1,5:1); la media de la edad gestacional fue de 37,12 ± 2,6 semanas, y la media de peso de 2.516,56 ± 599 g; la edad materna media se situó en 32,76 ± 5,78 años; el 11,8% presentó diabetes gestacional y un 38,2% abortos previos. En las ecografías prenatales, el 47,1% presentó polihidramnios. La distribución por tipo de AE fue la siguiente: I (14,7%), III (82,4%) y IV (2,9%). El síntoma guía principal fue la hipersalivación (38,2%). Un 30% presentó complicaciones postoperatorias; el esofagograma postintervención fue normal en un 80% de los casos. Un 38,2% de los pacientes asoció otras malformaciones; el número medio de días que los pacientes permanecieron sometidos a ventilación asistida fue de 7,66 ± 6,34, y el promedio de días que recibieron nutrición parenteral de 11,27 ± 7. La tasa de fallecimientos fue del 11,8%.
Conclusiones: En nuestro medio encontramos una incidencia mayor que la documentada en la bibliografía, aunque una concordancia en la distribución según el tipo de atresia, el sexo y las malformaciones asociadas. También fueron mayores las tasas de diabetes gestacional y abortos previos en nuestra serie. La mortalidad dependió del peso del recién nacido y las malformaciones cardiacas asociadas; en nuestro estudio encontramos uno o ambos factores en los fallecimientos de nuestra serie.
Estudio retrospectivo sobre la sacroilitis infecciosa en niños: presentación clínica, manejo y evolución
Introducción: Las sacroilitis infecciosas son una forma de artritis que deben diferenciarse de las inflamatorias. Suponen una fracción pequeña de las infecciones articulares en niños y requieren un alto índice de sospecha para realizar un diagnóstico precoz.
Pacientes y métodos: Se llevó a cabo una revisión de los casos infantiles diagnosticados en nuestro centro en los últimos 20 años. A través de las historias clínicas se recogieron diversas variables clínicas y microbiológicas: presentación clínica, duración, exploración, resultados de las pruebas complementarias, microorganismos involucrados, farmacoterapia y procedimientos quirúrgicos empleados. Se completó con una búsqueda sistemática de artículos en las principales bases de datos bibliográficas, priorizando los trabajos sobre población pediátrica y extrayendo los resultados más relevantes.
Resultados: Once pacientes cumplieron los criterios de inclusión. Los grupos de edad afectados fueron los niños de 1-2 y 11-16 años. Más del 80% presentó clínica de fiebre, alteraciones de la marcha y dolor lumbar bajo, espontáneo o por provocación. Un tercio de los casos presentó patología cutánea o infección de partes blandas. Staphylococcus y Brucella fueron los principales microorganismos responsables. La resonancia magnética pélvica permitió realizar el diagnóstico en todos los casos.
Conclusiones: La combinación de la anamnesis, la exploración y las pruebas de imagen permite orientar el diagnóstico. En los niños pequeños, tanto el rechazo a la sedestación como a la bipedestación debe hacer sospechar la presencia de esta entidad. El tratamiento antibiótico precoz mejora el pronóstico y la antibioterapia empírica debe cubrir S. aureus.
Etiología de la ataxia aguda en urgencias pediátricas: experiencia de 11 años
Las alteraciones en la marcha son un motivo de consulta habitual en las urgencias pediátricas; sin embargo, los casos de verdadera marcha atáxica son muy infrecuentes en los pacientes pediátricos. La principal preocupación del profesional de urgencias radica en excluir las causas graves de este síndrome clínico; afortunadamente, en la mayoría de casos en la infancia, su origen suele ser un proceso benigno y autolimitado.
Dentro de las ataxias adquiridas, la forma más habitual de presentación en los servicios de urgencias suele ser la aguda, cuya evolución es menor de 72 horas en un niño previamente sano. En esta revisión hemos analizado los casos de ataxia adquirida valorados en nuestro servicio de urgencias pediátricas durante un periodo de 11 años, así como su enfoque diagnóstico. En nuestra serie, la causa más frecuente de ataxia aguda fue la postinfecciosa (un 39,13% del total), seguida de las de origen tumoral (17,39%) y las intoxicaciones (13,04%).
II Reunión Nacional de Nefrourología Pediátrica. Puesta al día en el diagnóstico prenatal de anomalías estructurales del riñón y las vías urinarias
Objetivo: Precisar las indicaciones quirúrgicas y la realización de pruebas diagnósticas en pacientes con anomalías estructurales del riñón y las vías urinarias de diagnóstico prenatal.
Material y métodos: Se ha revisado la bibliografía más reciente y se han comparado los resultados con la encuesta enviada a los 108 inscritos en la II Reunión Nacional de Nefrourología Pediátrica (nefrólogos y urólogos pediátricos, principalmente) sobre sus pautas de actuación. Se obtuvieron 30 respuestas.
Resultados: Casi el 90% de las hidronefrosis de diagnóstico intraútero son transitorias. Los pacientes con un diámetro anteroposterior de la pelvis renal en ecografía <15 mm, realizada no antes del tercer día de vida, no deben ser objeto de pruebas invasivas. No se recomienda realizar una cistografía a todos los niños con dilatación de manera sistemática. En el renograma diurético, la pérdida de función renal en sucesivos renogramas es el principal indicador de intervención. Se recomienda realizar profilaxis antibiótica en pacientes de riesgo.
Conclusión: Las respuestas a la encuesta coinciden mayoritariamente con lo recomendado en la bibliografía. El plan inicial con estos pacientes debe ser mínimamente invasivo. Los estudios deben realizarse en el momento del nacimiento en caso de sospecha de obstrucción bilateral o de vía común. En caso de dilataciones unilaterales, la evaluación debe efectuarse a partir del tercer día de vida. Recomendamos realizar profilaxis antibiótica, al menos hasta finalizar los estudios, en las hidronefrosis graves.
Cobertura de vacunas no sistemáticas en pediatría de un consultorio semiurbano de Valladolid
Introducción: La vacunación infantil es un pilar fundamental en la prevención de las enfermedades transmisibles, actuando a nivel individual y proporcionando inmunidad de grupo. Además de las vacunas sistemáticas, existen vacunas que se recomienda administrar en edad pediátrica, entre ellas la vacuna antineumocócica conjugada (VNC) y las vacunas contra la varicela y el rotavirus, que en la mayoría de las comunidades no están financiadas por los servicios públicos de salud. El objetivo de este estudio es estimar la evolución de la cobertura vacunal de VNC, varicela y rotavirus tras su recomendación.
Material y métodos: Estudio descriptivo retrospectivo de todos los registros de vacunas no sistemáticas de niños nacidos durante el periodo 1999-2008 del consultorio local de pediatría de La Flecha de Valladolid.
Resultados: El número total de tarjetas de vacunación revisadas de niños nacidos entre el 1 de enero de 1999 y el 31 de diciembre de 2008 fue de 1.339. En total, 916 niños (68,4%; intervalo de confianza del 95%: 65,8-70,9) recibieron alguna dosis de VNC, y de ellos 635 (69,3%) recibieron la pauta completa de 4 dosis. De los nacidos en 1999, el 5,9% recibió alguna dosis de VNC, frente al 95,9% de los nacidos en 2008. Fueron vacunados frente a la varicela 646 (48,2%), un 4,4% de los nacidos en 1999, frente a un 78,6% de los nacidos en 2008. De rotavirus se revisaron 563 tarjetas, con 248 (44%) vacunados.
Conclusiones: La cobertura vacunal en los niños del consultorio local de La Flecha de vacunas no financiadas es elevada, con una clara tendencia ascendente desde su implantación.
Aplicación del «score» diagnóstico de hepatitis autoinmune en pediatría: revisión a largo plazo
Introducción: El pronóstico de la hepatitis autoinmune (HAI) está condicionado por la precocidad diagnóstica y terapéutica. No obstante, se desconocen los marcadores diagnósticos específicos. El grupo internacional para la HAI creó un score diagnóstico, pero no existe certeza sobre su validez en pediatría.
Objetivo: Análisis de la capacidad diagnóstica del score entre los 0 y los 23 años.
Pacientes y métodos: Estudio retrospectivo (desde febrero de 1994 hasta diciembre de 2010) de pacientes de 0-23 años diagnosticados de HAI conforme a criterios clínicos, analíticos, serológicos y anatomopatológicos. Se aplica el score pre/postratamiento.
Resultados: Se incluyen 10 pacientes. El score pretratamiento diagnostica HAI «definitiva» en 3 pacientes, «probable» en 5 y «exclusión» en 2. La sustitución del marcador de colestasis «fosfatasa alcalina» (FA) por la gamma-glutamiltransferasa (GGT) modifica la clasificación de 2 pacientes en sentido «probable» a «definitiva» y «exclusión» a «probable». La eliminación del indicador «alcohol» no induce cambios. El score postratamiento diagnostica HAI «definitiva» en 6 pacientes y «probable» en 4, sin que induzca cambios la eliminación del indicador «alcohol» y sí la sustitución de FA por GGT (1 paciente con variación de «probable» a «definitiva»).
Conclusiones: Todos los pacientes respondieron a los inmunosupresores de forma sostenida, sin colestasis de novo, lo que apoya el diagnóstico de HAI independientemente del score. El score debe ser interpretado con precaución, dada su capacidad de orientación en el inicio, pero no de exclusión diagnóstica, y su valor postratamiento es superior. Consideramos adecuada la sustitución del indicador «FA» por «GGT».
Comunicación científica (X). Conocimientos básicos para elaborar un artículo científico (5): Los aspectos estadísticos (más que números)
La estadística es un apartado esencial, tanto para los autores como para los lectores de literatura científica, que fundamenta el rigor científico del estudio y la validez de las conclusiones. Conocer el tema de un artículo científico ayuda a entender el trabajo, y conocer los principios de estadística ayuda a entender la metodología.
Las principales premisas de la estadística que se deben tener en cuenta en la elaboración de un artículo científico son las siguientes: 1) describir los métodos científicos con suficiente detalle; 2) cuantificar los resultados; 3) conocer el significado del valor de p; 4) no depender exclusivamente de la p; 5) analizar los criterios de inclusión y exclusión; 6) proporcionar los detalles del proceso de aleatorización; 7) facilitar los detalles del proceso de enmascaramiento; 8) informar sobre las complicaciones del tratamiento; 9) especificar el número de observaciones e indicar las pérdidas; 10) detallar el programa estadístico y las referencias sobre estadística; 11) definir los términos y evitar el uso no técnico de términos de la estadística, y 12) controlar los errores de la investigación clínica.
La estadística no debe convertirse en una religión que conduce a la salvación a través del ritual de la búsqueda de valores significativos de la p, alcanzando entonces los autores el paraíso prometido de la publicación del trabajo en una revista de alto impacto, sino que es una herramienta útil para el diseño y la realización de estudios médicos, siempre que se utilice adecuadamente.
Nuevos ingredientes en las fórmulas para lactantes nacidos a término (I): Probióticos, prebióticos y simbióticos
La leche humana (LH) proporciona todos los nutrientes necesarios para el crecimiento del recién nacido a término. Además de los nutrientes universalmente reconocidos, la LH contiene un número de componentes no nutritivos que probablemente desempeñan un papel en el crecimiento del lactante. Además, también contiene compuestos bioactivos responsables de una amplia gama de efectos beneficiosos, como la promoción de la maduración del sistema inmunitario y la protección contra las infecciones. El aislamiento y la identificación en LH de oligosacáridos y bacterias con efectos beneficiosos para el huésped proporciona apoyo científico para la suplementación de las fórmulas infantiles con estos compuestos, con el fin de avanzar hacia el objetivo de imitar los efectos funcionales observados en los lactantes alimentados con LH. Los oligosacáridos con funciones de prebióticos y cepas seleccionadas de bacterias con funciones probióticas se han añadido a las fórmulas infantiles en los países de la Unión Europea y otros países. Sin embargo, el Comité de Nutrición de la Sociedad Europea de Gastroenterología, Hepatología y Nutrición Pediátrica ha publicado una revisión sistemática sobre las evidencias de los efectos que los probióticos y/o prebióticos ejercen sobre la salud y la seguridad de la administración de las fórmulas suplementadas. Este Comité llegó a la conclusión de que actualmente no hay datos suficientes para recomendar el uso sistemático de fórmulas infantiles suplementadas con probióticos y/o prebióticos para el lactante sano. El objetivo de esta revisión es analizar las bases científicas para la adición de estos compuestos a las fórmulas lácteas.
Síndrome del incisivo central maxilar único
El síndrome del incisivo central maxilar único es una rara entidad que se caracteriza por la presencia de un único diente maxilar en localización central, junto con otras anomalías en la línea media. Presentamos el caso de una niña remitida a la consulta de endocrinología infantil al año de vida por un síndrome dismórfico no filiado, con pruebas de imagen y analíticas normales. Destaca en la exploración la existencia de un único incisivo central maxilar, dato patognomónico del síndrome del incisivo central único y que nos permitió establecer el diagnóstico. Con el desarrollo de la dentición aparece también un único incisivo central mandibular, hecho muy poco frecuente en este síndrome. Con este caso queremos resaltar la presentación clínica tan característica de este síndrome y la dificultad de su diagnóstico antes del inicio de la dentición, con pruebas complementarias poco concluyentes, e incluso en ocasiones anodinas, que debe sospecharse ante la existencia de lesiones en la línea media.
Neonatos con necrosis cutánea por extravasación de gluconato cálcico
Las lesiones cutáneas por extravasación se producen por la salida o introducción directa de fármacos o líquidos al tejido celular subcutáneo en el transcurso de un tratamiento intravenoso. Los fármacos que con mayor frecuencia producen daño por extravasación son las soluciones hiperosmolares, los agentes vasopresores y los quimioterápicos. El gluconato cálcico es un ácido débil que se comporta como una solución hipertónica. Los neonatos, los ancianos y los pacientes ingresados en unidades de cuidados intensivos son la población que presenta este tipo de complicación con mayor frecuencia y gravedad, debido a su mala perfusión y delgadez de la piel y a la incapacidad para localizar el dolor. Los casos descritos en la bibliografía de necrosis cutánea por gluconato cálcico en neonatos son excepcionales. No hay una única forma de tratamiento de este tipo de patología. Se han empleado pautas conservadoras o tratamientos agresivos, con escisión amplia de los tejidos y cierre mediante injerto. Presentamos los casos de 2 recién nacidos con necrosis cutánea secundaria a la extravasación de gluconato cálcico, sin infección asociada, que evolucionaron favorablemente con tratamiento conservador, consistente en el empleo de apósitos de colágeno de origen porcino. Según nuestra experiencia, ésta podría ser una alternativa terapéutica útil en pacientes con esta infrecuente patología.
Golpe de calor en un niño en tratamiento con metilfenidato y topiramato
Entre las entidades patológicas relacionadas con el calor, el denominado «golpe de calor», tanto clásico como relacionado con el ejercicio, es el más grave, y representa una amenaza para la vida del paciente. Esta entidad se define como una elevación de la temperatura corporal central mayor de 40 ºC acompañada de signos de disfunción neurológica (confusión, ataxia, disminución del nivel de conciencia, convulsiones o coma). Las complicaciones pueden ser graves, e incluyen las siguientes: fallo renal agudo, el fallo hepático, rabdomiolisis, colapso cardiovascular, alteraciones hidroelectrolíticas, trombocitopenia, coagulación intravascular diseminada y fallo multiorgánico. El golpe de calor se produce cuando los mecanismos de adaptación de la pérdida de calor se ven abrumados, lo que provoca un desequilibrio entre la producción y la pérdida de calor. Además, existen factores intrínsecos (edad, sexo, enfermedad crónica, medicación, deshidratación, obesidad...) y extrínsecos (temperatura y humedad ambiental, ejercicio físico...) que pueden contribuir al desarrollo de un golpe de calor. El tratamiento se basa en el enfriamiento inmediato, el soporte de la función sistémica y la prevención de las complicaciones. El pronóstico depende de la severidad de la afectación del sistema nervioso central, así como de la intensidad y la duración de la hipertermia.
Presentamos el caso de un varón de 13 años en tratamiento con topiramato y metilfenidato, que sufrió un golpe de calor mientras realizaba ejercicio en un ambiente caluroso, y describimos la sintomatología que compone esta entidad.
En Febrero de 1964 «Acta Pediátrica Española» publicaba...
Trabajos doctrinales y casos clínicos
El factor psicológico en la hospitalización infantil, por el doctor Federico Rodrigo Palomares
Entrevista al Dr. José Luis de la Quintana
Quiste congénito epidermoide de rara localización, por el doctor Molina Colomer
El control del asma grave es clave en el pronóstico de la enfermedad y en la mejora de la calidad de vida del paciente
Cerca de 200 especialistas de toda España se han dado cita en una nueva edición de la Universidad del Asma Grave, celebrada en Córdoba y organizada por Novartis. El objetivo del encuentro es debatir e intercambiar experiencias en el manejo del paciente con asma grave.
Según César Picado, doctor en Medicina, especialista en Neumología y consultor sénior de Neumología y Alergia Respiratoria del Hospital Clínic de Barcelona y coordinador del acto, «La Universidad del Asma Grave es un encuentro dirigido a profesionales de la neumología, pediatría y alergología, cuyo objetivo fundamental es actualizar conocimientos en el diagnóstico y la clasificación del asma, así como mejorar el control de la patología en el campo de la pediatría». En cuanto a la clasificación de la patología, los expertos han destacado la contribución de los fenotipos en el abordaje de la enfermedad. «Una gran parte de la investigación actual en el asma está dirigida a establecer una clasificación lo más afinada posible de sus fenotipos, ya que se considera que permitirán entender mejor la enfermedad y diseñar estrategias terapéuticas personalizadas», según ha indicado el mismo doctor.
Alrededor de 300 millones de personas en el mundo padecen asma. En España, la patología afecta a cerca de un 11% de los niños entre 6 y 7 años, a un 9% de los adolescentes entre 13 y 14 años y a alrededor del 5% de la población adulta.
«La prevalencia del asma varía de una zona a otra del país, por razones desconocidas. Además, su diagnóstico en ocasiones presenta dificultades, por lo que se requiere una experiencia clínica para diferenciarla de otros procesos obstructivos bronquiales. Aún así, se estima que entre el 10 y el 15% de la población española está afectada de asma con diversos niveles de gravedad», ha afirmado Picado.
El control del asma grave
El 5% de los pacientes asmáticos padecen asma grave no controlada. Luis Manuel Entrenas, neumólogo del Hospital Universitario Reina Sofía de Córdoba, ha comentado que «si consideramos que la prevalencia de asma en la población adulta está entre el 5 y el 7%, diversos estudios muestran que el asma grave puede oscilar en torno al 5% de los pacientes. Aunque es un porcentaje pequeño del total de pacientes, podemos confirmar que son los que generan más del 70% del gasto sanitario por asma y los que padecen una peor calidad de vida».
Así, el control del asma grave supone un reto para los especialistas en alergología y neumología por el alto impacto de esta enfermedad en la calidad de vida de los pacientes. Además, tras la enfermedad pulmonar obstructiva crónica (EPOC), el asma es la enfermedad respiratoria que causa mayor número de días de absentismo laboral.
En palabras de Santiago Quirce, jefe de Alergología del Hospital Universitario La Paz de Madrid, «el asma grave, especialmente si no está controlada, ocasiona una notable limitación de las actividades que pueden realizar los pacientes y afecta de forma muy importante su calidad de vida y su estado de salud general».
Por todo ello, los expertos defienden la formación del profesional sanitario en el manejo de esta patología. Para Entrenas, «la formación del profesional sanitario es clave en la detección y manejo del asma grave. A pesar de que el tratamiento del asma está estandarizado, es importante que el profesional sanitario recuerde que el nivel de tratamiento determina la gravedad de la patología y su adherencia determina también el control de la enfermedad».
El asma grave en el paciente pediátrico
Son cerca de 130.000 andaluces, menores de 14 años, los que padecen asma. Y es que el asma es la enfermedad crónica más frecuente en los niños. Para este grupo de pacientes, el asma grave controlada de forma inadecuada tiene un fuerte impacto en su rendimiento escolar, así como en su salud. Al respecto, Quirce ha recordado que «el asma grave en el paciente pediátrico interfiere en la capacidad de jugar y realizar ejercicio». El mismo doctor ha añadido que «las exacerbaciones graves son especialmente preocupantes por el temor y la ansiedad que producen en los niños y en sus familiares. Además también producen efectos sobre el control del asma a corto plazo, y sobre el desarrollo y la función pulmonar a largo plazo».
La mayoría del asma infantil es leve, y en una proporción significativa, el asma desaparece cuando el menor alcanza la edad adulta. Aunque el incumplimiento terapéutico, la existencia de múltiples alérgenos y la existencia de complicaciones asociadas o de comorbilidades (eccema, rinitis, alergia alimentaria, etc.) pueden empeorar el pronóstico de la enfermedad.
En este sentido, Quirce recuerda que «es muy importante que los pacientes tengan el asma controlada porque significa que se eliminan o reducen notablemente las manifestaciones clínicas de la enfermedad, así como la limitación de las actividades, asegurando una mejor calidad de vida del paciente». Según el mismo doctor, para conseguir este objetivo es necesario «tratar a los pacientes adecuadamente, según su nivel de gravedad, evitar el infratratamiento, mejorar el cumplimiento terapéutico y efectuar un seguimiento periódico».
Novartis en el ámbito de las patologías respiratorias
La formación de los profesionales sanitarios en el ámbito de las patologías respiratorias es una prioridad para Novartis: «La actualización de los conocimientos de los especialistas contribuye, sin duda, a mejorar el abordaje y la calidad asistencial de los pacientes con enfermedades respiratorias, con un resultado positivo en su calidad de vida» ha comentado Jordi Casafont, Responsable Médico del Área de Atención Primaria de Novartis, quien ha añadido, «la Universidad del Asma Grave es una muestra más del compromiso de la compañía con la formación de los profesionales sanitarios implicados en el manejo del paciente asmático».
Centenario de la Sociedad de Pediatría de Madrid: 1913-2013. Primeras juntas directivas en imágenes
Introducción: Se cumplen cien años de la fundación de la Sociedad de Pediatría de Madrid (SPM) en 1913, y de la celebración del Primer Congreso Nacional de Pediatría (1914). A finales del siglo XIX se dio un nuevo protagonismo social a la infancia, se creó la especialidad de «medicina de los niños» y comenzó la puesta en marcha de instituciones, reuniones y sociedades científicas de pediatría.
Objetivo: Analizar la presencia de las juntas de la SPM en la prensa de divulgación general a principios del siglo XX para hacer una reconstrucción histórica en imágenes de sus primeros años.
Material y métodos: Búsqueda en repositorios de prensa digitalizada (ABC-Blanco y Negro, La Vanguardia, Hemeroteca Digital de la BNE, Biblioteca Virtual de Prensa Histórica), con las siguientes palabras clave: sociedad de pediatría, Madrid, congresos, nombres de los presidentes. El periodo para la prensa general estuvo comprendido entre el 1 de enero de 1910 y el 31 de diciembre de 1925.
Resultados: Se localizaron 29 reseñas relevantes en extensión y contenido en la prensa general sobre las actividades de la pediatría de Madrid en aquella época, reuniones, cursos, temática, personas e instituciones participantes. El 29 mayo de 1913 se constituyó la junta fundadora, y el 16 de octubre de 1913 tuvo lugar la reunión inaugural. El primer presidente fue Criado Aguilar.
Conclusiones: La información en prensa permite reconstruir, en parte, las actividades de la SPM en los momentos de su fundación. La prensa general ofrece una buena aproximación a la historia de la pediatría, y nos proporciona imágenes no de elevada calidad, pero sí de gran valor histórico y humano. Un apropiado homenaje a los primeros momentos de la SPM reclama más estudios al respecto.
Brote de sarampión en 2011. Análisis de casos identificados en urgencias en un hospital de Madrid
Introducción: El sarampión es una infección altamente contagiosa y con una elevada morbilidad, para la que se dispone de una vacuna eficaz y segura y cuya erradicación es posible. Sin embargo, desde 2009 se han registrado brotes en Europa, con un aumento de casos en 2011 en España.
Material y métodos: Estudio retrospectivo de pacientes diagnosticados por sospecha de sarampión en el servicio de urgencias de un hospital terciario, en el periodo comprendido entre enero y diciembre de 2011.
Resultados: Se diagnosticaron 67 pacientes por sospecha de sarampión. El 76% de los casos sospechosos presentaban clínica típica de tos, coriza y exantema, y se refería contacto en el 50% de los casos, principalmente familiar. La infección se confirmó en 25 pacientes mediante serología o reacción en cadena de la polimerasa de exudado nasofaríngeo. Otros 25 pacientes fueron compatibles por clínica o vínculo epidemiológico. El 91% de los casos confirmados o compatibles no estaban vacunados. Ingresaron el 12% del total de pacientes por sospecha de sarampión. Se diagnosticó neumonía en 2 pacientes.
Conclusiones: Este estudio demuestra una incidencia elevada de sarampión en un área sanitaria, lo que confirma la existencia de población susceptible por fallo en la cobertura vacunal. Para alcanzar el objetivo de la Organización Mundial de la Salud de erradicar el sarampión en el año 2015 en Europa, es preciso la comunicación y la investigación temprana de las sospechas. Los profesionales sanitarios deben estar informados de la situación del sarampión, al tratarse de una infección poco frecuente en la práctica clínica habitual.
Traumatismo craneoencefálico en un servicio de urgencias
Introducción: El traumatismo craneoencefálico (TCE) es una patología importante en pediatría por su frecuencia y por la carga asistencial que conllevan sus secuelas.
Objetivo: Conocer las características epidemiológicas de los pacientes con TCE atendidos en el Servicio de Urgencias Pediátricas del Nuevo Hospital «Río Hortega» de Valladolid, tras la reciente instauración de un nuevo protocolo de manejo del TCE.
Material y métodos: Realizamos un estudio descriptivo, longitudinal y observacional, durante un periodo de 6 meses, en el que se incluyeron 127 pacientes que presentaron TCE como diagnóstico. Los datos se recogieron mediante un cuestionario preestablecido.
Resultados: La media de edad de los pacientes era de 3,13 años, y en su mayoría eran varones (55,9%). La causa más frecuente de TCE fue la caída accidental. La aparición de clínica es más habitual en niños mayores de 2 años. La mayoría de los casos se clasificaron como leves (94,5%) y sólo se prescribieron 4 ingresos hospitalarios; no se registró ningún fallecimiento; la tomografía computarizada se realizó en un 8,9% de los casos.
Conclusión: Los resultados obtenidos en este estudio son similares a los hallados en la bibliografía, aunque observamos una menor morbimortalidad asociada y una menor indicación de pruebas diagnósticas. La exploración neurológica inicial y el cálculo de la escala de Glasgow en los pacientes con TCE siguen siendo las principales herramientas para establecer la prioridad en su manejo diagnóstico-terapéutico y su pronóstico.
Comunicación científica (IX). Conocimientos básicos para elaborar un artículo científico (4): los aspectos gráficos (tablas y figuras)
En la redacción de un artículo científico es necesario organizar los datos de tal manera que sean claros y patentes para el lector. Debe existir un perfecto equilibrio entre texto y elementos gráficos (tablas y figuras) para evitar la información redundante.
De esta forma, las tablas y figuras en los artículos científicos son como el decorado, en donde las tablas funcionan como «la imagen de los datos» y las figuras como «la imagen de las ideas». Bien diseñadas y realizadas, realzan el trabajo, agilizan el argumento y proporcionan relajación visual al conjunto del texto. De lo contrario, aburren y distraen al lector del mensaje.
Los elementos gráficos no deben añadirse simplemente porque se dispone de ellos, sino que debemos razonar objetivamente su utilidad para mejorar la calidad de información del texto científico.
Influencia de la gestación, el parto y el tipo de lactancia sobre la microbiota intestinal del neonato
Introducción: Los momentos inmediatos al nacimiento son muy importantes para el establecimiento de la microbiota intestinal, que contribuye al desarrollo del intestino, la prevención de la colonización de patógenos, la digestión y la síntesis de nutrientes, así como a la maduración del sistema inmunitario y neuronal. La colonización intestinal se produce principalmente durante los primeros días de vida, influida por diversos factores, como el tipo de parto y lactancia, al igual que las características del medio en el que se encuentra el neonato. Además, la diferente composición de la microbiota intestinal y su funcionalidad parece estar asociada a la dieta, tanto materna como del recién nacido. En este artículo se hace una revisión actualizada de la literatura científica sobre la influencia del tipo de parto y la lactancia, así como la suplementación de prebióticos y probióticos en la madre y el neonato, en la composición de la microbiota intestinal de los recién nacidos.
Métodos: En este trabajo se analizan con detalle 19 artículos publicados en los últimos 10 años obtenidos en diferentes bases de datos (NCBI, Web of Science, Elsevier Journal, Science Direct). Se han analizado estudios realizados únicamente en humanos.
Resultados: Los tipos de parto y lactancia pueden modificar la composición de la microbiota intestinal del neonato. Además, la suplementación de probióticos en las madres y los neonatos puede aumentar los géneros Bifidobacterium y Lactobacillus en el intestino del recién nacido. No obstante, se necesitan más estudios para evaluar los efectos de los probióticos en el desarrollo y la funcionalidad de la microbiota intestinal de los neonatos. Por otro lado, la suplementación de prebióticos puede inducir la producción de metabolitos secundarios capaces de modular el epigenoma del neonato.
Conclusiones: Se requieren nuevos estudios para investigar los mecanismos exactos que propician las modificaciones del microbioma neonatal y las posibles estrategias nutricionales personalizadas para un adecuado desarrollo de los niños.
Absceso retroorbitario por «Streptococcus constellatus» en un paciente con neurocisticercosis
Sr. Director:
Presentamos el caso de una niña de 11 años de edad, natural de Guinea Ecuatorial y residente en España desde hace 2 años, que acude al servicio de urgencias por presentar cefalea frontoparietal izquierda y fiebre elevada de 3 días de evolución, asociadas en las últimas horas a una importante tumefacción palpebral izquierda. Como antecedentes personales destacaban episodios de cefaleas y alteración del comportamiento. En la exploración presentaba un peso en p10 y una talla en p90, un regular estado general, con rigidez de nuca y signos meníngeos positivos, ptosis palpebral y proptosis ocular izquierda, además de una caries dental en el maxilar superior izquierdo. Los resultados de las pruebas complementarias fueron los siguientes: 25.100 leucocitos/mm3 (neutrófilos 92,1%), velocidad de sedimentación globular 70 mm/h y proteína C reactiva 32,5 mg/dL. El estudio de coagulación fue normal. El dímero D era de 5.250 ng/L. En la punción lumbar se obtuvieron 1.600 leucocitos/mm3 (un 90% polimorfonuclearres). Las cifras de glucosa eran de 31 mg/dL y las de proteínas totales de 0,88 g/dL. Tras la toma de muestras, se inició antibioterapia empírica con cefotaxima y vancomicina, así como corticoterapia profiláctica con dexametasona intravenosa.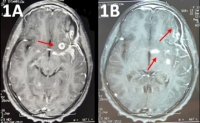 Figura 1. A) RM cerebral: meningoencefalitis por cisticercosis con formaciones abscesificadas en la sustancia blanca en el centro semioval izquierdo, capsular interna, externa con afectación meníngea en la cisura de Silvio y orbitaria. B) RM cerebral: empiema subdural frontotemporal izquierdo, con lesiones hipodensas cápsulo-lenticulares izquierdas sugerentes de neurocisticercosisSe realizó una tomografía computarizada cerebral, en la que se observaba un incremento de las partes blandas frontopalpebrales izquierdas, así como una sinusitis frontoetmoidal y una lesión hipodensa capsulolenticular izquierda. En el electroencefalograma (EEG) aparecía una intensa lentificación en el hemisferio izquierdo, sobre un trazado de fondo inestable. Dada la sospecha de absceso cerebral, se añadió al tratamiento metronidazol y levetiracetam. Se realizó una resonancia magnética (RM), en la que se apreciaban múltiples formaciones abscesificadas a distintos niveles del cerebro, sugerentes de neurocisticercosis (figura 1A), pansinusitis y empiema subdural del lado izquierdo (figura 1B). En los cultivos del líquido cefalorraquídeo (LCR) y en el hemocultivo se aisló Streptococcus constellatus. A los 12 días del inicio de la antibioterapia se observó una clara mejoría clínica de la paciente. La punción lumbar y el hemocultivo de control fueron negativos, así como la serología para cisticercos en sangre. Ante la persistencia de focalidad neurológica en el EEG y la progresiva proptosis ocular con limitación a la supraversión y aducción del ojo izquierdo (exoftalmometría del ojo derecho: 16 mm; ojo izquierdo: 24-25 mm), se solicitó una nueva RM cerebral y de la órbita, que mostró un absceso orbitario superoexterno izquierdo con persistencia de pansinusitis (figura 2A).
Figura 1. A) RM cerebral: meningoencefalitis por cisticercosis con formaciones abscesificadas en la sustancia blanca en el centro semioval izquierdo, capsular interna, externa con afectación meníngea en la cisura de Silvio y orbitaria. B) RM cerebral: empiema subdural frontotemporal izquierdo, con lesiones hipodensas cápsulo-lenticulares izquierdas sugerentes de neurocisticercosisSe realizó una tomografía computarizada cerebral, en la que se observaba un incremento de las partes blandas frontopalpebrales izquierdas, así como una sinusitis frontoetmoidal y una lesión hipodensa capsulolenticular izquierda. En el electroencefalograma (EEG) aparecía una intensa lentificación en el hemisferio izquierdo, sobre un trazado de fondo inestable. Dada la sospecha de absceso cerebral, se añadió al tratamiento metronidazol y levetiracetam. Se realizó una resonancia magnética (RM), en la que se apreciaban múltiples formaciones abscesificadas a distintos niveles del cerebro, sugerentes de neurocisticercosis (figura 1A), pansinusitis y empiema subdural del lado izquierdo (figura 1B). En los cultivos del líquido cefalorraquídeo (LCR) y en el hemocultivo se aisló Streptococcus constellatus. A los 12 días del inicio de la antibioterapia se observó una clara mejoría clínica de la paciente. La punción lumbar y el hemocultivo de control fueron negativos, así como la serología para cisticercos en sangre. Ante la persistencia de focalidad neurológica en el EEG y la progresiva proptosis ocular con limitación a la supraversión y aducción del ojo izquierdo (exoftalmometría del ojo derecho: 16 mm; ojo izquierdo: 24-25 mm), se solicitó una nueva RM cerebral y de la órbita, que mostró un absceso orbitario superoexterno izquierdo con persistencia de pansinusitis (figura 2A).
Se realizó un drenaje quirúrgico del absceso retroocular (salida de 6 mL de líquido purulento) y de los senos paranasales. Se tomó una muestra para cultivo de exudados, aislándose en ambos S. constellatus. Se instauró tratamiento con amoxicilina-clavulánico según el antibiograma, hasta completar 3 semanas, y se pautó albendazol y corticoides durante 1 mes para el tratamiento de la neurocisticercosis. El estudio de inmunidad humoral y celular fue normal. La evolución clínica y analítica fue favorable, por lo que la paciente fue dada de alta a las 3 semanas con los diagnósticos de neurocisticercosis, meningitis y abscesos múltiples cerebrales por S. constellatus. Tras 7 meses, la paciente permanecía asintomática, y en la RM de control se hallaron áreas de encefalomalacia en las zonas capsular comisural y lenticulooval izquierdas, compatibles con una fase de resolución de la neurocisticercosis cerebral (figura 2B). Figura 2. A) RM orbitaria: absceso retroocular superoexterno izquierdo con proptosis y desplazamiento inferior del globo ocular. B) RM cerebral: áreas de encefalomalacia en la zona capsular comisural y lenticulooval izquierdas, compatibles con la fase de resolución de la neurocisticercosis cerebralS. constellatus junto con S. anginosus y S. intermedius forma parte de Streptococcus grupo anginosus1. Pueden encontrarse en las mucosas oral, gastrointestinal y genital. Se caracterizan por producir infecciones supurativas y abscesos2, principalmente en pacientes inmunodeprimidos o con factores predisponentes3-5, aunque se han descrito también en pacientes sin patología de base6,7. La paciente de este caso no presentaba afectación inmunitaria, si bien la neurocisticercosis pudo actuar como factor predisponente. La sinusitis pudo comportarse como fuente de infección y afectar por contigüidad a la cavidad orbitaria y al sistema nervioso central (SNC), produciendo un absceso retroocular, meningitis y empiema subdural. El aislamiento de S. anginosus en el LCR debe alertar sobre la presencia de un absceso cerebral8, si bien algunos autores han relacionado S. intermedius con más frecuencia que S. constellatus con infecciones del SNC1,2. Dado el origen de estas infecciones, a menudo suelen ser polimicrobianas con participación de flora anaerobia2,7, algo que no sucedió en este caso. El microorganismo fue sensible a los betalactámicos, pero para conseguir una buena evolución clínica fue necesario un tratamiento con antibioterapia de amplio espectro, así como la eliminación quirúrgica del foco.
Figura 2. A) RM orbitaria: absceso retroocular superoexterno izquierdo con proptosis y desplazamiento inferior del globo ocular. B) RM cerebral: áreas de encefalomalacia en la zona capsular comisural y lenticulooval izquierdas, compatibles con la fase de resolución de la neurocisticercosis cerebralS. constellatus junto con S. anginosus y S. intermedius forma parte de Streptococcus grupo anginosus1. Pueden encontrarse en las mucosas oral, gastrointestinal y genital. Se caracterizan por producir infecciones supurativas y abscesos2, principalmente en pacientes inmunodeprimidos o con factores predisponentes3-5, aunque se han descrito también en pacientes sin patología de base6,7. La paciente de este caso no presentaba afectación inmunitaria, si bien la neurocisticercosis pudo actuar como factor predisponente. La sinusitis pudo comportarse como fuente de infección y afectar por contigüidad a la cavidad orbitaria y al sistema nervioso central (SNC), produciendo un absceso retroocular, meningitis y empiema subdural. El aislamiento de S. anginosus en el LCR debe alertar sobre la presencia de un absceso cerebral8, si bien algunos autores han relacionado S. intermedius con más frecuencia que S. constellatus con infecciones del SNC1,2. Dado el origen de estas infecciones, a menudo suelen ser polimicrobianas con participación de flora anaerobia2,7, algo que no sucedió en este caso. El microorganismo fue sensible a los betalactámicos, pero para conseguir una buena evolución clínica fue necesario un tratamiento con antibioterapia de amplio espectro, así como la eliminación quirúrgica del foco.
La neurocisticercosis es el resultado de la infestación de la forma larvaria Taenia solium en el SNC. Es de distribución universal y endémica en países de bajo nivel socioeconómico, en los que el cerdo es una fuente importante de alimentación. Sus manifestaciones clínicas más frecuente son las crisis convulsivas, las cefaleas y otros signos neurológicos9. La clínica y el tratamiento dependen del número, el tamaño y la localización de los quistes, así como de la respuesta inmune del hospedador.
El tratamiento médico es de primera elección, exceptuando los casos de hipertensión intracraneal grave que requieran cirugía10.
Destacamos la complejidad del caso presentado, su escasa frecuencia y la diseminación de la infección en una niña inmunocompetente2,8.
Bibliografía
- Montes M, García-Arenzana JM. Género Streptococcus: una revisión práctica para el laboratorio de microbiología. Enferm Infecc Microbiol Clin. 2007; 25 Supl 3: 14-20.
- Bringas-Bollada M, Ortuño-Andériz F, Muñoz-de Cabo C, García-Sánchez E. Bacteriemia, neumonía y meningitis por Streptococcus constellatum. Med Clin (Barc). 2006; 126: 717-719.
- Pidal M, Basaure J, Prado P, Alarcón P. Empiema pleural por Streptococcus grupo anginosus en un preescolar y revisión de la literatura. Rev Chil Infect. 2004; 21: 248-253.
- Ortiz de Saracho J, Barbancho S, Mostaza JL. Mediastinitis y empiema pleural por Streptococcus constellatus. Arch Bronconeumol. 2004; 40: 602-603.
- Falcó-Jover G, Roig-Rico P, Domínguez-Escribano JR. Cefalea frontal y fiebre de evolución subaguda en una mujer previamente sana. Enferm Infecc Microbiol Clin. 2002; 20: 169-170.
- Revilla-Martí P, López-Núñez C. Empiema pleural por Streptococcus constellatus. Rev Clin Esp. 2011; 211: 612-613.
- Bouziri A, Khaldi A, Smaoui H, Menif K, Jaballah NB. Fatal subdural empyema caused by Streptococcus constellatus and Actinomyces viscosus in a child-case report. J Microbiol Inmunol Infect. 2011; 44: 394-396.
- Cabellos C, Viladrich PF, Corredoira J, Verdaguer R, Ariza J, Gudiol F. Streptococcal meningitis in adult patients: current epidemiology and clinical spectrum. Clin Infect Dis. 1999; 28: 1.104-1.108.
- Imirizaldu L, Miranda L, García-Gurtubay I, Gastón I, Urriza J, Quesada P. Neurocisticercosis. Una enfermedad emergente. An Sist Sanit Navar. 2004; 27(2): 201-209.
- Frieiro-Dantas C, Serramito-García R, Reyes-Santías R, Rico-Cotelo M, Allut A, Gelabert-González M. Neurocisticercosis pediátrica: a propósito de dos casos. Rev Neurol. 2013; 56: 86-90.
Neumotórax recidivante como forma de presentación de tuberculosis pulmonar postprimaria
Introducción: La tuberculosis postprimaria se produce por una reactivación de la enfermedad años después del contacto inicial. Es infrecuente en la infancia. Afecta a los lóbulos pulmonares superiores produciendo cavitaciones, y habitualmente cursa sin adenopatías.
Caso clínico: Se presenta el caso de una paciente de 11 años de edad, con un neumotórax recidivante secundario a una tuberculosis cavitada. La fiebre persistió durante 2 meses tras el inicio de tratamiento. La paciente precisó una resección parcial del lóbulo superior izquierdo debido a una fístula broncopleural. Tras 6 meses de tratamiento tuberculostático presentó una recidiva.
Conclusiones: La tuberculosis postprimaria puede aparecer en adolescentes y causar lesiones pulmonares graves que precisen resección quirúrgica. Los enfermos tienen una gran capacidad infectante. La respuesta al tratamiento es lenta debido a la elevada concentración bacilífera de las cavernas. La baciloscopia puede tardar meses en negativizarse. El tratamiento tuberculostático debe administrarse durante, al menos, 9 meses, y puede ser necesario prolongar la fase de inducción.
Malformación venosa. ¿De qué se trata? «Sinus pericranii» asociado a una malformación compleja del desarrollo venoso cerebeloso
Introducción: El sinus pericranii (SP) es una rara malformación vascular que consiste en una comunicación venosa entre los senos durales intracraneales y las venas epicraneales, que se suelen dilatar.
Caso clínico: Presentamos el caso de un niño de 2 años de edad con una lesión vascular en la región parietal derecha, de coloración azulada, que de forma progresiva se ingurgitaba en decúbito lateral derecho y con el llanto. En las pruebas de imagen se detectó una lesión de localización subgaleal con adelgazamiento local de la calota, acompañada de 2 angiomas venosos cerebelosos. Se sospechó un SP asociado a una malformación venosa cerebelosa. El SP se intervino quirúrgicamente y la malformación se mantiene bajo control multidisciplinario.
Conclusión: Destacamos que el SP puede asociarse a otras malformaciones del desarrollo vascular intracraneal. El tratamiento quirúrgico del sinus puede estar indicado por problemas estéticos y posibles complicaciones locales, principalmente la trombosis, el sangrado o la ulceración. El abordaje de las malformaciones intracraneales extensas resulta complejo, ya que pueden drenar zonas funcionalmente significativas del cerebro.
Hipertransaminasemia como forma de inicio de un panhipopituitarismo adquirido
Presentamos el caso de una niña diagnosticada de insuficiencia hipofisaria múltiple o panhipopituitarismo, cuyo cuadro clínico inicial (dolor abdominal con elevación de las transaminasas) no es muy habitual. En numerosas ocasiones, los tumores del área hipotálamo-hipofisaria se presentan sin ninguna sintomatología neurológica, y los síntomas clave para establecer su diagnóstico son un exceso o un déficit de hormonas hipofisarias. En este caso, lo que nos condujo al diagnóstico de una neoplasia hipotalámica-hipofisiaria fue el hallazgo de un eje tiroideo alterado en el contexto de un estudio realizado por hipertransaminasemia.
En Enero de 1964 «Acta Pediátrica Española» publicaba...
Trabajos doctrinales y casos clínicos
Semejanza y disparidad de la distrofia ósea familiar y la condro-osteo-distrofia, por los doctores Francisco Arce y Manuel Arce
Teratoma tridérmico, por el doctor Juan Garrido-Lestache
Comentarios al diagnóstico precoz de la carditis reumática del niño, por el doctor Manuel Sánchez-Puelles
Nuestros resultados en el tratamiento quirúrgico bajo circulación extracorpórea, por el doctor Enrique García Ortiz
La pronación dolorosa del niño, por el doctor Enrique Fernández Yruegas
El THAM en pediatría, por el doctor Jacinto Martínez Jaraíz
Peritonitis meconial encapsulada, por el doctor Juan Garrido-Lestache y Cabrera
Supraglotitis atípica en la era postepiglotitis
Sr. Director:
La supraglotitis es una inflamación aguda de la epiglotis/supraglotis, de causa generalmente infecciosa, que suele provocar una obstrucción rápida y potencialmente letal de la vía respiratoria, por lo que se considera una emergencia médica1,2. Clásicamente, y de forma típica, era consecuencia de una infección por Haemophilus influenzae tipo b (Hib) que, tras la implantación en nuestro medio de la vacunación universal frente al mismo, ha pasado a ser una rareza y, por tanto, una entidad clínica casi desconocida para los pediatras con menos de 15 años de experiencia. La práctica erradicación del Hib como agente causal, condiciona un incremento relativo de otras causas2,3, tanto infecciosas (bacterianas, víricas o fúngicas) como no infecciosas (edema angioneurótico, traumatismos, lesiones cáusticas...), así como de otras posibilidades que por su curiosidad merecen ser reseñadas.
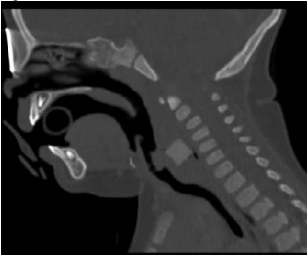 Figura 1. Tomografía computarizada. Corte sagitalPresentamos el caso de un niño de 18 meses de edad, remitido a la unidad de cuidados intensivos (UCI) de nuestro centro, con la sospecha clinicorradiológica (radiografía lateral de cuello) de epiglotitis aguda. El paciente carecía de antecedentes familiares o personales de interés y seguía el calendario de inmunizaciones vigente en nuestra comunidad autónoma, que incluye a esta edad 4 dosis de vacuna conjugada frente a Hib. La familia refería que el niño estaba previamente asintomático, excepto por cierta disminución de la ingesta en los días anteriores, y presentaba desde hacía 12 horas un cuadro de fiebre elevada (39,5 oC), decaimiento y dificultad respiratoria progresiva, con rechazo alimentario y babeo casi continuo. La exploración física revelaba una moderada afectación del estado general y fiebre (38,5 oC), posición en «trípode», babeo continuo, hipofonía con estridor inspiratorio leve e intermitente, sin tiraje intercostal significativo. La coloración cutánea y la hidratación de las mucosas eran normales. La auscultación cardiopulmonar era simétrica y mostraba una discreta hipoventilación bilateral. Los pulsos distales eran palpables, con una presión arterial en percentiles para la edad y el tiempo de relleno capilar normal. En los estudios complementarios realizados, la analítica mostraba los siguientes resultados: 11.740 leucitos/mm3 (72% neutrófilos), hemoglobina 9,7 g/dL, plaquetas 436.000/mm3, y proteína C reactiva 38,64 mg/L (valores normales: 0-3). La radiografía lateral de cuello revelaba una probable epiglotitis. Con el juicio clínico de epiglotitis aguda se inició tratamiento antibiótico con ceftriaxona y metilprednisolona. Para confirmar el diagnóstico y facilitar la intubación endotraqueal electiva del paciente se procedió a realizar una fibroendoscopia por vía nasal, que mostró una morfología normal de la epiglotis y la glotis. Ante la ausencia de hallazgos diagnósticos se realizó una tomografía computarizada de cuello con reconstrucción multiplanar, que puso de manifiesto la presencia de un cuerpo extraño (dado de parchís) entre la hipofaringe y la porción cervical del esófago, con un importante aumento de las partes blandas asociado, que provocaba una compresión laringotraqueal extrínseca significativa (figuras 1 y 2). El dado fue extraído mediante esofagoscopia sin incidencias, lo que propició una mejoría clínica rápida y progresiva del paciente. La familia no refirió en ningún momento, ni a priori ni a posteriori, sospecha de episodios de atragantamiento.
Figura 1. Tomografía computarizada. Corte sagitalPresentamos el caso de un niño de 18 meses de edad, remitido a la unidad de cuidados intensivos (UCI) de nuestro centro, con la sospecha clinicorradiológica (radiografía lateral de cuello) de epiglotitis aguda. El paciente carecía de antecedentes familiares o personales de interés y seguía el calendario de inmunizaciones vigente en nuestra comunidad autónoma, que incluye a esta edad 4 dosis de vacuna conjugada frente a Hib. La familia refería que el niño estaba previamente asintomático, excepto por cierta disminución de la ingesta en los días anteriores, y presentaba desde hacía 12 horas un cuadro de fiebre elevada (39,5 oC), decaimiento y dificultad respiratoria progresiva, con rechazo alimentario y babeo casi continuo. La exploración física revelaba una moderada afectación del estado general y fiebre (38,5 oC), posición en «trípode», babeo continuo, hipofonía con estridor inspiratorio leve e intermitente, sin tiraje intercostal significativo. La coloración cutánea y la hidratación de las mucosas eran normales. La auscultación cardiopulmonar era simétrica y mostraba una discreta hipoventilación bilateral. Los pulsos distales eran palpables, con una presión arterial en percentiles para la edad y el tiempo de relleno capilar normal. En los estudios complementarios realizados, la analítica mostraba los siguientes resultados: 11.740 leucitos/mm3 (72% neutrófilos), hemoglobina 9,7 g/dL, plaquetas 436.000/mm3, y proteína C reactiva 38,64 mg/L (valores normales: 0-3). La radiografía lateral de cuello revelaba una probable epiglotitis. Con el juicio clínico de epiglotitis aguda se inició tratamiento antibiótico con ceftriaxona y metilprednisolona. Para confirmar el diagnóstico y facilitar la intubación endotraqueal electiva del paciente se procedió a realizar una fibroendoscopia por vía nasal, que mostró una morfología normal de la epiglotis y la glotis. Ante la ausencia de hallazgos diagnósticos se realizó una tomografía computarizada de cuello con reconstrucción multiplanar, que puso de manifiesto la presencia de un cuerpo extraño (dado de parchís) entre la hipofaringe y la porción cervical del esófago, con un importante aumento de las partes blandas asociado, que provocaba una compresión laringotraqueal extrínseca significativa (figuras 1 y 2). El dado fue extraído mediante esofagoscopia sin incidencias, lo que propició una mejoría clínica rápida y progresiva del paciente. La familia no refirió en ningún momento, ni a priori ni a posteriori, sospecha de episodios de atragantamiento.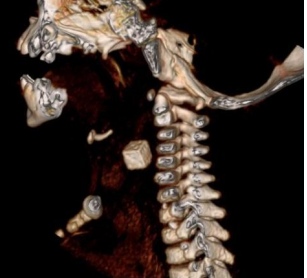 Figura 2. Tomografía computarizada. Reconstrucción multiplanar en 3 dimensionesEl caso presentado es destacable tanto por la clínica sugestiva de un proceso infeccioso agudo que provoca una obstrucción severa de la vía respiratoria superior (epiglotitis/supraglotitis) como por estar causado por un cuerpo extraño cúbico localizado en la zona faringoesofágica. La impactación de cuerpos extraños en esta zona es relativamente frecuente en niños4. La ausencia de un antecedente claro de atragantamiento, o de síntomas respiratorios al inicio (este paciente probablemente portaba el cuerpo extraño en su vía digestiva superior desde hacía varios días), no deben obviar esta posibilidad diagnóstica.
Figura 2. Tomografía computarizada. Reconstrucción multiplanar en 3 dimensionesEl caso presentado es destacable tanto por la clínica sugestiva de un proceso infeccioso agudo que provoca una obstrucción severa de la vía respiratoria superior (epiglotitis/supraglotitis) como por estar causado por un cuerpo extraño cúbico localizado en la zona faringoesofágica. La impactación de cuerpos extraños en esta zona es relativamente frecuente en niños4. La ausencia de un antecedente claro de atragantamiento, o de síntomas respiratorios al inicio (este paciente probablemente portaba el cuerpo extraño en su vía digestiva superior desde hacía varios días), no deben obviar esta posibilidad diagnóstica.
En los pacientes con clínica sugestiva de epiglotitis es imprescindible realizar un rápido diagnóstico de sospecha y establecer un adecuado manejo de la vía respiratoria para evitar complicaciones graves5. El diagnóstico es fundamentalmente clínico –el paciente presentaba todos los síntomas guía del cuadro–, y aunque puede complementarse con la radiografía simple de la vía respiratoria en proyección lateral, no se debe esperar de ella una suficiente sensibilidad ni especificidad6. Una vez sospechada, la epiglotitis se convierte en una emergencia médica que tiene como prioridad terapéutica el control de la vía respiratoria mediante intubación endotraqueal7. Dado que la intubación puede ser complicada, incluso en manos expertas, se recomienda utilizar dispositivos para el manejo de la vía respiratoria difícil, como la intubación guiada por fibroendoscopia, en un medio dotado con recursos humanos y materiales adecuados8 (UCI o quirófano).
En conclusión, la obstrucción aguda de la vía respiratoria superior en un lactante con signos de infección en la era posvacunación anti-Hib puede tener diversas causas, entre las que se encuentra la impactación faríngea de un cuerpo extraño. Con independencia de la causa, es prioritario asegurar la vía respiratoria por parte de profesionales con experiencia, habilidad y recursos técnicos suficientes en un entorno adecuado.
Bibliografía
1. Roosevelt G. Obstrucción inflamatoria aguda de las vías altas (crup, epiglotitis, laringitis y traqueítis bacteriana). En: Kliegman RM, Behrman RE, Jenson HB, Stanton BF, eds. Nelson textbook of pediatrics (ed. esp.). Madrid: Saunders-Elsevier España, 2009; 1.762-1.767.
2. Faden H. The dramatic change in the epidemiology of pediatric epiglotitis. Pediatr Emerg Care. 2006; 22(6): 443-444.
3. Sobol SE, Zapata S. Epiglottitis and croup. Otolaryngol Clin North Am. 2008; 41(3): 551-566.
4. McGahren ED. Esophageal foreign bodies. Pediatr Rev. 1999; 20(4): 129-133.
5. D'Agostino J. Pediatric airway nightmares. Emerg Med Clin North Am. 2010; 28(1): 119-126.
6. Dawson KP, Steinberg A, Capaldi N. The lateral radiograph of neck in laryngo-tracheo-bronchitis (croup). J Qual Clin Pract. 1994; 14(1): 39-43.
7. Rafei K, Lichenstein R. Airway infectious disease emergencies. Pediatr Clin North Am. 2006; 53(2): 215-242.
8. Damm M, Eckel HE, Jungehülsing M, Roth B. Airway endoscopy in the interdisciplinary management of acute epiglottitis. Int J Pediatr Otorhinolaryngol. 1996; 38(1): 41-51.
Ascitis urinosa en el periodo neonatal secundaria a válvulas de uretra posterior
La causa más frecuente de obstrucción del tracto urinario inferior en los niños son las válvulas de uretra posterior. A pesar de que se relaciona con una importante morbilidad, su pronóstico ha mejorado en los últimos años debido a un diagnóstico de sospecha más precoz, al detectar oligohidramnios, dilatación vesical e hidronefrosis durante el seguimiento ecográfico prenatal. El propósito de esta nota clínica es describir la forma de presentación, el tratamiento proporcionado y la respuesta a éste, en un caso recientemente diagnosticado en nuestro centro.
Fallo hepático agudo neonatal: presentación de 2 casos y revisión de la bibliografía
El fallo hepático agudo neonatal es una entidad poco frecuente, con una mortalidad muy elevada. La sospecha de fallo hepático ante situaciones de mal estado general y disfunción hepática, hipoglucemia recurrente o persistente y clínica de sepsis es fundamental para establecer un tratamiento precoz y efectivo. Existen pruebas de primera y segunda línea para poder orientar un diagnóstico etiológico, a la vez que se instauran medidas generales que permitan su estabilización, antes de considerar otras medidas terapéuticas, como el trasplante hepático. Presentamos el inicio y la evolución de 2 casos de fallo hepático neonatal diagnosticados de hemocromatosis y linfohistiocitosis hemofagocítica familiar.
Hemangiomas y hamartomas hepáticos en un lactante con síndrome de Beckwith-Wiedemann asociado a displasia mesenquimal placentaria
La displasia mesenquimal placentaria (DMP) es una rara patología que afecta al desarrollo de la vascularización placentaria y condiciona la aparición en el recién nacido de hamartomas hepáticos y alteraciones hematológicas, asociándose además en 1 de cada 4 casos al desarrollo del síndrome de Beckwith-Wiedemann (BWS), con la que comparte un origen genético común. Presentamos el caso de un recién nacido afectado de BWS asociado a DMP, que además de los hamartomas hepáticos descritos en la bibliografía, presentó como hallazgo casual lesiones hepáticas de tipo sólido con diagnóstico anatomopatológico de hemangiomas hepáticos con marcador Glut-1 positivo, molécula con implicaciones en la respuesta terapéutica y el pronóstico a largo plazo de estas lesiones. El tratamiento con propranolol es efectivo en estos casos, ya que consigue disminuir el tamaño de las lesiones, como en el caso que presentamos.
Calcinosis cutánea grave tratada exitosamente con una fórmula magistral tópica W/O de tiosulfato sódico al 10%
La calcinosis cutánea es una enfermedad producida por acumulación y depósito de sales de calcio en los tejidos, que puede dar lugar a importantes lesiones, y cuyo abordaje terapéutico no está claramente establecido: se restringe al tratamiento sintomático o tiosulfato sódico intravenoso en los casos más graves, pero su administración conlleva unos riesgos y se hace especialmente difícil en pacientes pediátricos. Presentamos el caso de un niño de 6 años de edad, diagnosticado de calcinosis cutánea grave secundaria a un tratamiento con gluconato cálcico intravenoso, al que se prescribió una fórmula magistral de tiosulfato sódico tópico al 10%. En el servicio de farmacia del hospital donde se desarrolló el estudio, se llevó a cabo la formulación del tratamiento en forma de emulsión acuosa/oleosa. El paciente experimentó una rápida y progresiva curación con la fórmula magistral prescrita.
Afectación renal en las cardiopatías congénitas
Las cardiopatías congénitas (CC) son las anomalías congénitas estructurales más frecuentes, y pueden asociar problemas renales congénitos de forma no desdeñable. Aunque la afectación cardiaca secundaria a problemas renales está bien determinada, los efectos que producen las CC en sus distintas variantes sintomáticas sobre los riñones son bastante desconocidos. La mejora de los medios técnicos y humanos desde los comienzos en esta área hasta nuestros días ha permitido el aumento de la supervivencia y la calidad de vida a medio-largo plazo de estos pacientes. Esto ha diversificado la morbilidad asociada a su evolución y tratamiento, y es menor el daño derivado de la evolución natural de las CC. Existe una mayor concienciación sobre la profilaxis y el tratamiento precoz de los problemas derivados, fundamentalmente, de la cirugía con circulación extracorpórea, las cirugías paliativas y el trasplante cardiaco. Asimismo, se tiene un mayor conocimiento y se toman más precauciones en la administración de los múltiples fármacos con efectos adversos renales que pueden usarse en los pacientes con CC.
Comunicación científica (VIII). Conocimientos básicos para elaborar un artículo científico (3): la forma (cómo se dice)
Cuidar la forma del artículo (es decir, el respeto escrupuloso a las instrucciones específicas de la revista, la buena disposición de las secciones, una prosa limpia, bien organizada y coherente) es el mejor atributo para realzar el fondo científico del trabajo y, en último término, favorecer la aceptación del trabajo, facilitar la lectura y conseguir que el mensaje del estudio llegue. En este artículo revisamos las claves de «forma» para mejorar la calidad de las publicaciones científicas, partiendo de 5 cualidades que hay que cultivar (fluidez, claridad, concisión, sencillez y atracción), 5 defectos que hay que evitar (artificio, vacuidad, pretensión, monotonía y ambigüedad) y 5 errores frecuentes que debemos tener en cuenta (abuso de siglas, extranjerismos, barbarismos, redundancia y problemas gramaticales de morfología y puntuación).
Edulcorantes en pacientes con intolerancia hereditaria a la fructosa
La intolerancia hereditaria a la fructosa (IHF) es una enfermedad autosómica recesiva debida una deficiencia en la actividad de la aldolasa B (fructosa 1,6-bifosfato aldolasa), enzima involucrada en el metabolismo de la fructosa. Actualmente, el tratamiento consiste en eliminar de la dieta todas las fuentes de fructosa. De manera general, se puede utilizar la glucosa como edulcorante, pero se buscan alternativas. El objetivo de este artículo es revisar las características de los edulcorantes y establecer unas recomendaciones para su consumo en estos pacientes.
Existen edulcorantes que, debido a su estructura, no suponen una fuente de fructosa y son tolerados por los pacientes con IHF, como la glucosa, la dextrinomaltosa y los polímeros de glucosa, los edulcorantes artificiales (acesulfamo, alitamo, aspartamo, ciclamato, neotamo o sacarina), los peptídicos, como la taumatina, los glucoflavonoides, como la nehosperidina-dihidrochalcona, o los glucósidos diterpénicos, como los glucósidos de esteviol. Otros tampoco suponen un aporte de fructosa, ya que no son metabolizados por el cuerpo humano, como el eritritol, o se metabolizan por vías diferentes, como el xilitol.
La inulina, los fructanos o la sucralosa, aunque no se metabolizan en el cuerpo humano, son edulcorantes que pueden contener pequeñas cantidades de fructosa o sacarosa, hecho que habría que tener en cuenta, al igual que los que se absorben en pequeña proporción (según su pureza, la tolerancia del paciente y la cantidad). El resto deberían evitarse, debido a que la cantidad que pueden aportar de fructosa es considerable, en función de su estructura, absorción y metabolismo.
Características clínicas y cambios epidemiológicos de «tinea capitis» en la población pediátrica
El aumento de la población extranjera ha determinado cambios en los dermatofitos productores de tinea capitis en diversos países. Presentamos una revisión de los pacientes pediátricos atendidos en un hospital de segundo nivel con clínica de tinea capitis y cultivo de escamas cutáneas del cuero cabelludo positivo para dermatofitos, con el fin de conocer la posible variación en la epidemiología, la presentación clínica y la respuesta al tratamiento antifúngico de dicha infección en los últimos años. En el 60% de los pacientes el cultivo fue positivo para Microsporum canis; se manifestó predominantemente como una forma alopécica microspórica en pacientes autóctonos con buena respuesta a la griseofulvina oral. Trichophyton violaceum fue el segundo dermatofito en frecuencia, causante de tinea capitis en 6 pacientes de origen africano; la forma de presentación más habitual fue una descamación fina del cuero cabelludo, con escasa o nula alopecia, y la mejor respuesta terapéutica se obtuvo con la terbinafina sistémica. Realizamos una comparación de las diferentes características epidemiológicas, clínicas y terapéuticas entre ambos hongos dermatofitos.
Manifestaciones clínicas y hallazgos endoscópicos en la esofagitis por reflujo
Introducción: La esofagitis supone una complicación poco frecuente del reflujo gastroesofágico, pero hay que tenerla en cuenta y detectar datos clínicos sugestivos de esta afección para solicitar una endoscopia digestiva.
Pacientes y métodos: Estudio descriptivo retrospectivo de casos de esofagitis por reflujo (durante el periodo 1995-2010) y análisis estadístico de los datos.
Resultados: Se obtuvo una muestra de 41 pacientes, de 4 meses a 16 años de edad, con mayor frecuencia de esofagitis en varones y adolescentes. El 80,5% de los casos eran esofagitis de grado I-II; se observó hernia de hiato en el 58,5% de los casos, sin asociarse a una mayor gravedad de esofagitis (p= 0,7). La patología neurológica, muy frecuente, se asociaba a esofagitis graves (p= 0,03) y peor evolución (p= 0,035). Las manifestaciones clínicas referidas con más frecuencia fueron los vómitos con sangrado digestivo superior, la epigastralgia y la pirosis. La disfagia fue el único síntoma relacionado con un mayor grado de esofagitis (p= 0,05). También se observaron síntomas extradigestivos por reflujo gastroesofágico (25%).
Conclusiones: En los pacientes con Helicobacter pylori, la erradicación de la bacteria supuso una mejora de los síntomas de reflujo. Se detectó una escasa correlación entre los hallazgos de la pH-metría y los endoscópicos (p= 0,32).
En Diciembre de 1963 «Acta Pediátrica Española» publicaba...
El Dr. Gutiérrez Barneto
ARTÍCULOS ORIGINALES
Trabajos doctrinales y casos clínicos
Un nuevo caso de enfermedad de Riley y Day, por el doctor Ángel Peralta
Comentarios acerca de una atresia intestinal en un prematuro de 1.530 g, por los doctores Gubern Salisachs y Carlos Bardají
Tratamiento de hemangiomas con propranolol sistémico y timolol tópico
Sr. Director:
En 2008 se introdujo el propranolol para el tratamiento de los hemangiomas, con gran eficacia y escasos efectos adversos, y en 2010 el timolol tópico, con éxito en los hemangiomas pequeños poco sobreelevados.
Presentamos los casos de 4 pacientes (3 mujeres y 1 varón), cuya media de edad era de 4 meses (rango: 4-5), con hemangiomas en la región periorbitaria (2 en el canto interno del ojo derecho, 1 en el canto interno del ojo izquierdo y 1 en el ángulo externo del ojo derecho) de un tamaño medio de 7,7 mm (rango: 4-25).
Los pacientes fueron tratados entre julio de 2012 y mayo de 2013 para prevenir defectos visuales. Se les aplicó timolol en colirio durante 1 mes, sin que experimentaran mejoría, y posteriormente propranolol sistémico (ingresaron las primeras 72 horas en el hospital para vigilar los posibles efectos adversos) en una dosis de 1 mg/kg/12 h con reducción gradual, durante una media de 7 meses (rango: 1-9). Posteriormente, se inició una pauta de timolol en gel al 0,1% tópico, debido a la observación de un discreto aumento de tamaño (caso número 2) o para evitar recidivas, durante una media de 3 meses (rango: 1-5), que se interrumpió en 2 pacientes por apreciarse en ellos una remisión casi completa. El porcentaje medio de remisión fue del 80% (rango: 70-85), sin efectos adversos ni recidivas (figura 1).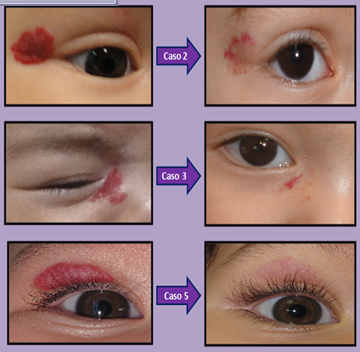 Figura 1. Evolución clínica de los hemangiomasEl mecanismo de acción de ambos fármacos es desconocido: parecen producir vasoconstricción e inhibir los factores angiogénicos (VEGF o bFGF)1,2. El propranolol se emplea en dosis de 2-3 mg/kg/día3,5, con escasos efectos adversos leves (hipoglucemia, hiperreactividad bronquial, etc.)1-4. Al suspenderlo, es frecuente observar un leve aumento de tamaño de los hemangiomas; algunos estudios reflejan tasas de recurrencia del 8%5, quizá debido a su retirada en la fase proliferativa (se aconseja mantenerlo hasta los 8-12 meses de edad)6,7. Si se diagnostica la recidiva precozmente y el hemangioma está poco sobreelevado, es eficaz el timolol tópico al 0,5% en colirio8, y al 0,1% en gel9, y presenta una menor tasa de absorción sistémica y efectos adversos8,9. Es especialmente útil en el área periorbitaria, donde los corticoides intralesionales pueden deformar la morfología palpebral o elevar la presión intraocular8.
Figura 1. Evolución clínica de los hemangiomasEl mecanismo de acción de ambos fármacos es desconocido: parecen producir vasoconstricción e inhibir los factores angiogénicos (VEGF o bFGF)1,2. El propranolol se emplea en dosis de 2-3 mg/kg/día3,5, con escasos efectos adversos leves (hipoglucemia, hiperreactividad bronquial, etc.)1-4. Al suspenderlo, es frecuente observar un leve aumento de tamaño de los hemangiomas; algunos estudios reflejan tasas de recurrencia del 8%5, quizá debido a su retirada en la fase proliferativa (se aconseja mantenerlo hasta los 8-12 meses de edad)6,7. Si se diagnostica la recidiva precozmente y el hemangioma está poco sobreelevado, es eficaz el timolol tópico al 0,5% en colirio8, y al 0,1% en gel9, y presenta una menor tasa de absorción sistémica y efectos adversos8,9. Es especialmente útil en el área periorbitaria, donde los corticoides intralesionales pueden deformar la morfología palpebral o elevar la presión intraocular8.
Queremos destacar la buena respuesta al timolol tópico en los pacientes para evitar o tratar las recidivas.
Bibliografía
1. Leaute-Labreze C, Taieb A. Efficacy of beta-blockers in infantile haemangiomas: the physiopathological significance and therapeutic consequences. Ann Dermatol Venerol. 2008; 135: 860-862.
2. Fette A. Propranolol in use for treatment of complex infant hemangiomas: literature review reganding current guidelines for preassessment and standards for care before initiation of therapy. Sci World J. 2013; 850193.
3. Lawley LP, Siegfried E, Todd JL. Propranolol treatment for hemangioma of infancy: risks and recommendations. Pediatr Dermatol. 2009; 26: 610-614.
4. Holmes WJ, Mishra A, Gorst C, Liew SH. Propranolol as first-line treatment for rapidly proliferating infantile haemangiomas. J Plast Reconstr Aesthet Surg. 2011; 64: 445-451.
5. Xiao Q, Li Q, Zhang B, Yu W. Propranolol therapy of infantile hemangiomas: efficacy, adverse effects, and recurrence. Pediatr Surg Int. 2013; 29(6): 575-581.
6. Spiteri Cornish K, Reddy AR. The use of propranolol in the management of periocular capillary haemangioma: a systematic review. Eye (Lond). 2011; 25(10): 1.277-1.283.
7. Sans V, Dumas de la Roque E, Berge J, Grenier N, Boralevi F, Mazereeuw-Hautier J, et al. Propranolol for severe infantile haemangiomas: follow-up report. Pediatrics. 2009; 124: 423-431.
8. Weissenstein A, Straeter A, Villalon G, Bittmann S. Topical timolol for small infantile hemangioma: a new therapy option. Turk J Pediatr. 2012; 54(2): 156-158.
9. Pope E, Chakkittakandiyil A. Topical timolol gel for infantile hemangiomas: a pilot study. Arch Dermatol. 2010; 14: 564-565.
Hemangioendotelioma hepático difuso de evolución fatal: antes y después del propranolol
El hemangioendotelioma hepático difuso neonatal es una entidad que, en los casos sintomáticos progresivos, puede tener un pronóstico infausto pese al tratamiento clásico. Desde hace 2 años se viene utilizando el propranolol con resultados óptimos, aunque no existen comunicaciones en este sentido a nivel nacional.
Fracturas patológicas en un paciente con citrulinemia tipo 1 e inmovilización prolongada
La citrulinemia clásica, o tipo 1, es un defecto congénito del ciclo de la urea debido al déficit de la enzima ácido argininosuccínico sintetasa. Las formas de comienzo neonatal conllevan una mayor gravedad clínica. Se presenta el caso de un niño de 7 años de edad con citrulinemia, diagnosticada en el periodo neonatal, y una encefalopatía severa secundaria a una hiperamoniemia grave. El paciente nunca ha tenido deambulación autónoma. Acude al servicio de urgencias por presentar un llanto persistente y un quejido intenso de 12 horas de evolución. Presenta la rodilla izquierda en flexión y con tumefacción. No refiere ningún antecedente traumático. En la radiografía ósea se detecta una fractura supracondílea del fémur. En los 12 meses siguientes presenta otras 3 fracturas patológicas. Se estudia su caso en el servicio de endocrinología infantil y se establece el diagnóstico de osteoporosis secundaria a una inmovilización prolongada. Se inicia una pauta con alendronato oral como tratamiento de uso compasivo, y el paciente presenta una evolución favorable, sin fracturas óseas a partir de entonces y con una mejoría densitométrica. En los últimos años se han publicado diversos estudios sobre el papel del alendronato oral en el tratamiento de la osteoporosis en pacientes pediátricos, sobre todo secundaria a enfermedades neuromusculares, osteogénesis imperfecta o enfermedades del tejido conectivo. Es un tratamiento que puede administrarse de forma ambulatoria, y contribuye a disminuir tanto el número de ingresos hospitalarios como el coste económico, proporcionando así a los pacientes una mayor calidad de vida. Por el momento sólo está aprobado su uso en el contexto de ensayos clínicos o como uso compasivo en niños con baja densidad mineral ósea y clínica asociada.


















