Sr. Director:
La incidencia de discapacidad en el grupo de recién nacidos (RN) pretérmino oscila entre el 5 y el 10%, y es más frecuente en el grupo de menor edad gestacional1-3.
La asistencia óptima de estos pacientes exige una adecuada atención durante su estancia en las unidades neonatales, pero también un mantenimiento de la atención tras el alta. Con frecuencia son remitidos a los diversos servicios de atención temprana (AT) tras la aplicación de determinados scores realizados a partir de distintos factores de riesgo4. Estos servicios de AT actúan de forma multidisciplinaria sobre los pacientes de riesgo, con el objetivo de promover la salud y el bienestar, mejorar la competencia y disminuir los retrasos en el desarrollo o prevenir deterioros funcionales, así como promover la adaptación y la integración familiar. Existe cierta discrepancia acerca de la efectividad de dichos servicios, sobre todo en relación con el tipo de tratamiento que se debe aplicar, si bien hay consenso acerca de sus buenos resultados a corto plazo y cuando se inician precozmente5-7.
En nuestra unidad neonatal detectamos una serie de problemas que comúnmente se presentan a la hora de remitir a estos RN a los servicios de AT: dificultad de los padres para acceder a ellos; actuación tardía por parte de los servicios de AT debido a un exceso de burocratización; dificultad de atención por parte de los pacientes pertenecientes a áreas sanitarias distintas a la del hospital de nacimiento; exceso de medicalización (posibilidad de derivación de pacientes a AT sin ser realmente necesaria dicha atención, lo cual puede suponer en los padres una carga emocional añadida, al perpetuar innecesariamente el concepto de «hijo enfermo»); duplicidad de la atención (frecuentemente asisten a más de un centro o equipo de AT de forma simultánea con el fin de mejorar aún más su evolución, sin tener en cuenta el posible agotamiento del paciente), o la dificultad para la conciliación laboral, entre otros.
Por ello, diversos especialistas en atención especializada (neonatólogos, neurólogos pediátricos, psiquiatras infantiles y trabajadoras sociales) y médicos de atención primaria, así como equipos y centros concertados de AT del área noroeste de la Comunidad de Madrid y el Instituto Madrileño de la Familia y el Menor, elaboramos un protocolo de actuación conjunta para los pacientes con riesgo de presentar alteraciones neurológicas, sensoriales o sociales. Se elaboraron unos criterios de derivación a los centros y equipos de AT (tabla 1), acordando la inclusión en el informe del centro o equipo al cual debían dirigirse los padres, informándoles de la dirección y la forma de contacto. La distribución de los pacientes se realizó según el lugar de residencia, estableciendo asimismo como objetivo no demorar la primera valoración más allá de 1 mes tras el alta. Se estableció un calendario de revisiones: en los centros de AT la valoración de los pacientes que entraban en el programa de seguimiento se realizaría trimestralmente, y en los que formaban parte del programa de tratamiento se realizaría de acuerdo con el protocolo específico de cada centro. En los equipos de AT la valoración se realizaría cada 4 meses el primer año y luego semestralmente hasta los 3 años. Igualmente, se estableció que los servicios de AT elaborarían un informe semestral que entregarían a los padres y a los profesionales encargados de la asistencia del paciente, en el que además constaría el test de Brunet-Lézine en caso de sospecha de alteración en el neurodesarrollo. En el caso de los RN que no residían en nuestra área geográfica, se acordó su derivación durante el ingreso a la trabajadora social, encargada de contactar con el servicio de AT que le correspondiera. Con el fin de valorar la evolución de los pacientes, así como la necesidad de modificación de los criterios de derivación, de forma semestral se realizan sesiones del equipo de coordinación en el hospital, donde se discuten de forma individualizada los casos de RN derivados.
Se elaboraron unos criterios de derivación a los centros y equipos de AT (tabla 1), acordando la inclusión en el informe del centro o equipo al cual debían dirigirse los padres, informándoles de la dirección y la forma de contacto. La distribución de los pacientes se realizó según el lugar de residencia, estableciendo asimismo como objetivo no demorar la primera valoración más allá de 1 mes tras el alta. Se estableció un calendario de revisiones: en los centros de AT la valoración de los pacientes que entraban en el programa de seguimiento se realizaría trimestralmente, y en los que formaban parte del programa de tratamiento se realizaría de acuerdo con el protocolo específico de cada centro. En los equipos de AT la valoración se realizaría cada 4 meses el primer año y luego semestralmente hasta los 3 años. Igualmente, se estableció que los servicios de AT elaborarían un informe semestral que entregarían a los padres y a los profesionales encargados de la asistencia del paciente, en el que además constaría el test de Brunet-Lézine en caso de sospecha de alteración en el neurodesarrollo. En el caso de los RN que no residían en nuestra área geográfica, se acordó su derivación durante el ingreso a la trabajadora social, encargada de contactar con el servicio de AT que le correspondiera. Con el fin de valorar la evolución de los pacientes, así como la necesidad de modificación de los criterios de derivación, de forma semestral se realizan sesiones del equipo de coordinación en el hospital, donde se discuten de forma individualizada los casos de RN derivados.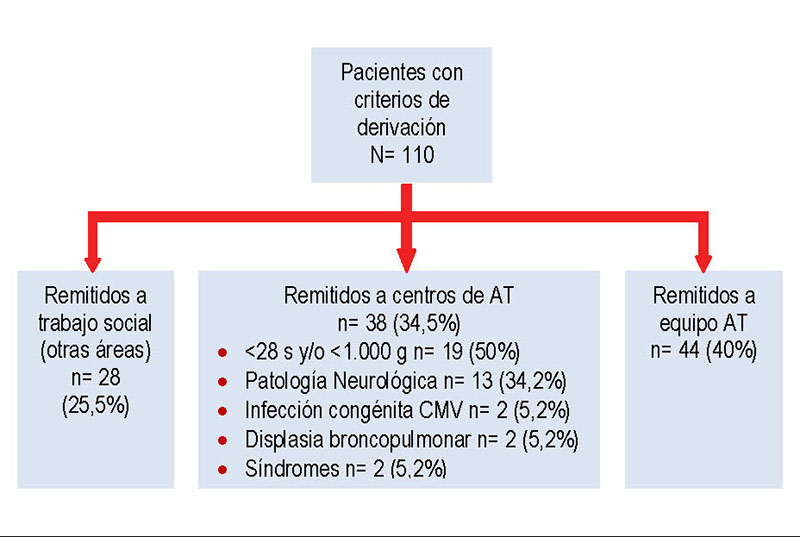 Figura 1. Derivación de pacientes de riesgo a los diversos centros y equipos de atención temprana, así como a la trabajadora social durante el periodo 2010-2012. AT: atención tempranaLa experiencia acumulada en nuestro centro entre los años 2010 y 2012 tras la creación de este equipo de coordinación es la siguiente (figura 1): 110 pacientes han sido valorados con alguno de los factores expuestos previamente, 44 (40%) han sido remitidos a los diversos equipos de AT del área, 38 (34,5%) han sido remitidos a los centros de AT y, finalmente, 28 (25,5%) fueron remitidos a la trabajadora social por vivir en un área sanitaria distinta a la de nuestro hospital.
Figura 1. Derivación de pacientes de riesgo a los diversos centros y equipos de atención temprana, así como a la trabajadora social durante el periodo 2010-2012. AT: atención tempranaLa experiencia acumulada en nuestro centro entre los años 2010 y 2012 tras la creación de este equipo de coordinación es la siguiente (figura 1): 110 pacientes han sido valorados con alguno de los factores expuestos previamente, 44 (40%) han sido remitidos a los diversos equipos de AT del área, 38 (34,5%) han sido remitidos a los centros de AT y, finalmente, 28 (25,5%) fueron remitidos a la trabajadora social por vivir en un área sanitaria distinta a la de nuestro hospital.
Es imprescindible la coordinación de los servicios implicados en la asistencia tras el alta del RN de riesgo, dado que permite una mejor atención al paciente y sus familias.
Bibliografía
1. Sizun J, Westrup B. Early developmental care for preterm neonates: a call for more research. Arch Dis Child Fetal Neonatal Ed. 2004; 89: F384-F388.
2. Bylund B, Cervin T, Finnstrom O, Gaddlin PO, Kernell A, Leijon I, et al. Morbidity and neurological function of very low birthweight infants from the newborn period to 4 y of age. A prospective study from the south-east region of Sweden. Acta Paediatr. 1998; 87: 758-763.
3. Mikkola K, Ritari N, Tommiska V, Salokorpi T, Lehtonen L, Tammela O, et al. Neurodevelopmental outcome at 5 years of age of a national cohort of extremely low birth weight infants who were born in 1996-1997. Pediatrics. 2005; 116: 1.391-1.400.
4. Rodríguez Ogando A, Miranda Herrero MC, Castro de Castro P, Vázquez López M, Blanco Bravo D. Early stimulation in newborns with birth weight between 1,000 and 1,500 g: is it always necessary? An Pediatr (Barc). 2011; 75: 161-168.
5. Ziviani J, Feeney R, Rodger S, Watter P. Systematic review of early intervention programmes for children from birth to nine years who have a physical disability. Aust Occup Ther J. 2010; 57: 210-223.
6. Spittle A, Orton J, Anderson P, Boyd R, Doyle LW. Early developmental intervention programmes post-hospital discharge to prevent motor and cognitive impairments in preterm infants. Cochrane Database Syst Rev. 2012; 12: CD005495.
7. Nordhov SM, Rønning JA, Ulvund SE, Dahl LB, Kaaresen PI. Early intervention improves behavioral outcomes for preterm infants: randomized controlled trial. Pediatrics. 2012; 129: e9-e16.














