Mónica Noguerol
Inmigración y riesgo de sobrepeso y obesidad en niños en edad escolar
Manuel Crespo Hernández
 Al profesor Manuel Crespo Hernández siempre lo tendremos en nuestro recuerdo. Hombre trabajador y riguroso, fue todo un referente para la pediatría española, tanto por su dedicación a los niños como por su labor universitaria. Natural de la localidad salmantina de Carbajosa de la Sagrada, estudió la carrera de Medicina y Cirugía en la Universidad de Salamanca, donde obtuvo el Premio Extraordinario de Fin de Carrera. Su formación pediátrica se repartió entre Salamanca y la Universidad de Zúrich, en Suiza. Discípulo directo de los profesores Guillermo Arce y Ernesto Sánchez Villares, inició su actividad académica en Salamanca y posteriormente pasó por las universidades de Valladolid, Sevilla y Oviedo. En esta última obtuvo la plaza de catedrático y fue decano de la Facultad de Medicina. A lo largo de su vida desarrolló una amplia trayectoria docente; formó a tres catedráticos de universidad, siete profesores titulares y dos centenares de especialistas en pediatría, y dirigió 39 tesis doctorales. Decenas de libros y centenares de artículos científicos, así como su participación en un extenso número de congresos y seminarios, dan fe de su fructífera vida académica y científica. Fue miembro correspondiente de la Real Academia Nacional de Medicina y recibió diversos premios y reconocimientos a su trayectoria profesional.
Al profesor Manuel Crespo Hernández siempre lo tendremos en nuestro recuerdo. Hombre trabajador y riguroso, fue todo un referente para la pediatría española, tanto por su dedicación a los niños como por su labor universitaria. Natural de la localidad salmantina de Carbajosa de la Sagrada, estudió la carrera de Medicina y Cirugía en la Universidad de Salamanca, donde obtuvo el Premio Extraordinario de Fin de Carrera. Su formación pediátrica se repartió entre Salamanca y la Universidad de Zúrich, en Suiza. Discípulo directo de los profesores Guillermo Arce y Ernesto Sánchez Villares, inició su actividad académica en Salamanca y posteriormente pasó por las universidades de Valladolid, Sevilla y Oviedo. En esta última obtuvo la plaza de catedrático y fue decano de la Facultad de Medicina. A lo largo de su vida desarrolló una amplia trayectoria docente; formó a tres catedráticos de universidad, siete profesores titulares y dos centenares de especialistas en pediatría, y dirigió 39 tesis doctorales. Decenas de libros y centenares de artículos científicos, así como su participación en un extenso número de congresos y seminarios, dan fe de su fructífera vida académica y científica. Fue miembro correspondiente de la Real Academia Nacional de Medicina y recibió diversos premios y reconocimientos a su trayectoria profesional.
Bibliometría e indicadores de actividad científica (II). Indicadores de producción científica en pediatría
Los indicadores bibliométricos de producción científica miden los resultados de la investigación, tal como se divulgan en las publicaciones. El indicador más utilizado es el número de trabajos publicados por un autor, institución, país, revista o área temática, pues permite conocer y seguir la actividad a partir de las publicaciones. En este trabajo se exponen los principales indicadores bibliométricos de producción científica, se plantea el debate en torno a la productividad normal y la productividad fraccionada, y se justifica la necesaria normalización de los datos extraídos de las bases de datos bibliográficas. Se expone la necesidad de relativizar los indicadores absolutos en función de algunas variables que influyen en su desarrollo, como el número de habitantes, el producto interior bruto o el número de proyectos concedidos. Por último, se comentan las principales limitaciones de estos indicadores.
La pediatría en las Jornadas Internacionales de Cine Médico de San Sebastián
Deshidratación hipernatrémica. Rehidratación intravenosa optimizada: genérica y segura
Síndrome de Frey: a propósito de dos casos
El síndrome auriculotemporal, o síndrome de Frey, es infrecuente en la edad pediátrica. Se caracteriza por episodios recurrentes de enrojecimiento e hiperhidrosis en la zona inervada por el nervio auriculotemporal, causados por estímulos gustativos, sobre todo ácidos. Es fundamental conocer esta entidad para no someter a los niños a pruebas y dietas de exclusión innecesarias. A diferencia de la población adulta, no precisa tratamiento, al ser un cuadro autolimitado.
Movimientos oculares anómalos del lactante como forma de inicio de una hemiplejía alternante de la infancia
La hemiplejía alternante de la infancia es un síndrome raro con manifestaciones tempranas. Su incidencia ha sido estimada en 1 de cada 1.000.000 nacimientos. Su patogenia es desconocida. Recientemente, se ha identificado la mutación ATP1A3 en la mayoría de estos pacientes. Por lo general, se suele presentar después de los 18 meses, produciéndose episodios repetidos de hemiplejía prolongada, así como eventos paroxísticos que se repiten, especialmente movimientos oculares, que pueden acompañar o apreciarse aisladamente en relación con la hemiplejía. La forma de presentación clínica consiste en movimientos oculares paroxísticos descubiertos en los 3 primeros meses de vida en más del 80% de los casos. Otro hallazgo es la desaparición de los síntomas con el sueño, que reaparecen sólo 10-20 minutos antes de despertar. Algunos niños manifiestan un retraso del desarrollo, así como alteraciones motoras adicionales, como ataxia, debilidad, distonía o espasticidad. El diagnóstico se establece mediante criterios clínicos. La flunarizina, un fármaco con efectos bloqueantes sobre los canales de calcio, disminuye la duración, la intensidad y/o la frecuencia de crisis en un gran número de pacientes, por lo que se ha convertido en el principal pilar del tratamiento.
Linfangioma quístico de la pared torácica en pediatría y tratamiento esclerosante
La mayoría de los linfangiomas se diagnostican en la edad pediátrica. Se trata de lesiones de carácter benigno, y sólo su crecimiento y expansión local pueden originar problemas al comprimir estructuras vecinas. En los casos accesibles, como el que presentamos, una anamnesis y una exploración física adecuada debe llevarnos a la solicitud de la prueba diagnóstica más eficiente, la ecografía con punción de alguno de los quistes para el estudio directo del líquido intraquístico. El aspecto ecográfico de estas lesiones, junto con unas características típicas del líquido, bastará para efectuar un diagnóstico correcto en la mayoría de las ocasiones. La resección quirúrgica y la escleroterapia son opciones válidas de tratamiento, y entre ellas el OK-432 (Picibanil®) y las tetraciclinas son los agentes esclerosantes de los que se dispone de mayor experiencia, habiendo demostrado ser efectivos y seguros. Presentamos un caso de linfangioma quístico en la pared torácica tratado con el agente esclerosante OK-432, haciendo una revisión no sistemática de los aspectos diagnósticos y terapéuticos más relevantes.
La Semana Mundial de la Inmunización acoge las Jornadas de actualización científica “Las vacunas cuentan a lo largo de toda la vida”
- Estas jornadas se enmarcan entre las actividades previstas por la campaña de concienciación «Las Vacunas Cuentan a lo largo de toda la vida», auspiciada por 19 entidades españolas, y enmarcada en la Semana Mundial de la Inmunización, impulsada anualmente por la OMS.
- Dirigidas a profesionales sanitarios, cinco expertos abordarán, a través de 5 webinars, diferentes perspectivas de la prevención mediante vacunación.
- El acceso a las Jornadas está disponible para profesionales sanitarios a través de www.profesionales.msd.es o www.lasvacunascuentan.es
Los pediatras alertan contra la intención de la Comunidad de Madrid de trasladar a los niños a médicos de adultos a partir de los 7 años
La dieta de niños y adolescentes españoles suspende en calcio y vitamina D, según el estudio ENALIA
¿Aporta beneficios la inmersión en agua durante el trabajo de parto y el parto? / La importancia de disminuir el dolor causado por la vacunación
Obstet Gynecol. 2016; 128(5): 1.198-1.199
Se realizó un ensayo clínico controlado, longitudinal, competitivo, aleatorizado, multicéntrico y doble ciego, en el que se asignó a los lactantes a varios grupos con diferentes estrategias para prevenir el dolor durante la vacunación. De los 944 niños valorados inicialmente (entre el 17 de enero de 2012 y el 2 de febrero de 2016), 106 no cumplían criterios de inclusión, en 486 los padres decidieron no participar, y pudo aleatorizarse a los 352 restantes en uno de los 4 cuatros grupos de intervención, a los 2, 4, 6 y 12 meses, respectivamente: a) grupo control, placebo; b) educación mediante vídeo dirigida a los padres sobre el cuidado de los bebés; c) vídeo + sacarosa oral, y d) vídeo + sacarosa + lidocaína liposomal aplicada tópicamente.
Cada niño recibía un kit: vídeo (placebo o no), crema (lidocaína o no) y solución (sacarosa o no). Al llegar el lactante a la cita para la vacuna, se le ponía 1 g de la crema durante 20 minutos, mientras los padres veían el vídeo, después se retiraba la crema, y 1-2 minutos antes de la vacuna se les administraba la solución del estudio.
Se valoraron las molestias del lactante en 3 fases: preinyección (basal), durante la vacuna (inyección) y 1 minuto postinyección (recuperación), usando una escala de dolor modificada (0, sin dolor; 10, dolor máximo). Esta escala incorpora 3 dominios de comportamiento del lactante –muecas faciales, llanto y movimiento del cuerpo–, valorados individualmente en intervalos de 15 segundos, que se suman en una escala general, con una puntuación desde 0 (no dolor) a 10 (dolor máximo).
Se compararon los resultados entre grupos y por edades de los lactantes, usando un modelo mixto de análisis de medidas repetidas.
En los resultados no se obtuvo ninguna diferencia entre grupos en el momento basal. En la segunda fase (inyección) hubo diferencias entre los grupos (p= 0,003) y las edades de vacunación (p <0,001). Las puntuaciones fueron más bajas en el grupo vídeo + sacarosa + lidocaína (media de 6,3), pero no en el resto de grupos (media de 6,7 en cada uno). Estos resultados sugieren un beneficio derivado del uso de la lidocaína. En la fase de recuperación, la puntuación no difería entre grupos.
El efecto era mayor a los 6 meses de edad (puntuación inferior) en todas las etapas, para volver a aumentar a los 12 meses.
Los efectos del tratamiento observados pueden no ser suficientemente consistentes como para obligar a los clínicos a cambiar su práctica habitual –no realizar ninguna intervención–, particularmente debido a la corta duración del dolor. Sin embargo, es importante destacar que aliviar el dolor es parte de una buena práctica de vacunación. Que el dolor dure poco tiempo no justifica no tratarlo. Los episodios breves de dolor yatrogénico sin tratar pueden tener consecuencias a largo plazo, incluido el incumplimiento de la vacunación.
Lo que aporta este artículo:
La preocupación por disminuir el dolor en muchas prácticas pediátricas habituales, como la vacunación, es señal de una buena calidad de la atención al niño y su familia. Sin embargo, los datos obtenidos de distintas estrategias de intervención, incluida la administración de anestésicos tópicos, son muy modestos. Es muy posible que más que el uso de fármacos para mitigar el dolor, sea más efectivo crear un ambiente de confianza entre padres y pediatras. El pediatra de atención primaria y la enfermera de pediatría son piezas clave para conseguir que las tasas de vacunación en España sigan siendo tan buenas como hasta ahora. Para el bien de nuestros niños.
Dolor en la fosa iliaca derecha: ¿apendicitis?... No, «Ascaris lumbricoides»
El dolor abdominal es un cuadro de consulta muy frecuente en la edad pediátrica, tanto en atención primaria como en atención especializada, e incluye los servicios de urgencias. En los casos en que el dolor se focaliza en la fosa iliaca derecha, el primer diagnóstico que hay que descartar es la apendicitis aguda. Además, destacamos la importancia de la ecografía para el diagnóstico de dolor abdominal. Presentamos un caso de dolor abdominal localizado en la fosa iliaca derecha en el que, tras descartar una apendicitis aguda mediante ecografía, se descubrió una infestación por Ascaris lumbricoides, entidad de dolor abdominal infrecuente en nuestro medio.
Fractura lumbar como presentación de un linfoma linfoblástico de células B
Hidradenitis palmoplantar idiopática: ¿es siempre necesaria la biopsia?
La hidradenitis palmoplantar idiopática (HPPI) es una dermatosis neutrofílica que cursa con placas eritematoso-edematosas en las plantas de los pies y, en ocasiones, en las palmas de las manos. Estas lesiones se presentan en niños sin antecedentes de medicación ni manifestaciones sistémicas. Se postula que determinados factores mecánicos afectarían a las glándulas ecrinas inmaduras. El tratamiento es controvertido, aunque se ha observado que se puede manejar de forma conservadora. Por otro lado, el diagnóstico histológico, que presenta hallazgos típicos, no sería necesario realizarlo en todos los casos, puesto que la mayoría presenta una clínica característica con resolución espontánea en menos de 3 semanas. Presentamos dos casos de HPPI en niños.
Bibliometría e indicadores de actividad científica (I). La evaluación de la investigación y de la actividad científica en pediatría a través de la bibliometría
La bibliometría es la utilización de métodos estadísticos en el análisis de la bibliografía para mostrar el desarrollo histórico de los campos científicos y los patrones de autoría, publicación y uso. El interés que han despertado los estudios bibliométricos en la comunidad científica ha sido creciente, especialmente en el campo biomédico. El objetivo de este trabajo era abordar las consideraciones metodológicas a tener en cuenta a la hora de elaborar un estudio bibliométrico, sobre todo las referidas al conocimiento del área de estudio y las bases de datos bibliográficas nacionales e internacionales de procedencia de los datos. Se enumeran las principales aplicaciones de los indicadores bibliométricos y se presentan algunos ejemplos de ellos referidos a Acta Pediátrica Española, como la evolución del número de artículos incluidos en Scopus, el ranking de las instituciones de procedencia, la red de cowords de los trabajos de Acta Pediátrica Española y algunos de los indicadores que ofrece Scimago Journal & Country Rank.
Novedad en alimentación infantil: fórmulas a base de leche de cabra
Morbimortalidad en recién nacidos con una edad gestacional igual o inferior a 26 semanas: estudio de los límites de viabilidad en nuestro medio
Introducción: La toma de decisiones acerca de los cuidados perinatales en fetos y recién nacidos (RN) al límite de la viabilidad continúa siendo un problema clínico y ético de la máxima envergadura para obstetras y neonatólogos. La inclusión de los padres en el proceso de toma de decisiones exige que la información proporcionada esté basada en los mejores datos disponibles. El objetivo de nuestro estudio fue conocer las tasas específicas de supervivencia al alta y de supervivencia sin morbilidad mayor, por edad gestacional (EG), en RN ≤26 semanas.
Pacientes y métodos: Durante el periodo 2004-2010 se recogieron datos de todos los RN vivos (RNV) intramuros, de ≤26 semanas de EG. Se estudiaron los datos demográficos, de intervenciones y los resultados en morbimortalidad específica por EG.
Resultados: Se incluyeron 137 RNV con una EG ≤26 semanas, de los que 8 fallecieron en la sala de partos. Entre los 129 ingresados en la unidad de cuidados intensivos neonatales, la supervivencia se incrementó progresivamente en función de la EG desde el 30,4% a las 24 semanas hasta el 64,7% a las 26 semanas. Asimismo, la supervivencia sin morbilidad mayor se incrementó desde el 4,3 al 25,9% en dichas EG. La mediana (rango intercuartílico) de la estancia hospitalaria en los supervivientes fue de 90 (76,5-113) días, y en los que fallecieron de 8 (3-21,5) días.
Conclusiones: La supervivencia y la supervivencia sin morbilidad mayor aumentan significativamente con la EG en RN al límite de la viabilidad. Estos resultados, específicos por EG, aportan una información relevante para la toma de decisiones asistenciales e indican el potencial impacto en la gestión de recursos sanitarios.
Top 5.000 en el blog «Pediatría basada en pruebas» y el interés de la «blogmetría»
Los pediatras celebran que los calendarios vacunales sean cada vez más completos, y abren nuevos debates en torno a otras medidas de prevención con vacunas
Oviedo acoge la VIII Jornada de Vacunas de la Asociación Española de Pediatría
- La inclusión plena de inmunizaciones contra la varicela y el neumococo en todas las CC. AA. ha mejorado la asistencia a la población pediátrica y reducido la falta de equidad entre las diferentes regiones de nuestro país.
- Se presentan nuevos datos en torno a la posible necesidad de implantar la vacunación universal de la gripe para toda la población pediátrica.
- La experiencia acumulada durante la última década con las vacunas del VPH, neumococo y rotavirus confirma su efectividad y seguridad y ofrecen nuevas vías de tratamiento.
- Se expondrán los avances en la consecución de vacunas frente a infecciones emergentes para las que no había esta medida de protección.
- Los especialistas destacarán los beneficios inesperados de vacunas como la del rotavirus y la del neumococo que, además de proteger frente a las patologías y rangos de edad para los que están diseñadas, tienen ventajas adicionales.
Se presenta en Valencia el primer manual sobre la meningitis aguda en niños
- El manual, en el que han participado destacados expertos, incorpora el algoritmo de tratamiento de la meningitis bacteriana en niños y adolescentes
- Avances en patologías infecciosas, gastroenterología, urgencias pediátricas hospitalarias y atención primaria, así como la vacunación infantil, temas centrales del curso
Fundació ADANA reúne en Barcelona a los principales expertos en TDAH
Los días 10 y 11 de marzo se celebrará en Barcelona el simposio TDAH: Estado actual y perspectivas futuras, que contará con la participación de reconocidos expertos, como el Prof. Eric Taylor, que hablará sobra la evolución, avances y progresos en THAH y sobre las dificultades emocionales en niños afectados, y Philip Asherson, quien desarrollará su ponencia en torno a la siguiente pregunta: ¿existe el surgimiento tardío de TDAH en adultos?
El encuentro está dirigido principalmente a médicos, pediatras, psiquiatras, neuropediatras, médicos de familia, neurólogos, psicólogos y otros profesionales de los ámbitos de la salud y la educación con el objetivo de fomentar el debate y la reflexión multidisciplinar para la mejora del diagnóstico, tratamiento y prevención del TDAH y sus comorbilidades.
Así, a lo largo de ambas jornadas se abordará la actualización en biología y tratamiento del TDAH en preescolares, niños y adolescentes y sus comorbilidades. Pero también habrá lugar para aspectos educativos, sociales y familiares, con ponencias sobre el estrés de los padres, estrategias de afrontamiento y adaptación en familias con hijos con TDAH, o el análisis del abordaje del TDAH desde la escuela.
El simposio TDAH: Estado actual y perspectivas futuras se celebrará en Barcelona, en el Auditorio de Facultat de Psicología, Ciencias de la Salud y del Deporte de la Universidad Ramon Llull, Blanquerna. En el transcurso del mismo también tendrá lugar la entrega de los premios y reconocimientos otorgados por ADANA con motivo de su vigésimo aniversario.
Los efectos del consumo de leche y derivados lácteos sobre la salud / Gestión de las dietas en las alergias alimentarias
Curr Opin Pediatr. 2016; 28: 567-572.
Junto a la bien tipificada alergia mediada por IgE, en la última década se ha avanzado en el conocimiento y la detección de alergia a alimentos no mediada por IgE (son buenos ejemplos de ella el síndrome de enterocolitis inducida por proteínas alimentarias, la enteropatía inducida por alimentos, la protocolitis o la esofagitis eosinofílica). Ya sea uno u otro tipo, conllevan el requerimiento de una dieta restrictiva.
Cuando la restricción abarca varios grupos de alimentos, puede verse comprometido el crecimiento o la ingesta de determinados nutrientes, como el calcio y la vitamina D. Cuanto mayor es el número de alimentos prohibidos, mayor es el riesgo de que se presenten deficiencias nutricionales, de los que en este artículo se comentan algunos casos paradigmáticos (deficiencia de yodo, déficit de ácidos grasos esenciales, xeroftalmia por deficiencia de vitamina A o raquitismo por déficit de vitamina D).
En el seguimiento de los pacientes con alergias alimentarias es preciso un abordaje multidisciplinario. Deben recibir información y consejo sobre los alimentos que hay que evitar, dónde pueden estar presentes y la interpretación del etiquetado, así como sobre las alternativas para alcanzar los requerimientos o cuándo y qué tipo de suplementos se pueden utilizar. Las familias de estos niños deben conocer también los planes de provocación/introducción de los alimentos prohibidos. Se revisa también la recomendación sobre la vacuna de la gripe en niños con alergia al huevo, y se recomienda el uso de la vacuna intranasal o las vacunas inactivadas no basadas en cultivos. No hay ninguna contraindicación para usar la vacuna triple vírica.
Los autores revisan también el estado actual de la inmunoterapia oral de desensibilización y otras alternativas, como la inmunización epicutánea. Finalmente, hacen una reflexión sobre los resultados de estudios recientes (LEAP, con introducción muy precoz en la dieta de alimentos potencialmente alergénicos), que obligarán en un futuro próximo a la actualización de las guías de introducción de la alimentación complementaria.
Los pediatras se enfrentan cada día a más casos y nuevas formas de presentación de la alergia alimentaria. Surgen nuevos métodos diagnósticos, alternativas de tratamiento y medidas de prevención. En la práctica, una alergia alimentaria cambia la vida diaria del niño y su familia. El profesional encargado de su atención debe anticiparse a los posibles problemas y buscar el apoyo de servicios de referencia para los casos más complejos. ¡Ah!, y habrá que estar atentos a las nuevas recomendaciones sobre el momento y la forma de introducir los alimentos en la dieta del lactante.
Daño renal agudo debido a un síndrome de lisis tumoral espontáneo como primera manifestación del linfoma de Burkitt
El síndrome de lisis tumoral espontáneo (SLTE) es una causa excepcional de daño renal agudo (DRA) en la infancia. Describimos un caso de DRA secundario a SLTE como primera manifestación de un linfoma de Burkitt. Se trata de un niño de 5 años de edad, con anorexia de 1 mes de evolución, niveles sanguíneos elevados (mg/dL) de urea/creatinina (337/7,21), ácido úrico (30,4) y fósforo (7), y unas cifras de potasio de 6,6 mEq/L, que presenta unos riñones grandes e hiperecogénicos en la ecografía abdominal. Experimentó una mejoría progresiva de la función renal tras el inicio de tratamiento con rasburicasa e hiperhidratación. El día +14 empeoró clínicamente; se repitió la ecografía y se detectó una gran masa retroperitoneal, por lo que se realizó una biopsia. Durante el procedimiento, tras administrar dexametasona (protocolo de intubación), presentó taquicardia ventricular secundaria a hiperpotasemia (9 mEq/L), que revirtió sin cardioversión. Precisó hemofiltración durante 48 horas. Tras el diagnóstico anatomopatológico de linfoma de Burkitt, se inició un tratamiento específico, y actualmente el paciente está en remisión. Ante un caso de DRA con hiperuricemia, hiperfosforemia e hiperpotasemia, debemos sospechar un SLTE, descartar un proceso tumoral oculto y evitar la administración de esteroides, ya que puede resultar catastrófica.
Trimetilaminuria o «síndrome de olor a pescado»: ¿una entidad infradignosticada?
La trimetilaminuria o síndrome de olor a pescado es un trastorno metabólico, probablemente infradiagnosticado, caracterizado por un déficit de la enzima flavinmonooxigenasa 3. Dicho déficit ocasiona una excesiva acumulación de trimetilamina (TMA) en las secreciones corporales, causando un olor corporal similar al del pescado podrido. El diagnóstico de esta entidad se realiza mediante la cuantificación en orina de TMA y trimetilamina N-óxido, aunque actualmente se solicita directamente el estudio genético. El tratamiento no curativo se basa en dietas restringidas en precursores de TMA y pautas cortas de antibioterapia para paliar el olor corporal.
Factores de riesgo de la mastitis infecciosa durante la lactancia
La mastitis infecciosa es una patología común durante la lactancia y constituye una de las primeras causas de destete precoz. Por tanto, debería considerarse un problema de salud pública relevante, ya que priva a la pareja madre-hijo de los incuestionables beneficios de la lactancia. No obstante, la mastitis humana ha sido hasta la fecha una enfermedad subestimada, ya que su diagnóstico microbiológico no se realiza de forma sistemática, y habitualmente sólo se consideran mastitis los casos agudos que cursan con una sintomatología evidente. En este trabajo se revisa la literatura médica acerca de los posibles factores de riesgo que podrían estar implicados en el desarrollo de mastitis infecciosa, incluidos los aspectos relacionados con el historial médico de la madre y del hijo, el embarazo, el parto, el posparto y la lactancia. En este sentido, el hecho de profundizar en el conocimiento de dichos factores permitirá proporcionar un asesoramiento adecuado durante la lactancia, así como diseñar estrategias para prevenir esta enfermedad, con el objetivo final de que muchas parejas madre-hijo disfruten plenamente de los beneficios que proporciona la lactancia materna.
Evaluación clínica y hematológica de pacientes con drepanocitosis esplenectomizados en el Instituto de Hematología e Inmunología de Cuba: 30 años de experiencia
Neumonía y glomerulonefritis aguda en la infancia. ¿Una asociación infrecuente?
El abordaje de las manifestaciones extra-articulares en la artritis juvenil es determinante para el pronóstico de estos pacientes
2. McCann LJ, Woo P. Biologic therapies in juvenile idiopathic arthritis: Why and for whom? Acta Reum. Port. 2007;32:15-26.
3. Sociedad Española de Reumatología (SER): ¿Qué es la artritis idiopática juvenil? http://www.ser.es/wp-content/uploads/2015/09/artritis_idiopatica_juvenil.pdf
4. Carvounis PE, Herman DC, Cha S, Burke JP. Incidence and outcomes of uveitis in juvenile rheumatoid arthritis, a synthesis of the literature. Graefes Arch Clin Exp Ophthalmol. 2006;244: 281-90.
Acto en el Hospital La Paz - 14 artistas apoyan a Nupa en su labor con las enfermedades raras
El Hospital Universitario La Paz y la Asociación NUPA te invitan a asistir el próximo martes 13 de diciembre, a las 11 horas, al acto organizado para dar difusión y visibilidad a los niños y adultos que conviven con un fallo intestinal, nutrición parenteral y/o trasplante multivisceral. NUPA quiere acercar a la prensa la realidad de los niños que a lo largo de este año han pasado largos periodos ingresados en el Hospital Universitario La Paz de Madrid aquejados de una enfermedad de baja prevalencia y manifestar su repulsa contra aquellas acciones y campañas que puedan perjudicar a la imagen y al trabajo de las organizaciones que trabajan a diario por mejorar la calidad de vida de las personas con una enfermedad rara.
Tras la polémica surgida en la prensa con la aparición del “Caso Nadia”, que ha provocado un fuerte impacto negativo tras el falso testimonio de una familia en los medios de comunicación, NUPA incide en que se trata de un caso aislado y que en ningún caso refleja la realidad de nuestro colectivo. Además, la asociación defiende la importancia de apoyar y confiar en aquellas entidades organizadas, transparentes y reconocidas como de utilidad pública que trabajan activa y honestamente para cubrir las necesidades e intereses de estos pacientes. Durante el acto, NUPA recordará la importancia de apoyar la investigación de enfermedades de baja prevalencia, así como la donación de órganos en los menores de edad, con el deseo de que todos los pequeños que están actualmente en lista de espera de un trasplante tengan acceso a una segunda oportunidad de vivir.
El acto tendrá lugar en el salón de actos del Hospital Infantil La Paz “Aula Jaso”, Paseo de la Castellana, 261, planta baja del Hospital Infantil, entrada principal Hospital Materno-Infantil.
Agenda
• Lectura del comunicado de apoyo a las entidades que destinan sus esfuerzos en la búsqueda de mejoras en la calidad de vida de aquellas personas afectadas por una enfermedad de baja prevalencia. NUPA quiere manifestar su repulsa a todas aquellas personas, acciones y campañas de medios que perjudican seriamente el trabajo de las organizaciones sin ánimo de lucro.
• Presentación del libro solidario Cuentos para entender mi mundo, escrito por Alba Santos y Alicia Alameda. Richard Gere, Ara Malikian, Dani Rovira, Raphael, Jimeno, Lourdes Maldonado, Raquel Sánchez Silva, Dani Martínez, el Padre Ángel, La Oreja de Van Gogh, Javier Sarda, Joaquín Prat, Pepe Viyuela y Fernando Romay muestran su apoyo a la labor de la asociación y recomiendan el libro solidario que NUPA saca a la venta para educar en valores y empatía. Un libro divertido y terapéutico que se convertirá en el regalo perfecto para estas navidades.
• Presentación del Calendario Solidario 2017, en el que un año más periodistas, músicos, actores, deportistas… se suman a las familias de niños y adultos con fallo intestinal, trasplante multivisceral y nutrición parenteral para mostrar su simpatía y apoyo a esta causa.
• Presentación de la Guía de la Alimentación ¡Todos a comer!, coordinada por el Dr. Manuel Molina y editada por Lúa Ediciones, con la colaboración de Ordesa. Un manual de ayuda que dará claves a padres y niños con problemas para alimentarse.
• Cierre del evento con la actuación de la compositora Sara Ráez, que homenajeará a los niños de NUPA y sus familias con una canción escrita expresamente para ellos.
En el acto participarán:
• Dr. Javier Cobas, subdirector gerente del Hospital Universitario La Paz.
• Dr. Gerardo Prieto, jefe deServicio de Gastroenterología Infantil.
• Dr. Manuel Molina, coordinador de la Guía de Nutrición y facultativo del Servicio Gastroenterología.
• Dr. Manuel López Santamaría, jefe de Servicio de Cirugía Pediátrica.
• Padre Ángel, padrino de Honor de NUPA y premio Príncipe de Asturias de la Paz.
• Roberto Leal, presentador de televisión • Alba R. Santos, Asociación NUPA.
• Sara Ráez, Compositora y cantante.
• Niños con fallo intestinal y trasplantados - Pequeños Grandes Héroes de NUPA.
Deficiencia de vitamina D en la población europea / Recomendaciones sobre las prácticas de sueño seguro en lactantes
- Back to sleep for every sleep. Dormir boca arriba (A). Dormir de lado no es seguro ni recomendable. La posición supina no aumenta el riesgo de atragantamiento o aspiración en lactantes, aunque tengan reflujo. Se pueden poner en prono mientras estén vigilados y despiertos. La recomendación es también válida para los prematuros. Los lactantes deberían continuar durmiendo en posición supina hasta el año de edad o hasta que se den la vuelta solos. Entonces se les puede permitir dormir en la posición que a ellos asuman (sobre un colchón firme y sin ropa de cama holgada).
- Uso de una superficie firme para dormir (A), ajustada a los bordes de la cuna, cubierta por una sábana también ajustada, sin más ropa de cama u objetos blandos. Las cunas tienen que cumplir unos estándares de seguridad, así como las camas de lactantes pegadas a la de los padres, pero no hay estándares de seguridad para el colecho.
- Se recomienda la lactancia materna (A), pues se asocia a un menor riesgo de SMSL, sobre todo si es exclusiva.
- Es recomendable que los lactantes duerman en la habitación de los padres, cerca de su cama, pero en superficies separadas; idealmente durante el primer año de vida, pero por lo menos los 6 primeros meses (A). Hay circunstancias específicas que se asocian a un mayor riesgo de SMSL en colecho: en niños a término menores de 4 meses; en niños pretérmino y/o de bajo peso; cuando alguno de los padres fume; si la capacidad de despertar de los padres está alterada; si el colecho se realiza en superficie blanda, o con accesorios blandos.
- Mantener alejados del área de dormir del lactante los objetos blandos y la ropa de cama holgada (A).
- Considerar ofrecer al lactante el chupete en el tiempo de siesta y de dormir (A). Aunque el mecanismo todavía no está claro, se han publicado estudios sobre el efecto protector del chupete respecto a la incidencia de SMSL. El chupete debería usarse cuando se pone a dormir al lactante.
- Evitar la exposición al tabaco durante el embarazo y después del nacimiento (A).
- Evitar el uso de alcohol y drogas ilícitas durante el embarazo y después del nacimiento (A).
- Evitar el calor excesivo en la habitación y cubrir la cabeza de los lactantes (A).
- Efectuar controles regulares de la madre durante el embarazo (A).
- Los lactantes deberían vacunarse según las recomendaciones actuales (A).
- Las empresas y los medios de comunicación deberían guiarse por los estándares de dormir seguro en sus mensajes y anuncios (A).
- No usar monitores cardiorrespiratorios en casa como estrategia para disminuir el SMSL (A).
- Se recomienda poner al lactante en posición prono a ratos, mientras esté despierto, para facilitar el desarrollo y prevenir la plagiocefalia posicional (B).
- Envolver al lactante con una manta fina para mantener la posición en supino (C).
- Todos los médicos, enfermeras y otros profesionales de salud deberían recibir información sobre el sueño seguro del lactante, e implementar todas las recomendaciones para disminuir el riesgo de SMSL (A).
- Continuar con la campaña de dormir seguro, enfocada a reducir todas las causas de mortalidad de los lactantes relacionadas con el sueño, incluido el SMSL, la sofocación y otras no intencionadas.
Trombosis portal como causa de trombopenia persistente en la neutropenia aloinmune neonatal con anticuerpos HNA-2a
La neutropenia aloinmune neonatal (NAN) es una patología poco frecuente, que se debe a la producción materna de anticuerpos IgG frente a antígenos específicos de los neutrófilos fetales (HNA), de herencia paterna y no presentes en los neutrófilos de la madre. Estos anticuerpos maternos pasan al feto a través de la placenta, provocando la eliminación de los neutrófilos fetales e incrementando el riesgo de infección durante el periodo neonatal. Existen siete subtipos de HNA, pero los que más a menudo se relacionan con la NAN son el HNA-1a, el HNA-1b y el HNA-2a. El tratamiento de elección es el factor estimulante de colonias granulocíticas (G-CSF) y, en casos refractarios, otras opciones terapéuticas son la gammaglobulina intravenosa o los corticoides. La sepsis neonatal y la trombopenia persistente son dos complicaciones frecuentemente asociadas a la NAN. La trombopenia en la NAN se produce comúnmente por tres mecanismos: la propia sepsis, el efecto yatrogénico del G-CSF, y por reacción cruzada entre los anticuerpos anti-HNA y las plaquetas. En este caso clínico presentamos un cuarto mecanismo que, de forma multifactorial y asociado a los tres mecanismos previos, explica la trombopenia persistente en nuestro caso de NAN.
Balanopostitis de causa inusual. Una nueva etiología: «Stenotrophomonas maltophilia»
La balanitis, o inflamación del glande, y la postitis o inflamación local del prepucio, son muy frecuentes en niños habitualmente no circuncidados. Suele ser de origen infeccioso, causada por estreptococos, anaerobios u hongos. La infección por Stenotrophomonas maltophilia, patógeno nosocomial emergente, es poco frecuente en la infancia. Es un microorganismo poco virulento que puede originar brotes epidémicos. Se desarrolla en casi cualquier entorno acuático o húmedo, incluido el suministro de agua potable. La S. maltophilia es un patógeno humano emergente que se detecta cada vez en más situaciones y supone un nuevo reto para los pediatras y microbiólogos. Presentamos el caso clínico de un varón con balanopostitis aguda por S. maltophilia.
Comunicación científica (XXXVIII). Cómo hacer una estrategia «social media» para pediatras (V). Academic SEO a través de Google Scholar
La interacción de los científicos en sus conductas de búsqueda de información científica ha cambiado en los últimos años, con la utilización cada vez más de Google Scholar como fuente principal de indagación. Por tanto, para mejorar el impacto científico es necesario entender cómo mejorar la encontrabilidad de la producción científica en este buscador, por lo que en este artículo se desglosa una selección de factores y acciones de comunicación que llevar a cabo con el fin de mejorar la presencia online de los pediatras y apoyar el impacto de su producción digital.
Deshidratación hipernatrémica asociada a la alimentación con lactancia materna en el periodo neonatal
Caries dental: influencia de los hábitos de higiene bucodental y de alimentación en niños en edad escolar
Estudio sobre la técnica de sedación profunda administrada para la realización de estudios de resonancia magnética: ampliando la cartera de servicios pediátrica en un hospital secundario
Los avances en genómica, proteómica y metabolómica permiten diseñar nuevas estrategias para el abordaje de las enfermedades raras
AECOM y Biomarín organizan en Madrid la III Reunión Científica Post SSIEM
• Muchos de los avances terapéuticos permiten retrasar la evolución de la enfermedad y mejorar la calidad de vida de los pacientes
• Las enfermedades raras de nueva descripción, así como las patologías para las que se ha encontrado tratamiento son las principales novedades que han centrado el encuentro
Madrid, 17 de noviembre de 2016.- “Los nuevos conocimientos en genómica, proteómica y metabolómica, y especialmente esta última, nos ayudan a diseñar las nuevas estrategias terapéuticas para las enfermedades metabólicas”. Así lo pone de manifiesto la Dra. Mercè Pineda, neuropediatra investigadora del Hospital Sant Joan de Déu, en el marco de la III Reunión Científica Post SSIEM (Society for the Study of Inborn Errors of Metabolism), celebrada recientemente en Madrid, y que ha reunido a más de un centenar de especialistas con el objetivo de profundizar en el conocimiento de las enfermedades metabólicas de nueva descripción, así como de las principales novedades sobre tratamientos médicos para el abordaje de las enfermedades provocadas por errores congénitos del metabolismo.
Organizada conjuntamente por la Asociación Española para el Estudio de los Errores Congénitos del Metabolismo (AECOM) y BioMarin, esta reunión científica trata de compilar, para el colectivo médico de nuestro país, los contenidos más destacados de todas las sesiones plenarias, paralelas y simposios que tuvieron lugar en el marco del III Congreso Anual Internacional de la ‘Sociedad para el Estudio de Errores Congénitos del Metabolismo’ (SSIEM), que este año se ha celebrado en Roma.
La reunión en Madrid, coordinada por la Dra. Pineda, ha contado con la participación de destacados especialistas a nivel nacional e internacional, como la Dra. Mª Luz Couce, jefa de la Unidad de Enfermedades Metabólicas del Hospital Clínico Universitario de Santiago de Compostela, uno de los Centros de Excelencia en Enfermedades Metabólicas de España; el Dr. Julio Rocha, del Centro Hospitalar de Oporto (Portugal); y el Dr. Paul Harmatz, del Oakland Children Hospital de California (EE.UU.) y uno de los mayores expertos a nivel mundial en el tratamiento de estas patologías y, especialmente, de la Mucopolisacaridosis. De esta forma, el encuentro se ha convertido año tras año en una reunión de referencia a nivel nacional para todos los profesionales interesados en los errores congénitos del metabolismo.
A la hora de profundizar en los nuevos tratamientos, los ponentes han resaltado la aparición de algunas terapias curativas para el tratamiento de enfermedades raras provocadas por errores congénitos del metabolismo, como la Uridina en la Carbamil fosfato sintetasa. En paralelo, se ha presentado los resultados de nuevos estudios clínicos de gran interés para los especialistas en esta materia.
Atención a la calidad de vida
Uno de los temas que más preocupa a los expertos es, sin duda, la calidad de vida de sus pacientes. “Si no se puede curar, es fundamental mejorar la calidad de vida de los pacientes. Es cierto que ellos siempre demandan tratamientos curativos, pero en algunas ocasiones los avances se están produciendo hacia la aparición de terapias que permiten retrasar la evolución de la enfermedad y mejorar su día a día”, explica la doctora Pineda. A este respecto, durante el encuentro la neuropediatra del Hospital Sant Joan de Déu ha presentado la descripción de las formas atípicas de Lipofuscinosis Tipo 2 (CLN2) y la forma de atender a los pacientes durante la evolución de su enfermedad para proporcionarles la máxima calidad de vida.
En este sentido, el diagnóstico precoz es clave para determinar el tratamiento más adecuado. En concreto, “la detección temprana es fundamental en los errores congénitos del metabolismo intermediario, como la fenilcetonuria (PKU). Pero también hay otras enfermedades, como las lisosomales, que si se diagnostican de forma precoz, los tratamientos enzimáticos son mucho más efectivos”, puntualiza la doctora Pineda.
Según los especialistas, la puesta al día del colectivo médico español en materia de enfermedades congénitas del metabolismo es una herramienta fundamental “para mejorar la atención de los pacientes, ya que se trata de patologías muy complejas en la mayoría de los casos, por lo que es muy importante saber diagnosticarlas y conocer los últimos tratamientos disponibles”, ultima la doctora Pineda.
Uno de cada 13 bebés es prematuro en España
Consecuencias inesperadas de las iniciativas actuales de lactancia materna / Incidencia de las medicinas alternativas y complementarias en las tasas de vacunación de la gripe en niños estadounidenses
Los efectos adversos de las vacunas están claramente sobrepasados por sus beneficios. Pero, debido a la baja incidencia de estas enfermedades prevenibles gracias a las vacunas, la población puede tener una percepción errónea de que su riesgo es bajo, lo que provoca una participación relativamente baja en el programa de vacunación.
La vacuna de la gripe se recomienda para toda la población mayor de 6 meses, administrada anualmente. En los niños la vacuna es segura, y aunque su efectividad varía cada año, es inmunológicamente eficaz. Sin embargo, la vacunación de la gripe en niños estadounidenses es subóptima y sustancialmente más baja que la de otras vacunas.
El uso de las MAC en los niños no es raro. La estimación nacional de 2007 muestra que casi un 12% de los niños en Estados Unidos ha usado algún tipo de MAC en los últimos 12 meses. Este hecho es más común entre adolescentes, blancos no hispanos, con un alto nivel de educación de sus padres, una situación económica estable y un seguro de salud privado. La literatura disponible sugiere que es menos probable que se vacunen los niños que usan MAC, aunque no se ha estudiado cómo afecta esto a la vacuna de la gripe. El presente estudio examina la asociación de MAC con la vacuna de gripe en una muestra representativa de niños de Estados Unidos.
Se usaron los datos recogidos desde 2012 por el National Health Interview Survey (NHIS), acerca de la salud de la población no institucionalizada de Estados Unidos a través de entrevistas (contestadas por los padres) sobre unos 10.000 niños entre 4 y 17 años. Se estableció como variable dependiente si se habían puesto la vacuna de la gripe en el último año, y como variable independiente si habían utilizado alguna vez, por razones de salud, alguno de los 37 tipos de MAC en los últimos 12 meses. La prevalencia de haber usado alguna vez MAC variaba entre el 0,01 y el 6,4%, excepto el uso de multivitaminas/multiminerales (62,3%).
Los 37 tipos de MAC se agruparon en 4 categorías:
1. Sistemas de medicina alternativa (SMA; p. ej., acupuntura) (3,8%).
2. Terapias de base biológica (TBB; p. ej., suplementos dietéticos) (7,6%).
3. Terapias basadas en el cuerpo y manipulativas (TBCM; p. ej., manipulación quiropráctica) (7,3%).
4. Tratamiento mente-cuerpo (TMC; p. ej., yoga) (5,3%).
El 43% de los niños recibió la vacuna antigripal en los 12 meses previos. Se ponían menos vacunas los sujetos que habían utilizado alguna vez SMA o TBCM, y la tasa más alta de vacunados se observó entre los que habían usado multivitaminas/multiminerales. No había ninguna asociación significativa entre los que habían utilizado alguna vez TBB o TMC. Las tasas de vacunación eran menores en los casos siguientes: niños blancos no hispanos (menor por cada año de edad cumplido), los que no habían efectuado recientemente una revisión del niño sano, los que no tenían una enfermedad crónica grave, los que carecían de seguro médico y los que habían realizado menos visitas médicas recientemente.
Discusión
Aunque las MAC se usan mayoritariamente junto con la medicina convencional, el presente estudio provee una clara evidencia de que los niños de Estados Unidos que alguna vez han usado algún subtipo de TAM o TBCM tenían menores tasas de vacunación contra la gripe. Estos tipos de MAC requieren un contacto con los profesionales que las practican (a diferencia de los suplementos de hierbas, las dietas alternativas o el yoga), críticos respecto a las vacunas, en contra de ellas o que aconsejan calendarios vacunales distintos al recomendado por el gobierno federal.
Varias covariables estaban significativamente asociadas, entre ellas acudir con más frecuencia al pediatra, ser de menor edad o padecer asma. Generalmente, la educación parental más alta se asocia a una mayor tasa de vacunación gripal en niños, aunque en este estudio se encontró una asociación inversa.
La limitación fundamental de este estudio es que se excluyó a los menores de 4 años, el grupo de edad con mayor riesgo de desarrollar complicaciones asociadas a la gripe.
Lo que aporta este trabajo:
Es cada vez mayor el número de personas que usan terapias complementarias y alternativas, algunas veces frente a tratamientos o recomendaciones de la medicina convencional. En este estudio se pone de manifiesto que utilizar alguna de estas terapias (en especial las suministradas por otras personas) se asocia a tasas de vacunación de la gripe en niños inferiores a las del resto de la población. Hoy día la pregunta sobre las terapias alternativas y complementarias debería formar parte de la anamnesis en cualquier consulta médica y explicar que su empleo no debe contradecir datos evidentes como, por ejemplo, la eficacia de la vacunación de la gripe.
Análisis de minimización de costes y del impacto sobre el presupuesto del Sistema Nacional de Salud del tratamiento del TDAH con metilfenidato de liberación inmediata, en lugar de las diferentes alternativas de metilfenidato de liberación prolongada
Riesgos ortopédicos en los niños andadores de puntillas de edad preescolar
Los alimentos orgánicos en la alimentación infantil
Comunicación científica (XXXVII). Cómo hacer una estrategia social media para pediatras (IV). Técnicas de «social customer relationship management» en redes sociales
Se explican las características de un customer relationship management (CRM) aplicado al mundo de la salud, en especial al de la pediatría, en un entorno online, lo que se denomina social CRM. Se exponen sus beneficios e inconvenientes, y se describen algunas tácticas que los pediatras están siguiendo para gestionar las comunidades de pacientes online, actuales y potenciales, que se generan en torno a sus cuentas profesionales en los medios sociales o redes sociales, explorando así la gestión online de la relación antes y después de la cita médico-paciente.
Meningoencefalitis herpética y sospecha de tuberculosis. ¿Coinfección, coincidencia o confusión?
La meningoencefalitis herpética y la meningitis tuberculosa constituyen dos enfermedades infecciosas graves del sistema nervioso central. En ambos casos, el pronóstico depende de la instauración precoz del tratamiento. Se presenta un caso clínico complejo en una niña de 4 años de edad, en el que la clínica y las pruebas complementarias no fueron suficientes para diferenciar ambas entidades. Sólo se obtuvo confirmación microbiológica de la presencia de virus herpes simple tipo 1 en el líquido cefalorraquídeo. No obstante, se decidió completar el tratamiento antituberculoso. El caso fue comentado a escala nacional con la Red Española de Estudio de la Tuberculosis Infantil (pTBred). No existió acuerdo unánime sobre la conveniencia o no de retirar la medicación antituberculosa.
La web de un servicio médico como herramienta de información, formación y gestión
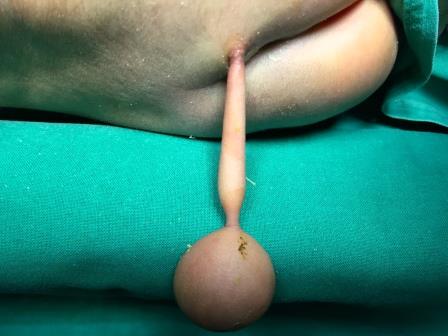
Galactocele: tumor mamario en un varón prepuberal
Los problemas del sueño en la primera infancia pueden condicionar la aparición de trastornos de conducta
Fluenz Tetra®, única vacuna intranasal tetravalente para la prevención de la gripe infantil de 2 a 17 años
Síndrome de Phelan-McDermid: un caso clínico con una deleción de 1,7 Mb en 22q13.3
«Perineal groove», ese gran desconocido
El perineal groove, o surco perineal, es una malformación benigna y poco frecuente que tiende a la resolución espontánea. De forma general, se caracteriza por un surco húmedo en la línea media perineal que se extiende desde la horquilla vulvar hasta el ano. El surco perineal se presenta más frecuentemente en niñas, aunque también se ha descrito en varones. Se ignora su incidencia real, debido en parte al desconocimiento del mismo por parte de los profesionales. Presentamos el caso de una recién nacida de 2 días de vida en la que se detecta una lesión lineal en el periné. Es importante su reconocimiento dado que entraña un amplio diagnóstico diferencial de lesiones, incluidas algunas con importantes connotaciones legales por la zona en la que se presenta.
Chuparse el dedo o morderse las uñas, y su asociación con la sensibilización atópica, el asma y la fiebre del heno / Asignación del tiempo para el médico en la práctica ambulatoria
Pediatrics. 2016; 138(2): e20160443.
Se llevó a cabo un estudio de cohortes con 1.037 participantes (un 52% eran varones), nacidos entre 1972 y 1973, a quienes se realizó un seguimiento hasta los 38 años de edad. A la edad de 5, 7, 9 y 11 años se les preguntaba a los padres si sus hijos se chupaban el dedo o se mordían las uñas. Había 3 posibles respuestas: nada, alguna vez y con certeza. Los test cutáneos de sensibilización atópica se hicieron por primera vez a los 13 años de edad (un 70% de la cohorte), y se repitieron a los 32 años en el 93% de los participantes. Se definía «sensibilización atópica» como la aparición de una o más respuestas positivas a un alérgeno.
Se consideraba que los pacientes tenían asma si ésta se había diagnosticado, presentaban síntomas compatibles o habían seguido tratamiento para ella en los 12 meses previos (registro obtenido desde los 9 años, usando cuestionarios desarrollados previamente). Se consideraba la presencia de fiebre del heno si los pacientes lo referían a la edad de 13 o 32 años.
Resultados
De los 1.013 niños finalmente evaluados, 317 (31%) tenían al menos un hábito oral y menos atopia que los que no tenían ninguno (49%); los que tenían ambos tenían una prevalencia más baja de sensibilización. Estas asociaciones entre hábitos orales y sensibilización atópica siguen siendo significativas en los análisis de regresión logística cuando se ajusta por sexo y atopia parental, antecedentes de lactancia materna, presencia de gatos o perros en el hogar, tabaquismo en los padres y estatus socioeconómico. Los niños que manifestaban uno o ambos hábitos orales tenían un 30-40% de reducción en el riesgo de sensibilización atópica a la edad de 13 y 32 años.
Sin embargo, no se observó que estos hábitos orales se asociaran a una menor incidencia de asma o fiebre del heno a los 13 o 32 años.
Discusión
Los hallazgos de este estudio apoyan la hipótesis de que los niños que se chupan el dedo o muerden las uñas tienen menos riesgo de desarrollar sensibilización atópica. No se encontró ninguna asociación entre chuparse el dedo y morderse las uñas y la frecuencia de asma o fiebre del heno a los 13 o 32 años. Las razones de esta inconsistencia no están claras; aunque el asma y la fiebre del heno se asocian a menudo a la atopia, hay otros factores que contribuyen (sólo un tercio del asma infantil es atribuible a la atopia). Los hallazgos de este estudio son consistentes con los del «estudio del chupete», en el que se observó que los niños cuyas madres limpiaban sus chupetes chupándolos tenían menos probabilidad de desarrollar alergias. Aunque el mecanismo y la edad de exposición son diferentes, ambos estudios sugieren que la respuesta inmune y el riesgo de alergia pueden estar influidos por la exposición a bacterias orales u otros microbios.
Chuparse los dedos y morderse las uñas se perciben a menudo como hábitos indeseables por parte de muchos padres, que se desalientan por ello. Numerosos estudios han valorado diversas intervenciones para erradicar estos hábitos. Hay alguna evidencia de que tales hábitos se asocian a maloclusión dental y daño gingival, y también que pueden causar infecciones locales de la mano. Aunque los autores de este estudio no opinan que se deba animar a que los niños desarrollen estos hábitos, sus hallazgos sugieren que disminuyen el riesgo de desarrollar una sensibilización a los aeroalérgenos comunes.
Quizá algunas prácticas muy comunes en los niños (chuparse el dedo o morderse las uñas) no sólo no son perjudiciales para la salud, sino que incluso puede que tengan un cierto efecto «protector» frente a la atopia, en el marco de la hipótesis de la higiene. La pregunta es: ¿Los hallazgos como los de este estudio justificarían cambiar el criterio de que los hábitos sociales hay que educarlos? Probablemente no lo justifique. Y en buena lid científica, habríamos de diseñar un estudio para considerar qué efectos negativos en otras áreas del desarrollo o del comportamiento aparecerían con el mantenimiento de estas costumbres. En medicina, muchas veces es mejor quedarse a la penúltima que estar a la última.
Unidad de Nutrición Clínica. Hospital Universitario «12 de Octubre». Madrid
Úlcera de Lipschütz con evolución tórpida a sinequia vulvar
La úlcera de Lipschütz, o ulcus vulvae acutum, es una entidad poco común y desconocida para muchos pediatras. Se caracteriza por la aparición súbita de úlceras dolorosas en la zona vulvar o el tercio externo de la vagina, en ocasiones precedidas de un síndrome febril. Afecta principalmente a adolescentes o mujeres jóvenes sin historia previa de relaciones sexuales. El diagnóstico es fundamentalmente clínico, mediante la exclusión de otras causas de úlcera vulvar. Se trata de un cuadro autolimitado que, en la mayoría de los casos, requiere únicamente tratamiento sintomático. Presentamos el caso de una adolescente de 14 años de edad con úlceras vulvares agudas sugestivas de úlcera de Lipschütz, cuya evolución fue tórpida; durante la fase de curación desarrolló una sinequia vulvar que precisó tratamiento quirúrgico.
Enfermedades emergentes: eosinofilia en el niño migrante
Enterobacterias productoras de carbapenemasas en un hospital pediátrico
Deficiencia en vitamina D: un reto diagnóstico
Desde hace varios años la literatura científica prolifera en torno a un nuevo problema de salud que parece constatarse a escala mundial: el déficit de vitamina D. El establecimiento de nuevos y más bajos umbrales de deficiencia asumidos por la mayor parte de sociedades científicas internacionales, ante los insólitos vínculos que esta vitamina podría tener con la salud global de la población, ha generado multitud de estudios que publican cifras de prevalencia de déficit elevadas, y con una amplia variabilidad. La controversia sobre el nivel considerado como límite de suficiencia es especialmente evidente en la población infantil, en la que la investigación es más limitada. No obstante, una nueva hipótesis acerca de la fracción libre de la vitamina D como posible y óptimo marcador en la evaluación de su estatus está estimulando una novedosa e interesante línea de investigación. Tras mucha polémica bibliográfica parecía que ya teníamos una respuesta aceptable. La Academia Nacional de las Ciencias recogía en 2010, en su «Dietary references intakes for calcium and vitamin D», que «aunque el nivel sérico de 25-hidroxivitamina (25OHD) no está validado como sustituto de resultados en salud, puede servir como referencia», concluyendo que es razonable considerar 20 ng/mL como el umbral para casi toda la población1. «20» pasó a ser la cifra mágica. Pero la pregunta ahora ha cambiado: ¿es realmente la 25OHD total el parámetro que mejor mide la suficiencia en vitamina D?, ¿podría ser la fracción libre de 25OHD el marcador que cabría considerar? Encontrar una respuesta casi nunca es el fin de la búsqueda..., afortunadamente.
Comunicación científica (XXXVI). Cómo hacer una estrategia social media para pediatras (III). La «responsible research & innovation» (RRI) como análisis de la demanda potencial de pacientes y pares
La investigación e innovación responsable (responsible research & innovation [RRI]) busca que todos los actores sociales (investigadores, ciudadanos, responsables políticos, empresariado e industria, sector educativo) trabajen conjuntamente durante el proceso de investigación e innovación, con carácter anticipatorio y adaptativo a las necesidades de la sociedad. Con ese objetivo, hay diversas técnicas que ayudan al científico a obtener un impacto aplicado de su investigación lo antes posible en la mejora de la vida de los ciudadanos; ayudan a descubrir esas necesidades sociales, de forma que su investigación tenga, además, más probabilidades de suscitar interés entre sus pares, siendo así más citado. En el presente artículo se propone una técnica de identificación de temáticas de investigación y términos de búsqueda adaptados a la demanda de información, tanto de pacientes como de pares, basada en indicadores cibermétricos, con el fin de determinar líneas emergentes de investigación, priorizar contenidos científicos y establecer lazos de unión, tanto con la sociedad como con otros científicos.
Fundació ADANA dedica su jornada anual a la gestión de la diversidad en educación
Gran reconocimiento internacional a la formación en pediatría de Atención Primaria española
- Dos iniciativas españolas de formación en pediatría destacan en el Global Pediatric Educational Consortium (GPEC).
- El curriculum de Atención Pimaria (AP) basado en competencias ayuda a la formación del pediatra y del residente a nivel mundial.
- La adaptación al español del curriculum europeo facilitará la formación en AP a los pediatras en Sudamérica.
Madrid, 29 de agosto de 2016.- En el marco de la reunión del Global Pediatric Educational Consortium (GPEC) celebrada en Barcelona, se han dado cita, junto con el secretario de este grupo internacional, Hazel Ham, importantes representantes de la pediatría de nuestro país; entre ellos: la doctora Carmen Villaizán, vicepresidente de formación de la Asociación Española de Pediatría de Atención Primaria (AEPap) y representante de la Confederación Europea de Pediatras de Atención Primaria (ECPCP) y el doctor Ángel Carrasco, secretario de la Asociación Española de Pediatría (AEP).
El GPEC es una asociación de expertos internacionales en formación, capacitación y acreditación pediátricas, y tiene como principal objetivo conseguir la mejor formación para los residentes y para los pediatras a nivel mundial. Todos sus miembros comparten recursos y experiencia para aumentar así la cantidad y calidad de pediatras y subespecialistas, proporcionando los recursos formativos primordiales a todos aquellos países interesados, en especial a los que están en vías de desarrollo.
El ejecutivo de GPEC está formado por delegados que proceden de países como Estados Unidos, Egipto o Brasil entre otros. De los invitados a la reunión destacan Christiana Russ, responsable de formación del Children´s Hospital de Boston y de la Universidad de Harvard y Teresa Bandeira, presidenta de la Sociedad Portuguesa de Pediatría.
El objetivo principal de esta reunión fue profundizar en la implantación de un currículum pediátrico mundial, para formar a residentes de pediatría que sea flexible y basado en competencias.
En este sentido, la doctora Carmen Villaizán fue la encargada de presentar el currículum de formación en AP, realizado junto a la Confederación Europea de Pediatras de AP; y el doctor Ángel Carrasco, por su parte, presentó la plataforma de formación Continuun de la AEP. Ambos se adaptan al GPEC, y han tenido una buena acogida y han sido valorados muy positivamente por los asistentes.
Además, los representantes españoles fueron felicitados por la traducción del currículum GPEC al español, ya que esto ha permitido su aplicación en Sudamérica.
Dicha traducción fue realizada por la AEP, gracias al trabajo desinteresado del doctor Ángel Carrasco quien trabajó con 40 pediatras españoles, muchos de ellos pediatras de AP de la AEPap, la mayoría integrantes del grupo de formación MIR liderado por el doctor Miguel Ángel Fernández - Cuesta Valcarce y del grupo de pediatría basada en la evidencia.
Por su parte, el doctor Dioclecio Campos, vocal de Brasil de GPEC, se ha mostrado muy interesado en el currículum europeo, manifestando que le gustaría implantarlo en el Foro de Sociedades Pediátricas del Cono Sur (FCSPS), formado por Uruguay, Paraguay, Argentina, Chile, Bolivia y Brasil.
Desde la AEPap afirman estar muy orgullosos del alcance y reconocimiento mundial del trabajo de la doctora Carmen Villaizán y del grupo de docencia MIR con el currículum de formación y añaden que seguirán trabajando en contribuir a la mejora de la pediatría.
La Asociación Española de Pediatría convoca estancias de larga duración en el extranjero
- Estas becas, dotadas con 30.000 € cada una, tiene como objetivo fomentar el aprendizaje de técnicas diagnósticas, terapéuticas o de laboratorio en centros de reconocido prestigio internacional.
- La convocatoria, dirigida a pediatras con menos de 15 años de antigüedad en la especialidad y miembros de la AEP, está abierta hasta el 15 de septiembre a las 14:00 horas.
Madrid, 29 de agosto de 2016.- La Asociación Española de Pediatría (AEP) ha convocado dos becas para estancias de larga duración en el extranjero, por un importe de 30.000 € cada una. El objetivo de esta convocatoria es, tal y como explica el doctor José Manuel Marugán, coordinador del Comité de Investigación de la AEP, “fomentar el aprendizaje de técnicas diagnósticas, terapéuticas o de laboratorio en centros de reconocido prestigio internacional”. La convocatoria, cuyas bases se pueden descargar desde la web de la AEP, está abierta hasta el próximo 15 de septiembre a las 14:00 h.
Pueden acceder a estas becas los pediatras miembros de la AEP con menos de 15 años de experiencia en la especialidad. “Se trata de una iniciativa original ya que es la primera ocasión en la que se fomentan estancias de alta calidad formativa para pediatras, en lugares de gran prestigio internacional”, indica el doctor Marugán. Los pediatras tendrán la oportunidad de mejorar el nivel científico y de investigación, alcanzando un alto grado de especialización.
Con estas becas, la AEP “responde a su compromiso con el fomento de la formación y la investigación como dos áreas imprescindibles para el avance de la especialización de la pediatría. Ambas son imprescindibles para poder ofrecer una atención pediátrica de calidad a los niños y jóvenes en España”, indica el doctor Marugán. Asimismo, ha destacado el nacimiento de esta convocatoria a la investigación en pediatría en una situación marcada “como otros campos de la medicina, por una época de crisis, donde la financiación y los grandes grupos de investigación se han visto resentidos”.
La resolución de dicha convocatoria se realizará coincidiendo con la conmemoración del Día de la Pediatría (Día P) que anualmente se celebra en octubre, y que en su tercera edición se celebrará bajo el lema “Recuerda: El mejor médico para el niño es el pediatra”, con el objetivo de destacar la importancia de la Pediatría y sus especialidades en la asistencia sanitaria que reciben los niños y jóvenes en España, y recordar que esta requiere una formación específica.
Sobre la AEP
La Asociación Española de Pediatría es una sociedad científica que representa a más de 9000 pediatras que trabajan tanto en el ámbito hospitalario como de atención primaria. Está integrada por todas las sociedades científicas de pediatría regionales y las sociedades de pediatría de las distintas especialidades. El principal objetivo de la asociación es velar por la adecuada atención sanitaria, fomentar el desarrollo de la especialidad, tanto en sus aspectos asistenciales como en los docentes y de investigación, además de asesorar a todas aquellas instituciones competentes en asuntos que puedan afectar o afecten a la salud, desarrollo e integridad del niño y del adolescente.
Puesta al día de los tratamientos más eficaces frente a las verrugas y el molluscum / Experiencia sobre las consultas bioéticas en un hospital pediátrico
- Tratamientos destructivos: básicamente dañan la epidermis donde se aloja el virus y actúan eliminando los queratinocitos infectados, pero también estimulando una reacción inflamatoria y, probablemente, también inmunológica. Entre ellos destacan el ácido salicílico (buena evidencia con un uso regular), los productos cáusticos (fenol, cantaridín, monocloroacético, tricloroacético, fórmico y ácido pirúvico), la bleomicina, la terapia oclusiva (ocluir los tratamientos tópicos aumenta su efecto, pero la oclusión sola no tiene mayor efecto que el placebo), la crioterapia (muy usada en dermatología, aunque dolorosa; tiene un efecto similar al ácido salicílico, y la combinación de ambos aumenta el efecto) y el tratamiento con láser (también de uso común, más en situaciones especiales de inmunosupresión y verrugas periungueales).
- Tratamientos antiproliferativos: disminuyen la renovación de la epidermis y pueden alterar el ciclo vital del virus; a menudo también producen un efecto irritante. Entre estos tratamientos se encuentran los análogos de la vitamina D, los retinoides, el 5-fluoruracilo y la podofilina. Algunos se usan fuera de indicación en la ficha técnica.
- Tratamientos antivirales: se han usado durante décadas dos preparaciones tópicas, sin apoyo de evidencia científica. El cidofovir tópico se podría utilizar, pero es caro y difícil de obtener.
- Inmunoterapia: se intenta activar la respuesta inmunitaria contra las células infectadas, que debería imitar el proceso de resolución natural. El imiquimod, un inmunomodulador tópico, se usa fuera de indicación para las verrugas. También se usan la inmunoterapia tópica y la inmunoterapia intralesional.
- Irritantes: la única aplicación autorizada para el tratamiento del molluscum es el hidróxido de potasio, aplicado directamente en soluciones al 5%. La cantarina es otro irritante muy utilizado en Estados Unidos y poco en Europa, aunque algunos estudios recientes no muestran diferencias entre el aclaramiento de la lesión comparado con placebo. Otros posibles irritantes, aunque con poca evidencia científica al respecto, serían el ácido salicílico y el óxido nitroso.
- Inmunoterapia: la crema de imiquimod al 5% no parece que sea mejor que el placebo. El tratamiento intralesional con antígeno de Candida ha tenido éxito en algunos casos, y la vacuna triple vírica sólo se ha usado en 2 casos.
- Láser: se ha usado en 2 series recientes para tratar moluscos en 34 niños, y se obtuvo un 84-99% de aclaramiento después de un único tratamiento.
J Med Ethics. 2016 [en prensa]doi: 10.1136/medethics-2015-103025.
Unidad de Nutrición Clínica. Hospital Universitario «12 de Octubre». Madrid
Comunicación científica (XXXV). Cómo hacer una estrategia social media para pediatras (II). Visibilidad en redes sociales
Los científicos, en general, han encontrado en las redes sociales una plataforma válida en la que apoyarse para aumentar la exposición de sus trabajos científicos a sus pares. Los pediatras, en particular, pueden usar las redes sociales con diferentes objetivos, según la red social en la que participen. Se estudian las razones por las que el pediatra debe participar en redes sociales, las diferencias entre ambos tipos de redes (generalistas frente a verticales o científicas) y cómo estimar la audiencia probable para conseguir optimizar los esfuerzos de visibilidad de los profesionales de pediatría en ambos tipos de redes o medios sociales, así como mejores prácticas en ambas categorías.
Aspectos prácticos de la extracción, conservación y administración de leche materna en el hogar
El amamantamiento proporciona leche materna no deteriorada al lactante en condiciones naturales. Cuando es necesaria la administración de leche materna extraída, hay riesgo de contaminación y deterioro de la leche. La extracción cuidadosa, el mantenimiento de la cadena de frío en la conservación y el transporte y la manipulación adecuada son esenciales para no alterar sus propiedades.
Niveles de vitamina D y marcadores de resistencia a la insulina en pacientes pediátricos con diabetes mellitus tipo 1
La variabilidad en el manejo de la bronquiolitis. ¿Por qué no hacemos lo que leemos?
Disostosis cleidocraneal: entidad poco conocida con expresividad variable
Neuropatías y moda en la adolescencia: presentación de 2 casos clínicos
El Hospital Sant Joan de Déu organiza un campamento para que pacientes pediátricos con EII aprendan a normalizar su patología
Campamento Sant Joan de Déu (Esplugues de Llobregat, Barcelona)
VII edición de Aulas en la Naturaleza, en la que participan niños y adolescentes con Enfermedad Inflamatoria Intestinal (EII)
• El objetivo es ayudar a los niños a afrontar de forma positiva la EII, una enfermedad crónica y autoinmune que engloba la enfermedad de Crohn y la colitis ulcerosa
• La relación médico-paciente y el contacto con otros pacientes, factores claves para minimizar el impacto psicosocial de esta enfermedad
• En las dos últimas décadas, la incidencia de la enfermedad inflamatoria intestinal se ha triplicado en España en menores de 18 años, y cada año se diagnostican entre 200 y 300 nuevos casos1
Barcelona, 18 de julio de 2016. La Unidad para el Cuidado Integral de la Enfermedad Inflamatoria Intestinal Pediátrica (UCIEII-P) del Hospital San Joan de Déu en Barcelona ha organizado por séptimo año consecutivo el campamento infantil “Aula en la Naturaleza para niños y niñas con Enfermedad Inflamatoria Intestinal (EII)”. Esta actividad se ha llevado a cabo en Banyoles (Girona) gracias a la colaboración de AbbVie y ACCU Catalunya. La finalidad es que estos niños y adolescentes aprendan a convivir con la enfermedad, a través de los consejos de médicos y enfermeros y el contacto con otros pacientes. Para ello, el campamento recoge actividades entre las que se encuentran: natación, fútbol, juegos en el agua, diversas excursiones, piragüismo y talleres de manualidades, combinadas con sesiones informativas impartidas por el equipo de la UCIEII-P.
“A lo largo de estos años en que venimos celebrando estos campamentos, los asistentes nos refieren que encuentran un ambiente de comprensión y empatía que no suelen encontrar muchas veces en su vida cotidiana y esto se traduce en poder hablar de cosas de las que incluso con sus amistades más cercanas no siempre pueden. Este contacto les ayuda a sentirse más comprendidos y a sentir que no están solos, que hay más gente que les entiende y que comparte experiencias y vivencias. Además les ayuda a normalizar su vida, a sentir que pueden hacer las mismas actividades que otros niños y adolescentes sanos, sin enfermedad”, afirma el Dr. Martín de Carpi, jefe de la Sección de Gastroenterología, Hepatología y Nutrición Pediátrica del Hospital Sant Joan de Déu y coordinador de la UCIEII-P.
Manejo de la EII pediátrica
Aunque la EII, se puede manifestar a cualquier edad, el mayor pico de incidencia se da entre los 11 y 13 años, como señala el Dr. Martín de Carpi: “Con frecuencia, la EII aparece en una edad clave para el crecimiento y desarrollo del niño y adolescente. Además, tiene una serie de peculiaridades que la hacen diferente de la del adulto, ya que progresa de forma más extensa y presenta un curso más complicado”. En este sentido, los especialistas insisten en la necesidad de un diagnóstico precoz para favorecer el control estrecho de la enfermedad y por tanto, un mejor pronóstico. De esta manera, se reduce el impacto psicológico que puede tener la EII en la calidad de vida de estos pacientes. Muchos de los síntomas habituales –diarrea, necesidad de acudir frecuentemente al baño, ruidos abdominales– pueden resultar avergonzantes, por lo que en ocasiones, el paciente trata de ocultarlos y evita hablar de ellos.
En este proceso de aceptación de la enfermedad, cobra especial importancia el entorno del paciente, según Enric Bosch, presidente de ACCU Catalunya: “Tenemos que seguir trabajando en proyectos que, como estos campamentos, ayuden a la normalización de su vida y les lleven a un día a día más fácil en los ámbitos escolar y social. Esto hará que puedan afrontar mejor su futuro como adultos y a desenvolverse bien en el mundo laboral. Una semana llena de actividades de ocio propias de su edad, a pesar de su enfermedad, les hace comprender que no se han de marcar limitaciones y que pueden llegar a cumplir sus sueños. Para lograr este objetivo, tiene que haber una buena comunicación entre pacientes, médicos, familias y la asociación de pacientes”.
10 recomendaciones para padres y cuidadores de niños con EII
1. Solicitar toda la información necesaria. Un buen conocimiento es básico para una correcta aceptación y adaptación a la enfermedad y la forma mejor de obtenerlo es a través del equipo médico encargado del cuidado del niño.
2. Es imprescindible la individualización de cada caso.
3. Entre todos (familia y equipo médico) se debe buscar la normalización del paciente crónico pediátrico, evitando sobreproteger excesivamente y estigmatizar al niño.
4. La confianza en el equipo médico será fundamental para afrontar adecuadamente los retos que la enfermedad plantee a todas las partes implicadas. Entre todos se debe establecer un entendimiento mutuo basado en la comunicación y la sinceridad.
5. Es importante entender que para un correcto control de la enfermedad es necesaria una vigilancia cercana de su evolución, para lo cual es imprescindible asistir a las visitas indicadas y mantener un contacto directo con el equipo de referencia.
6. La EII cursa en forma de brotes de actividad de aparición muchas veces impredecible. Por ello, tan importante como el establecer tratamientos eficaces en dichas situaciones de actividad, será el cumplimiento estricto de los tratamientos de mantenimiento pautados en cada caso.
7. Una enfermedad crónica requiere la implicación progresiva del paciente en el manejo de su enfermedad. Es importante que el niño se acostumbre, a lo largo de su infancia y adolescencia, a tomar una serie de medidas de autocuidado que le servirán al alcanzar la vida adulta para manejar adecuadamente su enfermedad.
8. Ante el paciente se debe mostrar fortaleza, determinación y entereza. En algunas situaciones la enfermedad puede acompañarse de situaciones difíciles, fracasos de los tratamientos y complicaciones que podrían ser graves.
9. Mantener el equilibrio dentro de la familia. Cuando alguno de los hijos tiene una enfermedad crónica es inevitable que se le preste una atención preferente respecto al resto. Será bueno explicar la situación que la enfermedad del hermano condiciona en la dinámica de la familia, intentando reforzar activamente los vínculos afectivos con todos los demás miembros de la misma.
10. El contacto con otras familias que hayan pasado previamente por lo mismo será sumamente beneficioso, reconfortante y tranquilizador.
Sobre la UCIEII-P
La Unidad para el Cuidado Integral de la Enfermedad Inflamatoria Intestinal Pediátrica (UCIEII-P) del Hospital Sant Joan de Déu en Barcelona, constituye la primera Unidad multidisciplinar para el diagnóstico y tratamiento de la Enfermedad Inflamatoria Intestinal Pediátrica en nuestro país. Constituida por un equipo integrado por diferentes profesionales (gastroenterólogos pediátricos, enfermería especializada, dietistas, cirujanos, radiólogos, y psicólogos entre otros), su objetivo es el abordaje integral de esta enfermedad, tratando de cubrir todos los aspectos que se pueden ver afectados por una enfermedad crónica como esta, haciendo especial hincapié en el diagnóstico precoz y en el seguimiento cercano de estos pacientes. Actualmente la UCIEII-P asiste a unos 230 pacientes pediátricos con estas enfermedades y se ha convertido en una unidad pionera de referencia tanto a nivel nacional como internacional.
Sobre ACCU Catalunya
Es la Associació de Malalts de Crohn i Colitis Ulcerosa de Catalunya. Actualmente cuenta con 850 socios. Forma parte del Consell Consultiu de Pacients del Departament de Salut de la Generalitat de Catalunya. Es miembro de la Confederación de Asociaciones de Enfermos de Crohn y Colitis Ulcerosa de España (ACCU España).
• Ofrece información a los pacientes, para intentar solucionar los problemas o dudas relacionadas con la EII.
• Desarrolla proyectos y actividades para ayudar a mejorar la calidad de vida de los pacientes y sus familiares.
• Trabaja en informar y sensibilizar a la sociedad sobre las necesidades de los enfermos.
• Ayuda a fomentar la investigación y la formación sobre las EII.
Más información: www.accucatalunya.cat
Referencias
1. Martín-de-Carpi J et al. Increasing incidence of pediatric inflammatory bowel disease in Spain (1996-2009): the SPIRIT Registry. Inflamm Bowel Dis. 2013;19(1):73-80.
Los bebés con un microbioma pobre tienen más riesgo de desarrollar asma
- Un estudio demuestra que afectaciones de la flora intestinal durante los 100 primeros días de vida aumentan el riesgo de sufrir asma, que afecta a 300 millones de personas en todo el mundo
- Las madres podrían empezar a transmitir su microbiota a los hijos a través de la placenta durante el embarazo. Hasta ahora se pensaba que se empezaba a adquirir en el momento del parto
- El conocimiento sobre la constitución del microbioma infantil es de gran relevancia, ya que en determinados casos su modificación podría evitar la aparición de enfermedades en edad adulta
- CosmoCaixa acoge un encuentro internacional sobre microbioma, convocada por B·Debate, una iniciativa de Biocat y la Obra Social “la Caixa”, y liderada por el Instituto de Innvestigación del Sida IrsiCaixa. Participaran expertos internacionales que debatirán sobre la relación del microbioma con la dieta, las alergias, el cáncer, la infección por VIH o las nuevas vías que se abren para modificar la microbiota a través de los trasplantes fecales o probióticos
Barcelona, 29 de junio 2016.– Billones de microorganismos –bacterias, virus y hongos– colonizan nuestro cuerpo y preservan nuestra salud. Nos ayudan a desarrollar un gran número de procesos biológicos, desde la respuesta de nuestro sistema inmunitario hasta la digestión o la síntesis de vitaminas. La configuración de esta microbiota es crucial y cualquier cambio puede comportar problemas de salud en la edad infantil y adulta, como patologías crónicas no transmisibles (obesidad o la diabetes), y pueden afectar la respuesta a los tratamientos contra el VIH y el cáncer. Por ejemplo, un estudio reciente demuestra que los bebés que sufren alteraciones en cuatro tipos concretos de bacterias intestinales durante los primeros 100 días de vida tienen más riesgo de desarrollar asma. Estos resultados podrían contribuir al diseño de nuevas pruebas de detección precoz de riesgo a desarrollar asma y a la identificación de nuevos tratamientos probióticos para prevenirlo.
La microbiota durante el embarazo
Contrariamente a lo que se pensaba hasta ahora, la primera fuente de adquisición de la microbiota no es el parto, sino la placenta. El bebé convive desde el vientre de la madre con una comunidad de bacterias, similares a las de la boca, que dan forma a su salud e influyen en el curso del embarazo. Los científicos sospechan que variaciones en su composición podrían estar detrás de nacimientos prematuros, que afectan uno de cada 100 nacimientos, según la Organización Mundial de la Salud.
Los investigadores ven los primeros años de vida como una oportunidad para introducir cambios en la microbiota y prevenir ciertos problemas de salud, asociados a un ecosistema bacteriano poco rico y diverso. También se diseñan nuevos tratamientos para modificar el microbioma de personas adultas. Ya se ha demostrado que el trasplante de heces es una estrategia muy eficaz para revertir la diarrea (Clostridium difficile) en cuestión de horas. Los probióticos son otra línea de investigación importante, en la que se utilizan microorganismos vivos para mejorar la salud de las personas mediante la modificación de la microbiota con productos, medicamentos y suplementos dietéticos.
El 30 de junio y el 1 de julio, CosmoCaixa Barcelona acogerá un encuentro internacional sobre microbioma, en el que los investigadores más destacados a nivel mundial en este campo se reunirán convocados por B·Debate, Centro Internacional para el Debate Científico, una iniciativa de Biocat y la Obra Social “la Caixa”, y el Instituto de Investigación del Sida IrsiCaixa.
Los siguientes científicos estarán disponibles para atender a los medios o entrevistas:
- Stuart Turvey. Profesor de pediatría de la Universidad de la Columbia Britanica (Canadá). Su investigación se centra en enfermedades pediátricas infecciosas e inflamatorias. El inmunólogo pediátrico fue el descubridor de las cuatro bacterias que protegen a los niños del asma.
- Kjersti Aagaard. Profesora asociada de obstetricia i ginecología de la Escuela de Medicina de Baylor en Houston (EE UU), es la primera investigadora que ha identificado una comunidad de bacterias en la placenta, un órgano que hasta ahora se pensaba que era estéril.
- Bernat Ollé. Cofundador y director ejecutivo de Vedanta Biosciences, una compañía estadounidense que desarrolla probióticos y otras terapias para mejorar la salud humana. Innovador del año 2013 menor de 35 años, según el Instituto Tecnológico de Massachusetts.
- Rashmi Sinha. Investigadora del Instituto Nacional del Cáncer de los Estados Unidos. Experta internacional en el rol complejo de la dieta en las causas del cáncer. Su investigación integra los mecanismos biológicos con estudios epidemiológicos.
- Rick Bushman. Catedrático de microbiología en la Escuela de Medicina de Perelman en la Universidad de Pennsilvania (EE UU). Su proyecto más destacado es la caracterización del viroma: describir la naturaleza de los virus igual que se ha hecho con la de las bacterias.
El programa detallado de B·Debate “The Barcelona debates on the human microbiome. From microbes to medicine” (Barcelona debate sobre microbioma humano. De los microbios a las medicinas) está disponible en este enlace.
Neuropatía tomacular: presentación de un caso pediátrico con estudio electrofisiológico normal
Envenenamiento por picadura de alacrán. Presentación de un caso clínico
La cirugía plástica en adolescentes / Horas de sueño recomendadas en la población infantil
J Clin Sleep Med. 2016; 12: 785-786.
- Los lactantes entre 4 y 12 meses deberían dormir entre 12 y 16 horas al día de forma regular para tener una salud óptima. No hay recomendaciones en menores de 4 meses, debido a la amplia variabilidad en los patrones y en la duración del sueño a esa edad y su correlación con el estado de salud.
- Los niños entre 1 y 2 años deberían dormir entre 11 y 14 horas al día (incluyendo siestas) para tener una buena salud.
- Entre 3 y 5 años deberían dormir entre 9 y 12 horas (incluyendo siestas).
- Los niños de 6 a 12 años deberían dormir entre 9 y 12 horas diarias.
- Finalmente, los adolescentes entre 13 y 18 años deben dormir entre 8 y 10 horas de forma regular.
Unidad de Nutrición Clínica. Hospital Universitario «12 de Octubre». Madrid
El trastorno por déficit de atención con/sin hiperactividad en España: crónica de los últimos 15 años
El trastorno por déficit de atención con/sin hiperactividad tiene una gran relevancia en la infancia y puede perdurar en la adolescencia y en la edad adulta. Cada vez se conoce más y mejor en España esta afección, y desde hace más de una década su diagnóstico ha aumentado, así como los medios para su asistencia, tanto sanitaria como educativa. Tras hacer una breve historia de esta enfermedad, en esta revisión se actualizan los datos de prevalencia y del diagnóstico precoz, así como de los tratamientos disponibles actualmente. Asimismo, se comentan algunos aspectos de la realidad asistencial y cómo se está planificando el futuro.
Tatuajes de henna negra, ¿temporales?
Los tatuajes de henna natural (marrón/roja) se llevan realizando desde antaño con escasos efectos secundarios. En la actualidad está aumentando la práctica de tatuajes temporales de henna negra (que está adulterada principalmente con parafenilendiamina [PPD]) gracias a su aparente inocuidad y a su desaparición en pocas semanas. La PPD es un colorante sintético de uso frecuente en tintes capilares, que permite mejorar sus propiedades cosméticas, pero, secundariamente, presenta un gran poder sensibilizante, lo que ha propiciado la aparición de múltiples casos de eccemas de contacto, muchos de ellos en niños y adolescentes, debido a la cada vez más amplia oferta de tatuadores y al desconocimiento de los padres acerca de los riesgos de esta práctica. Nuestra labor como pediatras es informar adecuadamente a los padres acerca de estos riesgos, con el fin de evitar los efectos dañinos derivados de ella. Presentamos un caso de dermatitis de contacto tras la realización de un tatuaje y revisamos de forma breve la bibliografía publicada al respecto.
Afectación hepática y ósea asociadas a nutrición parenteral
La nutrición parenteral (NP) se ha convertido en un soporte alimentario cada vez más frecuente en pediatría. Las continuas investigaciones y la estandarización de esta alternativa nutricional han mejorado la técnica, haciéndola más segura y tolerable. Sin embargo, no está exenta de complicaciones, que pueden añadir más morbimortalidad a los pacientes que la reciben como tratamiento. En el presente artículo revisamos dos de las complicaciones asociadas al uso prolongado de NP: la enfermedad hepática asociada a NP y la enfermedad ósea metabólica asociada a NP. Se revisarán algunos conceptos, la etiología, los factores de riesgo, los mecanismos de producción, los tratamientos y la prevención.
Comunicación científica (XXXIV). Cómo hacer una estrategia social media para pediatras (I). Diseño de una estrategia de posicionamiento local en internet
Hoy en día es muy importante tener visibilidad en internet, ya que los pacientes potenciales que necesitan nuestros servicios suelen buscarlos en la web, usando su portátil, tablet o teléfono móvil, a través de motores de búsqueda. En España, más del 95% de los usuarios lo hacen utilizando Google. Una parte de esas búsquedas son geolocalizadas, es decir, búsquedas en las que el usuario expresa en qué ciudad está buscando servicios de pediatría. Por ello, este trabajo pretende dar unas pautas básicas y unas mejores prácticas para dar visibilidad online geolocalizada a través de buscadores (lo que se conoce como «local SEO» [search engine optimization, o «posicionamiento en buscadores»]) a una clínica pediátrica que desee ser encontrada por este tipo de búsquedas relacionadas con los servicios que presta. De esta manera podrá mejorar su relación con los usuarios y otros sitios web, así como aumentar las probabilidades de obtener visitas de pacientes a través de sus contenidos web.
Cola humana verdadera: ¿realidad o ficción?
No todo son malos tratos: pensando en un diagnóstico alternativo
Características de los traslados pediátricos urgentes de un hospital de segundo nivel. Desde lo que tenemos y hacia lo que queremos
El 15% de los niños con artritis juvenil puede presentar uveítis
• La uveítis es una de las manifestaciones extraarticulares más graves ya que, si no se controla a tiempo, puede producir cataratas, glaucoma y en los casos más graves, pérdida de visión.
• La artritis idiopática juvenil (AIJ) afecta a 1 de cada 1000 menores de 16 años1 y alrededor del 50% de los pacientes la padecerán en la vida adulta2.
• El seguimiento conjunto entre pediatras, reumatólogos y oftalmólogos es clave en el abordaje de la uveítis en la AIJ.
2. McCann LJ, Woo P. Biologic therapies in juvenile idiopathic arthritis: Why and for whom? Acta Reum Port. 2007; 32: 15-26.
3. De Boer J, Wulffraat N, Rothova A. Visual loss in uveitis of childhood. Br J Ophthalmol. 2003; 87: 879-884.
4. Bou Torrent R; Grupo de la Reunión Nacional de uveítis asociada a AIJ. Protocolo de seguimiento y tratamiento de la uveítis asociada a la artritis idiopática juvenil. Protoc Diagn Ter Pediatr. 2014; 1: 57-70.
Fundación MAPFRE y los pediatras alertan de los riesgos de los golpes de calor que sufren los menores dentro del coche
Son datos del último informe que hoy han dado a conocer Fundación MAPFRE y la Asociación Española de la Pediatría, y que hace hincapié en que un día soleado con una temperatura moderada de poco más de 20 grados en el exterior puede incrementar la temperatura de los coches hasta superar los 40 grados en su interior, poniendo en riesgo la vida de los niños.
Jesús Monclús, Director de Prevención y Seguridad Vial de Fundación MAPFRE, insiste en que «los padres tendemos a pensar que este tipo de desgracias les suceden a otros, pero lo cierto es los niños se quedan solos con mayor frecuencia de lo que se piensa».
Apunta, además, que «bajar un poco las ventanillas apenas reduce la temperatura en el interior, donde se pueden obtener con facilidad los 50 o 60 grados, y que ciertos revestimientos o elementos interiores de los vehículos pueden alcanzar temperaturas superiores a los 80 grados, suficientes para producir quemaduras por contacto».
«Para prevenir situaciones de riesgo es clave que no dejemos a los niños solos en el coche, ni siquiera por un minuto», advierte. También aconseja que «después de aparcar se debe cerrar bien el vehículo para que los más pequeños no entren por su cuenta, así como colocar algún objeto personal (bolso, llaves o teléfono) en la parte trasera para que nos recuerde que hay un menor que no puede quedar abandonado».
Según la Asociación Profesional de Técnicos de Bomberos (APTB), los golpes de calor acaban todos los años con la vida de muchas personas. Por este motivo si observamos a niños y personas mayores, que son dos de los colectivos más vulnerables, en el interior de un vehículo, con riesgo de sufrir un golpe de calor, lo primero que hay que hacer es avisar a los servicios de emergencia, es decir al 112. También recomiendan intentar abrir el automóvil, pero haciéndolo siempre de forma segura, por ejemplo rompiendo el cristal de una ventanilla que esté lo más alejada posible del menor.
María Jesús Esparza, pediatra y Secretaria del Comité de Prevención de Lesiones Infantiles, de la Asociación Española de Pediatría, advierte de que los principales síntomas de los golpes de calor son fiebre o incremento de la temperatura corporal por encima de los 40 grados, así como debilidad, mareos, vómitos, dolor de cabeza intenso y taquicardia. Además, a diferencia de la insolación, la piel está seca y muy caliente».
En este sentido, señala que «si el menor está consciente, hay que tumbar al niño boca arriba en un lugar fresco, aflojarle la ropa, colocarle compresas frías y ofrecerle agua». Tan pronto como se recupere es importante trasladarle a un centro sanitario para que le examine un médico.
Asegura además, que «la mayoría de las víctimas por hipertermia tienen menos de 5 años, lo que se debe principalmente a que su temperatura corporal se incrementa mucho más rápido que en un adulto y su sistema respiratorio, que aún se encuentra en desarrollo, también les hace más vulnerables al calor».
Leishmaniasis cutánea y visceral en una lactante sana
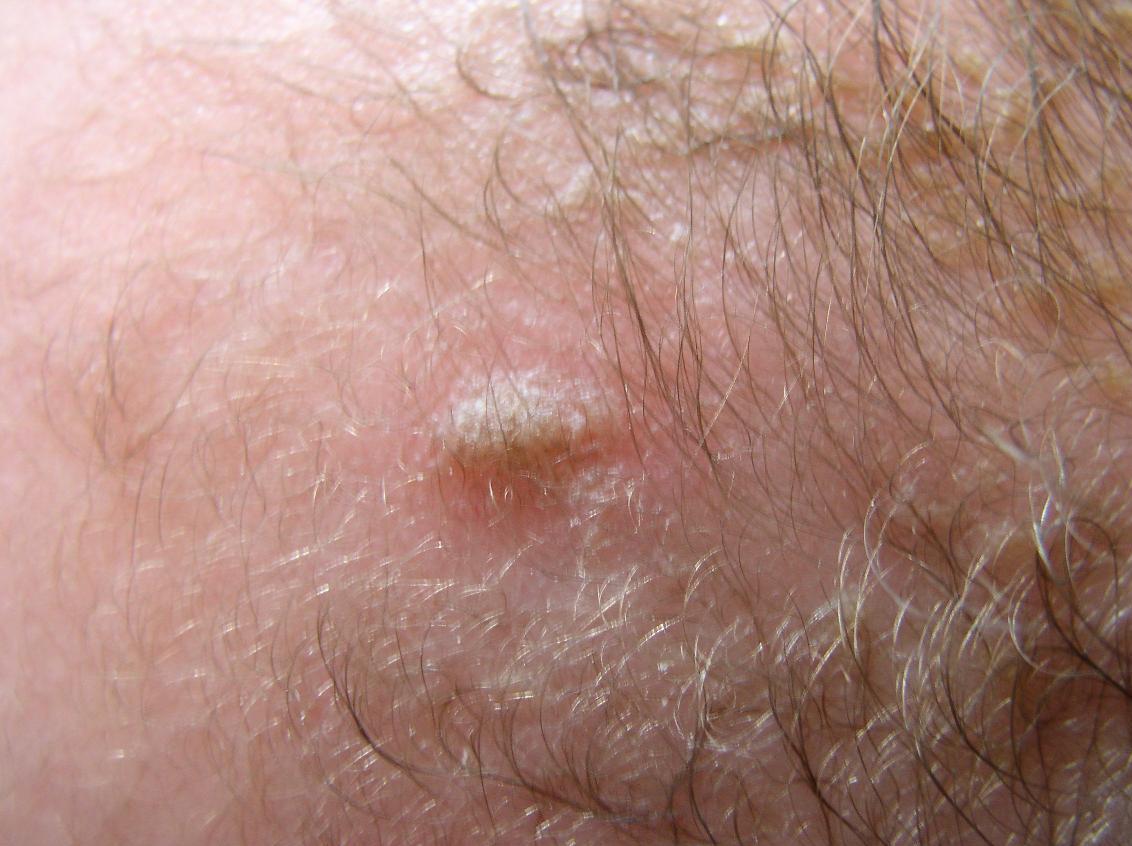 Presentamos el caso de una lactante sana, de 11 meses de edad, con una forma visceral de leishmaniasis, diagnosticada a raíz de una lesión cutánea que había pasado desapercibida. Acudió a nuestra consulta por la presencia de fiebre de 4 días de evolución, con decaimiento y rechazo parcial de la alimentación, sin otra sintomatología. En la exploración física presentaba palidez cutaneomucosa, hepatoesplenomegalia y una lesión papular eccematosa de 6-7 mm de diámetro en el cuero cabelludo, que los padres estaban tratando como dermatitis seborreica desde hacía 4-5 meses (figura 1). El hemograma mostró la presencia de leucopenia con neutropenia, anemia y trombopenia, sin observarse formas blásticas. La proteína C reactiva se encontraba elevada, con un valor de 186 mg/L, y el resto de la bioquímica era normal. Los resultados de la serología para el virus de Epstein-Barr, citomegalovirus y parvovirus B19 fueron negativos, y ante la sospecha clínica de leishmaniasis visceral se solicitó un frotis periférico para Leishmania. En sangre periférica no se observaban formas compatibles con el parásito, por lo que se decidió biopsiar la lesión inespecífica del cuero cabelludo y realizar un aspirado de médula ósea. Se inició tratamiento antibiótico de amplio espectro y con anfotericina B liposomal. La biopsia cutánea mostró abundantes formas de Leishmania en células mioepiteliales (figura 2), lo que confirmó el diagnóstico de leishmaniasis visceral y, probablemente, la lesión cutánea era el punto de inoculación. Se revisó la muestra de sangre periférica y se halló alguna forma aislada compatible con Leishmania; el aspirado medular no mostraba de forma clara la presencia de parásitos. Se completó el tratamiento con anfotericina B liposomal, 4 mg/kg/día en 5 dosis, y la sexta dosis administrada al décimo día. La evolución clínica y analítica de la paciente fue favorable. Durante el seguimiento de 18 meses la paciente se ha mantenido asintomática sin presentar ninguna recaída.
Presentamos el caso de una lactante sana, de 11 meses de edad, con una forma visceral de leishmaniasis, diagnosticada a raíz de una lesión cutánea que había pasado desapercibida. Acudió a nuestra consulta por la presencia de fiebre de 4 días de evolución, con decaimiento y rechazo parcial de la alimentación, sin otra sintomatología. En la exploración física presentaba palidez cutaneomucosa, hepatoesplenomegalia y una lesión papular eccematosa de 6-7 mm de diámetro en el cuero cabelludo, que los padres estaban tratando como dermatitis seborreica desde hacía 4-5 meses (figura 1). El hemograma mostró la presencia de leucopenia con neutropenia, anemia y trombopenia, sin observarse formas blásticas. La proteína C reactiva se encontraba elevada, con un valor de 186 mg/L, y el resto de la bioquímica era normal. Los resultados de la serología para el virus de Epstein-Barr, citomegalovirus y parvovirus B19 fueron negativos, y ante la sospecha clínica de leishmaniasis visceral se solicitó un frotis periférico para Leishmania. En sangre periférica no se observaban formas compatibles con el parásito, por lo que se decidió biopsiar la lesión inespecífica del cuero cabelludo y realizar un aspirado de médula ósea. Se inició tratamiento antibiótico de amplio espectro y con anfotericina B liposomal. La biopsia cutánea mostró abundantes formas de Leishmania en células mioepiteliales (figura 2), lo que confirmó el diagnóstico de leishmaniasis visceral y, probablemente, la lesión cutánea era el punto de inoculación. Se revisó la muestra de sangre periférica y se halló alguna forma aislada compatible con Leishmania; el aspirado medular no mostraba de forma clara la presencia de parásitos. Se completó el tratamiento con anfotericina B liposomal, 4 mg/kg/día en 5 dosis, y la sexta dosis administrada al décimo día. La evolución clínica y analítica de la paciente fue favorable. Durante el seguimiento de 18 meses la paciente se ha mantenido asintomática sin presentar ninguna recaída. Los mecanismos de inmunidad celular determinan la resistencia o susceptibilidad a la infección por Leishmania. La activación de las células T helper (Th) desempeña un papel importante en la respuesta inmunitaria frente al parásito, tal como se ha observado en el modelo murino de infección con L. major, L. braziliensis y L. infantum. Se han establecido 2 tipos de respuesta según se expresen las subpoblaciones Th1 o Th2. La resistencia a la infección está mediada por la expansión de los linfocitos Th1 que producen interferón gamma (IFN-γ) e interleucina 12 (IL-12); estos mediadores activan la destrucción de los macrófagos parasitados y, por tanto, de las Leishmania, lo que provoca la curación de la lesión. Por el contrario, la susceptibilidad a la infección se relaciona con la expansión de las células Th2 productoras de citocinas que inhiben la respuesta celular (IL-4, IL-5, IL-10)1,3. Los pacientes con leishmaniasis cutánea difusa o leishmaniasis visceral activa muestran una mínima o nula respuesta inmunitaria celular específica contra Leishmania, aunque estas respuestas se recuperan tras un tratamiento adecuado.
Los mecanismos de inmunidad celular determinan la resistencia o susceptibilidad a la infección por Leishmania. La activación de las células T helper (Th) desempeña un papel importante en la respuesta inmunitaria frente al parásito, tal como se ha observado en el modelo murino de infección con L. major, L. braziliensis y L. infantum. Se han establecido 2 tipos de respuesta según se expresen las subpoblaciones Th1 o Th2. La resistencia a la infección está mediada por la expansión de los linfocitos Th1 que producen interferón gamma (IFN-γ) e interleucina 12 (IL-12); estos mediadores activan la destrucción de los macrófagos parasitados y, por tanto, de las Leishmania, lo que provoca la curación de la lesión. Por el contrario, la susceptibilidad a la infección se relaciona con la expansión de las células Th2 productoras de citocinas que inhiben la respuesta celular (IL-4, IL-5, IL-10)1,3. Los pacientes con leishmaniasis cutánea difusa o leishmaniasis visceral activa muestran una mínima o nula respuesta inmunitaria celular específica contra Leishmania, aunque estas respuestas se recuperan tras un tratamiento adecuado.Síndrome nefrítico agudo asociado a infección por «Mycoplasma pneumoniae»
Enterobiasis epiploica como causa infrecuente de abdomen agudo
La enterobiasis es la infección helmíntica más frecuente en nuestro medio. Suele limitarse al tracto gastrointestinal, pero se han descrito casos en otras localizaciones, aunque poco frecuentes. Presentamos el caso de una paciente de 11 años de edad con enterobiasis epiploica, diagnosticada tras ser intervenida mediante laparoscopia por sospecha de apendicitis aguda.
Un patrón de sueño alterado de los padres disminuye la calidad de sueño de los niños referido por los padres / Las experiencias sensoriales en etapas tempranas de la vida pueden influir en las preferencias y en la aceptación de los alimentos
Pediatrics. 2016; 137(4): e20153425.
La pediatría se caracteriza por el uso de información de segunda mano en muchas ocasiones, ya que son los padres los que refieren los problemas de sus hijos. Así ocurre, por ejemplo, con los problemas de sueño de los niños. Los autores de este estudio, de la Universidad de Turku en Finlandia, se plantean si un patrón de sueño alterado de los padres disminuye la calidad de sueño de los niños referido por los padres. La pregunta no es tanto si los niños duermen mal, sino si los padres que duermen mal piensan que sus hijos duermen mal.
Las madres depresivas cuentan más problemas de comportamiento de sus parientes que las madres no depresivas. Esta clase de distorsión puede llegar a ser problemática en condiciones médicas en las que el diagnóstico depende en gran medida de la descripción dada por los padres, como ocurre con las alteraciones del sueño en los más pequeños. Muchas de estas alteraciones se diagnostican basándose en lo que cuentan los padres; el uso de métodos objetivos es raro.
El objetivo de este estudio era analizar si la calidad de sueño de los padres se asociaba con la percepción de la calidad de sueño indicada por éstos en sus hijos, comparada con la medida objetiva de la calidad de sueño de los niños. Es decir, si los padres con una baja calidad de sueño comunican más dificultades relativas al sueño en sus hijos que lo sugerido por una valoración objetiva.
Para ello, los autores seleccionaron a 100 niños de 2-6 años de edad, que asistían a guarderías (la edad escolar en Finlandia comienza a los 7 años), mediante una carta de invitación a participar en el estudio, entre enero de 2014 y febrero de 2015. La actividad de los niños durante el sueño (medida de su calidad de sueño) se valoró por medio de un brazalete actígrafo (similar a un acelerómetro que graba los movimientos del niño, con lo que se estima el tiempo de sueño y los despertares) durante una semana. A los padres de los niños que aceptaron participar se les facilitó un diario de sueño y una escala de alteraciones del sueño de los niños de 30 preguntas (Sleep Disturbance Scale for Children). Los padres también cumplimentaron una escala de su propio sueño, de 4 preguntas (escala de Jenkins), junto con un cuestionario general de salud de 12 ítems (12-item General Health Questionnaire), así como preguntas sobre otros factores demográficos (nivel socioeconómico, bienestar familiar).
Los resultados mostraron que los padres que presentan más dificultades en el sueño indican más problemas de sueño en sus hijos. Esta asociación no pudo demostrarse con la medición objetiva de la calidad del sueño de los niños mediante el actígrafo. El cansancio de los padres actuó como un sesgo de observación con respecto al sueño de los niños.
Por tanto, una calidad peor del sueño de los padres se asoció a un sobrediagnóstico en los problemas de sueño de sus hijos. Este hallazgo pone de manifiesto que es importante considerar la calidad del sueño de los padres cuando se trata de diagnosticar, tratar o investigar las alteraciones del sueño de los niños.
Lo que este estudio aporta:
Los problemas de sueño en los niños son causa frecuente de consulta al pediatra y conllevan, con frecuencia, la realización de pruebas diagnósticas o de tratamientos en los niños con el fin de descartar enfermedades. Sin embargo, muchos de estos trastornos del sueño de los niños no se valoran con criterios objetivos, sino que se basan en la historia recogida de los padres. Este estudio pone de manifiesto que la comunicación de problemas del sueño en los niños es mayor en los progenitores que tienen problemas con su propio sueño, y no pueden refrendarse cuando se utilizan criterios objetivos.
The lasting influences of early food-related variety experience: a longitudinal study of vegetable acceptance from 5 month to 6 years in two populations
Maier-Nöth A, Schaal B, Leathwood P, Issanchou S.
PLoS One. 2016; 11(3): e0151356
Existe un interés creciente por conocer –y potenciar– la adquisición de habilidades relacionadas con la alimentación en el niño pequeño. Las experiencias sensoriales en etapas tempranas de la vida pueden influir en las preferencias y en la aceptación de los alimentos. Existen datos contrastados que muestran que tanto la lactancia natural como la exposición a una mayor variedad de verduras en el inicio de la alimentación complementaria se asocian a un mayor consumo de nuevos alimentos posteriormente.
En el estudio presentado se examinan los efectos a largo plazo en tres contextos de exposición a estímulos relacionados con las comidas: bebés amamantados, exposición temprana a una variedad de verduras y exposición repetida (en 8 comidas consecutivas) a verduras inicialmente rechazadas. Se evaluaron los resultados a los 15 meses, y a los 3 y 6 años de edad.
El estudio inicial se llevó a cabo en 147 parejas madre-hijo de dos localidades de Francia y Alemania. El inicio del seguimiento se realizó cuando los niños tenían 5,2 ± 0,1 meses, que es la edad habitual de comenzar con las verduras en dichas zonas. La oferta y aceptación de los alimentos a los 15 meses y a los 3 años se realizó por medio de cuestionarios que cumplimentaban los padres, mientras que el seguimiento a los 6 años se realizó en una sesión presencial en el laboratorio, con cuatro experimentos.
A los 15 meses, los participantes que habían recibido lactancia materna comían más verduras y les gustaba un mayor número de ellas que los que habían recibido una fórmula infantil. Las verduras que inicialmente rechazaron, pero que aceptaron después de una exposición repetida, continuaban formando parte de su dieta en un 79% de los niños. A los 3 años, continuaba gustándole al 73%.
En el experimento presencial realizado a los 6 años de edad se observó que, tanto los niños que habían sido amamantados como los que probaron una mayor variedad de verduras en el inicio de la alimentación complementaria, comían más verduras nuevas y les gustaban más. Tenían más interés también en probar verduras que los que habían recibido una fórmula o una escasa variedad de verduras. Y a los 6 años, un 57% de los niños que probaron verduras que inicialmente no les gustaban, continuaban consumiéndolas.
Los autores demostraban así que las influencias tempranas en la alimentación contribuyen a modificar los hábitos alimentarios y que ese efecto persiste a lo largo del tiempo.
Lo que este estudio aporta:
Este estudio confirma algo ya conocido: el tipo de lactancia y la experiencia con una mayor variedad de verduras en el momento de comenzar con la alimentación complementaria condiciona la aceptación posterior de otras verduras. Y, además, ese efecto persiste en el tiempo. Hay razones científicas que apoyan el consejo nutricional que se les da a las mamás respecto a cómo alimentar a sus hijos, y puede ayudarles a favorecer la adquisición de hábitos saludables en ellos.
J.M. Moreno-Villares
Unidad de Nutrición Clínica. Hospital Universitario «12 de Octubre». Madrid
«Libro blanco de la nutrición infantil en España»
Subdirector de Acta Pediátrica Española
Director de Acta Pediátrica Española
Comunicación científica (XXXIII). El papel de las redes sociales en la difusión de la pediatría
Las redes sociales se han convertido en una fase ineludible en la comunicación personal, social y, sobre todo, profesional y académica. Su gran número sigue incrementándose con los años, lo que supone una dificultad para el profesional de la pediatría a la hora de elegir qué red social es más adecuada para estar al corriente del desarrollo de su profesión. El presente artículo describe la aplicación y la utilidad de las cuatro redes sociales más importantes para la comunicación profesional y académica: Mendeley, LinkedIn, Academia.edu y Research-Gate.
Liquen plano anular
El liquen plano (LP) en los niños es una enfermedad poco frecuente, ya que representa el 2-3% de todos los casos. La edad promedio de inicio es después de los 4 años. La variedad clínica más común en la edad pediátrica es el LP clásico, y menos habitual es la forma oral y genital. La lesión primaria del LP es una pápula violácea poligonal, generalmente pruriginosa. Las lesiones se distribuyen de forma simétrica y pueden confluir y formar placas de diferentes tamaños, localizadas más frecuentemente en la cara flexora de las muñecas, el dorso de las manos, la espalda baja y el área pretibial, aunque pueden aparecer en cualquier parte. Se presenta el caso de un niño con LP.
Estudio de la población nacida pequeña para la edad gestacional en tratamiento con hormona del crecimiento
El tipo de parto como variable predictora del desarrollo psicológico y la inteligencia en gemelos
Drogas recreativas actuales: ¿podemos hacer más para prevenir su consumo en los adolescentes?
En la prevención del consumo de drogas en los adolescentes, además de reclamar a nuestras autoridades medidas eficaces de control de la oferta, la clave está en una mayor implicación de los padres, los docentes y los profesionales sanitarios, tres pilares que contribuyen a reforzar la información y la resiliencia del adolescente y, por tanto, su capacidad para decidir. Se proponen unas pautas para mejorar desde estas perspectivas y se realiza una descripción de las drogas recreativas de actualidad.
Diagnóstico y manejo de las complicaciones asociadas al uso de nutrición parenteral en pediatría
La exposición pasiva al humo del tabaco puede causar múltiples enfermedades respiratorias y cardíacas en los niños
- La exposición pasiva al humo del tabaco afecta seriamente la salud de los niños en la infancia y aumenta el riesgo de desarrollar consecuencias negativas sobre la salud en la edad adulta.
- La regulación del consumo de tabaco en sitios cerrados, como en el hogar o en el coche, protege a los menores de dicha exposición involuntaria al humo del cigarro.
- Potenciar acciones informativas dirigidas a padres y madres sobre los efectos negativos del tabaquismo pasivo y diseñar procesos de deshabituación tabáquica son ejes estratégicos para contribuir en el proceso de cese de esta adicción.
El XXXVIII Congreso de Odontopediatría analizará los últimos avances en odontología del bebé
«Los niños con cardiopatía tienen una alta morbimortalidad por VRS, requiriendo en una cuarta parte de los casos ingresos en la UCI»
- En España, entre 5 y 8 de cada 1.000 niños nacidos sufren cardiopatías congénitas1. La infección por el virus respiratorio sincitial (VRS) en niños con cardiopatías suele ser más grave y con un mayor compromiso del sistema cardiopulmonar
- Dr. Fernando Centeno: «Desde la SECPCC estamos luchando por el reconocimiento del área de capacitación específica de Cardiología Pediátrica»
La Sociedad Valenciana de Pediatría organiza la sesión «Manejo del paciente pediátrico en patología inflamatoria»
- El 60% de los niños con psoriasis ven afectadas sus vacaciones y momentos de ocio a causa de su enfermedad1.
- La enfermedad pediátrica puede tener repercusiones sobre el crecimiento y el desarrollo de los niños.
- La derivación temprana a una unidad especializada facilita el control de la enfermedad.
Expertos en Artritis Idiopática Juvenil, la artritis de los niños, inciden en la importancia del control estrecho para evitar secuelas
En el marco de la V Jornada de Actualización en Artritis Idiopática Juvenil (AIJ), celebrada en Valencia
- Entre las complicaciones, los especialistas destacan la aparición de erosiones óseas, la artropatía a nivel articular e incluso mayor riesgo de ceguera debido a una inflamación ocular llamada uveítis, una de las complicaciones más importantes de esta patología.
- La artritis idiopática juvenil (AIJ) afecta a 1 de cada 1.000 menores de 16 años1 y alrededor del 50% de los pacientes la padecerán en la vida adulta2.
- Diagnóstico precoz, derivación temprana al reumatólogo pediátrico y utilización de terapias biológicas, son factores clave para mejorar la calidad de vida de estos pacientes.
2. McCann LJ, Woo P. Biologic therapies in juvenile idiopathic arthritis: Why and for whom? Acta Reum. Port. 2007;32:15-26
La Universidad de Granada se adhiere a la Cátedra Ordesa de Nutrición Infantil
«Hasta un 50% de los niños presentan bronquitis recurrentes tras padecer una bronquiolitis por virus respiratorio sincitial»
- Las infecciones respiratorias agudas por virus respiratorio sincitial (VRS) incrementan la morbimortalidad en pacientes vulnerables.
- El VRS, más conocido como el «virus de los bebés», es el causante de la mayoría de los casos de bronquiolitis.
- Este virus continua siendo un problema de salud muy importante en la población pediátrica y especialmente en los niños menores de 1 año de edad.