Caso clínico de enfermedad de Fabry
Los cereales en la alimentación del lactante y el niño pequeño
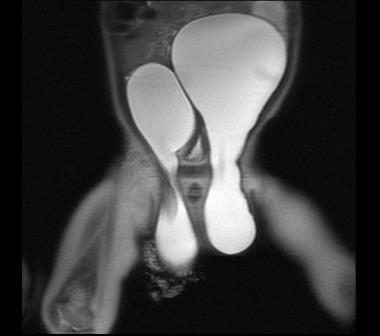
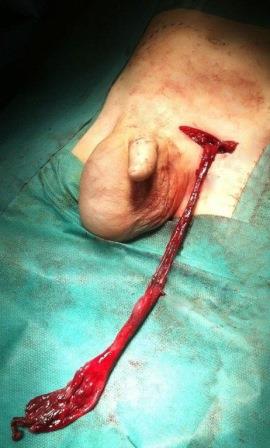
Un caso particular de hidrocele abdominoescrotal bilateral
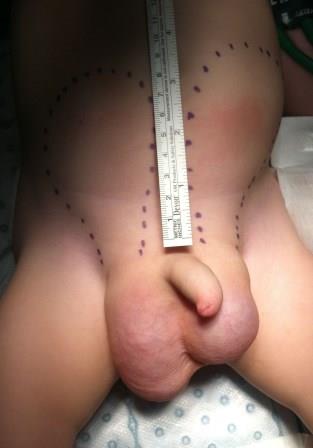 Figura 1. Se palpan dos tumoraciones de consistencia quística a ambos lados de la línea media, que se continúan por la región inguinal hacia el escroto; el paciente presenta genitales externos con hidroceles bilaterales a tensión
Figura 1. Se palpan dos tumoraciones de consistencia quística a ambos lados de la línea media, que se continúan por la región inguinal hacia el escroto; el paciente presenta genitales externos con hidroceles bilaterales a tensiónErrores dietéticos en el lactante: las bebidas vegetales (parte 2)
Hiperinsulinismo congénito
1. Ismail D, Kapoor RR, Smith VV. The heterogeneity of focal forms of congenital hyperinsulinism. J Clin Endocrinol Metab. 2012; 97(1): 94E-99E.
2. Ismail D, Smith VV, Lonlay P, Ribeiro MJ, et al. Familial focal congenital hyperinsulinism. J Clin Endocrinol Metab. 2011; 96: 24-28.
3. Fernández Lorenzo JR, Fernández Marmiesse A, Barreiro Conde J, et al. Perspectivas actuales en el tratamiento del hiperinsulinismo congénito. Acta Pediatr Esp. 2009; 67(3): 103-111.
4. Le Quan Sang KH, Arnoux JB, Mamoune A, et al. Successful treatment of congenital hyperinsulinism with long-acting release octreotide. Eur J Endocrinol. 2012; 166: 333-339.
5. Chahin S, Guzmán Gómez G, Dussan I, Hoyos-Martínez A. Hiperinsulinismo congénito: nuestra casuística y revisión de la literatura. Rev Esp Endocrinol Pediatr. 2014; 5(2): 29-35.
6. Fernández-Marmiesse A, Salas A, Vega A, Fernández-Lorenzo JR, Barreiro J, Carracedo A. Mutation spectra of ABCC8 gene in Spanish patients with hyperinsulinism of infancy (HI). Hum Mutat. 2006; 27: 214.
7. Petraitienė I, Barauskas G, Gulbinas A, et al. Congenital hyperinsulinism. Medicine. 2014; 50: 190-195.
8. Gálvez Aguilar MI, Espino Aguilar R, Acosta Gordillo L, et al. Síndrome de hiperinsulinismo congénito por mutación del receptor SUR1. Rev Esp Endocrinol Pediatr. 2014; 5(2): 59-63.
9. Bobadilla Montes de Oca PV, Hinojosa Cruz N, Núñez Hernández JA, et al. Reporte de un caso de hiperinsulinismo por hiperplasia de células beta. Arch Inv Mat Inf. 2012; 4(3): 159-166.
10. Laje P, Halaby L, Adzick NS, et al. Necrotizing enterocolitis in neonates receiving octreotide for the management of congenital hyperinsulinism. Pediatr Diabetes. 2010; 11: 142-147.
Errores dietéticos en el lactante: las bebidas vegetales (parte 1)
Aspectos prácticos sobre la hidratación en pediatría
En este artículo se revisan aspectos prácticos sobre la hidratación en la infancia de interés para la asistencia pediátrica. En primer lugar, la evaluación de la pérdida de peso neonatal debido al agua extracelular ayuda a prevenir la deshidratación en los primeros días. Por otro lado, el pediatra debe insistir en la necesidad de satisfacer correctamente las necesidades de hidratación para cada edad, pues los valores de ingesta de agua recomendados suelen ser superiores a los realmente consumidos por el niño. Por último, se revisan las recomendaciones sobre la temperatura del agua para preparar el biberón a partir de las normas de control tanto del agua de consumo humano como de la fórmula infantil en polvo.
Hamartoma fibroso de la infancia de afectación genital
El hamartoma fibroso de la infancia es una proliferación subcutánea benigna, poco frecuente, que predomina en varones menores de 2 años. Su presentación anatómica es variable, con predominio en la región axilar y los miembros superiores; la afectación del área genital es excepcional. Su diagnóstico clínico es difícil, debido a su carácter asintomático y la fácil confusión con otras lesiones malignas de tejidos blandos. La escisión completa es curativa y previene la recurrencia. Presentamos el caso de un varón con hamartoma fibroso escrotal de la infancia. Se discuten la clínica, las características histológicas y su manejo, y se hace referencia a los raros casos de afectación genital descritos en la bibliografía.
Plexopatía braquial unilateral en un lactante como manifestación precoz de una neuropatía hereditaria con parálisis sensible a la presión
La neuropatía hereditaria con parálisis sensible a la presión (NHPP) suele manifestarse en la adolescencia y/o edad adulta, y es relativamente excepcional en edades más tempranas. Se presenta un caso de plexopatía braquial unilateral en un lactante de 4 meses de edad como manifestación precoz de NHPP, y se destaca la importancia de los datos anamnésicos familiares junto con el estudio neurofisiológico y molecular en la sospecha diagnóstica precoz.
Nuevos ingredientes en las fórmulas para lactantes nacidos a término (II): nucleótidos, poliaminas, lactoferrina bovina, gangliósidos, β-palmitato y ácidos grasos poliinsaturados de cadena larga
La leche humana proporciona todos los nutrientes necesarios para el crecimiento del recién nacido a término. Además de los nutrientes universalmente reconocidos, la leche humana contiene un número de componentes no nutritivos que probablemente desempeñan un papel en el crecimiento del lactante. En los últimos años, debido a sus beneficios probados o potenciales para el lactante, distintos fabricantes de fórmulas lácteas han llevado a cabo la adición a éstas de nuevos componentes no nutritivos o de nutrientes semiesenciales. Las adiciones de nucleótidos y ácidos grasos poliinsaturados de cadena larga a las fórmulas lácteas han sido las más relevantes, y han sido aprobadas por diversos organismos internacionales. Se está estudiando si en un futuro no muy lejano podrían añadirse otros nutrientes a las fórmulas lácteas, como los gangliósidos, las poliaminas, la lactoferrina bovina y los triglicéridos con el ácido palmítico predominantemente esterificado en la posición sn-2 (posición β). El objetivo de esta revisión es analizar las bases científicas para la adición de estos compuestos a las fórmulas lácteas.
Tratamiento de hemangiomas con propranolol sistémico y timolol tópico
Sr. Director:
En 2008 se introdujo el propranolol para el tratamiento de los hemangiomas, con gran eficacia y escasos efectos adversos, y en 2010 el timolol tópico, con éxito en los hemangiomas pequeños poco sobreelevados.
Presentamos los casos de 4 pacientes (3 mujeres y 1 varón), cuya media de edad era de 4 meses (rango: 4-5), con hemangiomas en la región periorbitaria (2 en el canto interno del ojo derecho, 1 en el canto interno del ojo izquierdo y 1 en el ángulo externo del ojo derecho) de un tamaño medio de 7,7 mm (rango: 4-25).
Los pacientes fueron tratados entre julio de 2012 y mayo de 2013 para prevenir defectos visuales. Se les aplicó timolol en colirio durante 1 mes, sin que experimentaran mejoría, y posteriormente propranolol sistémico (ingresaron las primeras 72 horas en el hospital para vigilar los posibles efectos adversos) en una dosis de 1 mg/kg/12 h con reducción gradual, durante una media de 7 meses (rango: 1-9). Posteriormente, se inició una pauta de timolol en gel al 0,1% tópico, debido a la observación de un discreto aumento de tamaño (caso número 2) o para evitar recidivas, durante una media de 3 meses (rango: 1-5), que se interrumpió en 2 pacientes por apreciarse en ellos una remisión casi completa. El porcentaje medio de remisión fue del 80% (rango: 70-85), sin efectos adversos ni recidivas (figura 1).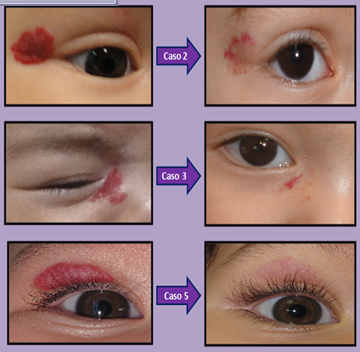 Figura 1. Evolución clínica de los hemangiomasEl mecanismo de acción de ambos fármacos es desconocido: parecen producir vasoconstricción e inhibir los factores angiogénicos (VEGF o bFGF)1,2. El propranolol se emplea en dosis de 2-3 mg/kg/día3,5, con escasos efectos adversos leves (hipoglucemia, hiperreactividad bronquial, etc.)1-4. Al suspenderlo, es frecuente observar un leve aumento de tamaño de los hemangiomas; algunos estudios reflejan tasas de recurrencia del 8%5, quizá debido a su retirada en la fase proliferativa (se aconseja mantenerlo hasta los 8-12 meses de edad)6,7. Si se diagnostica la recidiva precozmente y el hemangioma está poco sobreelevado, es eficaz el timolol tópico al 0,5% en colirio8, y al 0,1% en gel9, y presenta una menor tasa de absorción sistémica y efectos adversos8,9. Es especialmente útil en el área periorbitaria, donde los corticoides intralesionales pueden deformar la morfología palpebral o elevar la presión intraocular8.
Figura 1. Evolución clínica de los hemangiomasEl mecanismo de acción de ambos fármacos es desconocido: parecen producir vasoconstricción e inhibir los factores angiogénicos (VEGF o bFGF)1,2. El propranolol se emplea en dosis de 2-3 mg/kg/día3,5, con escasos efectos adversos leves (hipoglucemia, hiperreactividad bronquial, etc.)1-4. Al suspenderlo, es frecuente observar un leve aumento de tamaño de los hemangiomas; algunos estudios reflejan tasas de recurrencia del 8%5, quizá debido a su retirada en la fase proliferativa (se aconseja mantenerlo hasta los 8-12 meses de edad)6,7. Si se diagnostica la recidiva precozmente y el hemangioma está poco sobreelevado, es eficaz el timolol tópico al 0,5% en colirio8, y al 0,1% en gel9, y presenta una menor tasa de absorción sistémica y efectos adversos8,9. Es especialmente útil en el área periorbitaria, donde los corticoides intralesionales pueden deformar la morfología palpebral o elevar la presión intraocular8.
Queremos destacar la buena respuesta al timolol tópico en los pacientes para evitar o tratar las recidivas.
Bibliografía
1. Leaute-Labreze C, Taieb A. Efficacy of beta-blockers in infantile haemangiomas: the physiopathological significance and therapeutic consequences. Ann Dermatol Venerol. 2008; 135: 860-862.
2. Fette A. Propranolol in use for treatment of complex infant hemangiomas: literature review reganding current guidelines for preassessment and standards for care before initiation of therapy. Sci World J. 2013; 850193.
3. Lawley LP, Siegfried E, Todd JL. Propranolol treatment for hemangioma of infancy: risks and recommendations. Pediatr Dermatol. 2009; 26: 610-614.
4. Holmes WJ, Mishra A, Gorst C, Liew SH. Propranolol as first-line treatment for rapidly proliferating infantile haemangiomas. J Plast Reconstr Aesthet Surg. 2011; 64: 445-451.
5. Xiao Q, Li Q, Zhang B, Yu W. Propranolol therapy of infantile hemangiomas: efficacy, adverse effects, and recurrence. Pediatr Surg Int. 2013; 29(6): 575-581.
6. Spiteri Cornish K, Reddy AR. The use of propranolol in the management of periocular capillary haemangioma: a systematic review. Eye (Lond). 2011; 25(10): 1.277-1.283.
7. Sans V, Dumas de la Roque E, Berge J, Grenier N, Boralevi F, Mazereeuw-Hautier J, et al. Propranolol for severe infantile haemangiomas: follow-up report. Pediatrics. 2009; 124: 423-431.
8. Weissenstein A, Straeter A, Villalon G, Bittmann S. Topical timolol for small infantile hemangioma: a new therapy option. Turk J Pediatr. 2012; 54(2): 156-158.
9. Pope E, Chakkittakandiyil A. Topical timolol gel for infantile hemangiomas: a pilot study. Arch Dermatol. 2010; 14: 564-565.
Sueño y obesidad en la infancia
La obesidad y el síndrome metabólico son dos de los grandes problemas de salud infantil de la sociedad occidental. De forma paralela, en los últimos años también estamos asistiendo a una disminución de las horas de sueño entre la población infantil. Desde 1992, numerosos estudios epidemiológicos, tanto transversales como longitudinales, demuestran que la privación crónica de sueño en niños se asocia a un mayor riesgo de desarrollo de sobrepeso-obesidad y/o síndrome metabólico (hipertensión arterial, aumento de resistencia a la insulina y dislipemia). Los mecanismos precisos por los que dormir menos horas provoca obesidad son desconocidos, aunque parecen estar implicados múltiples factores, como las alteraciones en el eje hipotálamo-hipofisario (varios neuropéptidos como la leptina y la grelina), un mayor apetito con especial avidez por comidas de alto valor energético, o una mayor sensación de fatiga, con la consiguiente reducción de la actividad física y aparición de alteraciones en el ciclo sueño-vigilia (alteraciones del ritmo de la melatonina). En este trabajo se han revisado las evidencias actuales sobre la relación entre el sueño y la obesidad en la población pediátrica. Actualmente se acepta que los niños que duermen menos horas tienen mayor probabilidad de desarrollar sobrepeso y síndrome metabólico, aunque no se ha podido aún demostrar una clara relación de causalidad. Es necesario promover un sueño adecuado entre la población infantil, ya no sólo por los numerosos efectos beneficiosos conocidos (cognitivos, inmunológicos, conductuales, metabólicos e incluso de disminución de la mortalidad), sino también por un posible efecto preventivo de la obesidad y el síndrome metabólico.
Alimentación complementaria dirigida por el bebé («baby-led weaning»). ¿Es una aproximación válida a la introducción de nuevos alimentos en el lactante?
Tradicionalmente, la introducción de la alimentación complementaria pasa por un periodo de alimentación triturada, hasta que el lactante adquiere las habilidades para tomar comida en trocitos. En la práctica, el momento de la introducción de alimentos no triturados se ha ido retrasando, lo que ha llevado a una mayor frecuencia de problemas en la alimentación en esa edad.
La alimentación complementaria guiada por el bebé (baby-led weaning) se basa en que sea el propio lactante quien se alimenta llevándose la comida a la boca, en vez de ser alimentado con una cuchara por un adulto. En esta práctica, el lactante se incorpora pronto a la comida familiar y comparte su menú, manteniendo la lactancia materna. Algunos estudios observacionales de pequeño tamaño sugieren que esta técnica favorece los patrones de alimentación, aunque no se ha podido demostrar si se plasma en efectos beneficiosos para la salud. Su difusión surge a raíz de la recomendación de la Organización Mundial de la Salud de retrasar la introducción de la alimentación complementaria hasta los 6 meses, en un momento en que el lactante ha alcanzado hitos importantes en su desarrollo, lo que haría posible que se alimentara por sí mismo. Algunos de los aspectos contenidos en esta filosofía serían válidos para la mayoría de los lactantes, aunque es difícil aceptarlo en su radicalidad (oposición a las comidas con cuchara).
Las principales dudas que se plantean respecto a esta técnica son saber si el lactante recibe suficiente variedad de nutrientes y en una cuantía suficiente (p. ej., el hierro), si existe riesgo de atragantamiento y si la técnica es aplicable en todos los niños.
A fecha de hoy, parece importante que los pediatras conozcamos en qué consiste esta técnica de alimentación y podamos responder a las preguntas de los padres sobre su eficacia y seguridad.
Distrofia torácica asfixiante, o síndrome de Jeune, asociada a una malformación espinal cervical
La distrofia torácica asfixiante, o síndrome de Jeune, es una displasia ósea de herencia autosómica recesiva, con expresión fenotípica variable. El diagnóstico es fundamentalmente clínico y radiológico. Se caracteriza por la presencia de un tórax estrecho y acampanado, polidactilia, costillas horizontalizadas y huesos iliacos cortos, con una alteración típica del techo acetabular en tridente, y suele asociar otras complicaciones: nefrocalcinosis, hepatopatía colestásica, anomalías pancreáticas y retinianas. La distrofia torácica produce hipoplasia pulmonar secundaria e insuficiencia respiratoria restrictiva que puede ser mortal en etapas precoces de la vida. Aunque la existencia de malformaciones espinales no es un hallazgo frecuente, en este caso, el paciente presentaba una malformación de C1 que producía compresión medular. Se realizó una descompresión quirúrgica y, posteriormente, la evolución del paciente ha sido muy favorable. Concluimos que debe realizarse siempre el cribado de malformaciones espinales en pacientes afectados de este síndrome, ya que su tratamiento puede contribuir significativamente a mejorar su pronóstico y calidad de vida.
¿Por qué dudamos de si la leche de vaca es buena para los niños? Parte 2
La leche constituye un alimento básico en la alimentación humana, más allá del periodo de destete, al menos en la población de origen caucásico. En los últimos años han comenzado a circular, fundamentalmente a través de canales de información no profesionales, ideas sobre los perjuicios del consumo de la leche de vaca en la edad infantil. En la mayoría de ocasiones se trata de posturas apriorísticas con poco o ningún fundamento que las sustente. El papel del consumo de leche de vaca y la aparición de anemia ferropénica, la intolerancia a la lactosa y la alergia a las proteínas de leche de vaca constituyen algunas de las justificaciones que tradicionalmente se han utilizado para argumentar esa postura. A ellas se han unido más recientemente su influencia en la aparición del síndrome metabólico o de otras enfermedades no transmisibles o de origen autoinmune (como la diabetes mellitus tipo 1), pero también la relación con los trastornos del desarrollo, o como causa del aumento de mucosidad o de los problemas respiratorios de los niños. En estos artículos se repasan las debilidades y dudas, donde las hubiere, de cada uno de estos aspectos, para concluir con unas recomendaciones prácticas de consumo de leche en la etapa infantil.
¿Por qué dudamos de si la leche de vaca es buena para los niños? Parte 1
La leche constituye un alimento básico en la alimentación humana, más allá del periodo de destete, al menos en la población de origen caucásico. En los últimos años han comenzado a circular, fundamentalmente a través de canales de información no profesionales, ideas sobre los perjuicios del consumo de la leche de vaca en la edad infantil. En la mayoría de ocasiones se trata de posturas apriorísticas con poco o ningún fundamento que las sustente. El papel del consumo de leche de vaca y la aparición de anemia ferropénica, la intolerancia a la lactosa y la alergia a las proteínas de leche de vaca constituyen algunas de las justificaciones que tradicionalmente se han utilizado para argumentar esa postura. A ellas se han unido más recientemente su influencia en la aparición del síndrome metabólico o de otras enfermedades no transmisibles o de origen autoinmune (como la diabetes mellitus tipo 1), pero también la relación con los trastornos del desarrollo, o como causa del aumento de mucosidad o de los problemas respiratorios de los niños. En estos artículos se repasan las debilidades y dudas, donde las hubiere, de cada uno de estos aspectos, para concluir con unas recomendaciones prácticas de consumo de leche en la etapa infantil.
Hemangioma parotídeo neonatal: diagnóstico por resonancia magnética
Se presenta el caso de un recién nacido de 27 días de vida con una masa parotídea unilateral, sin otros hallazgos. Tras descartar causas infecciosas e inflamatorias, se realizaron estudios de imagen (ecografía y resonancia magnética) para establecer el diagnóstico definitivo de hemangioma parotídeo.
Edema hemorrágico del lactante
El edema agudo hemorrágico de la infancia (EAHI) es una vasculitis leucocitoclástica cutánea de características benignas, que afecta a lactantes menores de 2 años. Tiene numerosas similitudes con la púrpura de Henoch-Schönlein (PHS). Sin embargo, diversos datos indican que se trata de entidades clínicas diferentes.
Mostramos un caso de EAHI, junto con una breve revisión de sus características clínicas, histológicas e inmunológicas, considerando a su vez los datos que lo diferencian de la PHS.
Edema agudo hemorrágico infantil: experiencia con cinco casos
El edema agudo hemorrágico infantil (EAHI) es una vasculitis leucocitoclástica caracterizada por el desarrollo agudo de lesiones purpúricas en medallón sobre áreas de edema en la cara, los pabellones auriculares y las extremidades. Habitualmente, afecta a niños menores de 2 años y cursa con febrícula y buen estado general, siendo excepcional la afectación sistémica.
Esta entidad no ha sido reconocida en todo el mundo, y hay ciertas controversias sobre si se trata de una variante de la púrpura de Henoch-Schönlein o tiene un origen diferente.
Presentamos 5 casos diagnosticados de EAHI en nuestro centro en el periodo comprendido entre marzo de 2004 y marzo de 2005, así como una revisión de la bibliografía disponible al respecto.
Lipoblastoma en la infancia
El lipoblastoma es un tumor infrecuente del tejido embrionario, típico de la infancia y la adolescencia. Tiene un buen pronóstico por su limitada tendencia a infiltrar de forma local y generar metástasis, aunque su crecimiento es rápido y puede alcanzar grandes tamaños. Por este motivo, el tratamiento de elección es la excisión completa.
Se presenta el caso de dos pacientes de 7 meses y 7 años, respectivamente, intervenidos quirúrgicamente por lipoblastoma localizado en sitios inusuales: uno, en la pared abdominal, y el otro, en el espacio paravertebral. Se procedió a la extirpación completa de las lesiones. No se observaron signos de malignidad y la evolución inmediata y el seguimiento a medio y largo plazo (3 años y 6 meses, respectivamente) fueron favorables.
Hiperpigmentación de las falanges distales del lactante
La hiperpigmentación de las falanges distales del recién nacido es una dermatosis benigna transitoria de la infancia, autorresolutiva y no relacionada con otros trastornos cutáneos. Es un hallazgo habitual en los lactantes de piel negra, e infrecuente en las pieles más claras. La pigmentación se observa durante los primeros meses de vida, y va disminuyendo en intensidad durante el primer año.
Hepatitis virales
En conjunto, las hepatitis virales suponen un importante problema mundial, con unas elevadas tasas de incidencia y prevalencia, que varían ampliamente según las distintas regiones.
Hasta ahora se han caracterizado cinco tipos distintos de virus causantes de hepatitis, con unas características clínicas y epidemiológicas diferentes. El A y el E se transmiten por vía fecal-oral y no producen enfermedad crónica. Por otro lado, el B, el D y el C se transmiten por vía parenteral y sexual principalmente, y pueden ocasionar, sobre todo en población pediátrica, una afectación crónica.
En el estudio inicial del niño inmigrante se debe incluir el cribado serológico de la infección por el virus de la hepatitis B. Aunque la vacunación frente a este virus es universal, no se suele realizar de modo adecuado la inmunoprofilaxis en el recién nacido.
La hepatitis A es endémica en países en vías de desarrollo. Suele afectar a niños que regresan a su país para visitar a amigos y familiares, por lo que es especialmente importante indicar la vacunación o la administración de gammaglobulina hiperinmune, según el caso, antes del viaje.
La incidencia de hepatitis C en general es baja en la infancia (<0,2%); sólo se debe realizar un cribado serológico en niños inmigrantes con factores de riesgo (antecedente de transfusión, hijos de madre con virus de la hepatitis C positivo, etc.).
Protocolo de actuación en pacientes con displasia broncopulmonar/enfermedad pulmonar crónica (y II)
La displasia broncopulmonar/enfermedad pulmonar crónica de la infancia constituye un grupo heterogéneo de enfermedades respiratorias cada vez más frecuentes en nuestro medio debido, principalmente, a una mayor supervivencia de los recién nacidos de extremado bajo peso. Es una patología multisistémica muy compleja, con una etiopatogenia multifactorial, un cuadro clínico variado con participación de diferentes aparatos y sistemas, así como con muy diversas posibilidades diagnósticas y terapéuticas, que deberán conocerse en profundidad para establecer un buen control de esta enfermedad. Por ello, se requiere un seguimiento individualizado y un abordaje multidisciplinar, en el que es necesaria la implantación de un programa bien estructurado de intervención y seguimiento.
El objetivo de este trabajo es exponer los principales problemas asociados a los pacientes con displasia broncopulmonar/enfermedad pulmonar crónica de la infancia, así como elaborar un plan de actuación tras el alta del servicio de neonatología.
Hamartoma fibroso de la infancia
El hamartoma fibroso de la infancia es un tumor raro, benigno, descrito por primera vez por Reye en 1956 con el término de «tumor fibromatoso subcutáneo de la infancia». Fue Enzinger, en 1965, quien definitivamente acuñó el término de «hamartoma fibroso de la infancia». Suele aparecer durante los primeros 2 años de vida, y es congénito hasta en un 15-20% de los casos. Es típica la presentación en forma de lesión única, asintomática, predominantemente en la región axilar, el tronco superior, la región inguinal o los genitales externos. La biopsia y la tinción con hematoxilina-eosina suelen ser suficientes para confirmar el diagnóstico, aunque las técnicas de inmunohistoquímica también pueden ser útiles. No hay evidencia de regresión espontánea del hamartoma fibroso de la infancia, pero tiene un pronóstico excelente, ya que se localiza exclusivamente en la dermis y el tejido celular subcutáneo, sin invadir los tejidos más profundos o las vísceras. El tratamiento de elección es la extirpación completa de la lesión, con tasas de recidiva muy bajas, incluso tras extirpaciones incompletas.
Edema hemorrágico agudo en un lactante
Niña de 20 meses de edad que había presentado la semana previa un cuadro catarral febril, en la que aparecieron placas edematosas, equimótico-purpúricas en las extremidades inferiores de forma simétrica, ni dolorosas a la palpación ni pruriginosas. No había lesiones en la cara y su estado general era bueno. Se realizó el diagnóstico de edema agudo hemorrágico del lactante (EAHL) por el aspecto clínico de las lesiones. Se le realizó un control evolutivo en el centro de salud, sin que requiriera tratamiento específico, y las lesiones desaparecieron completamente en el plazo de 2 semanas.
El edema agudo hemorrágico del lactante es una vasculitis leucocitoclástica de pequeños vasos, con unas manifestaciones cutáneas muy llamativas, por el aspecto, la rapidez y la brusquedad de aparición de las lesiones, a pesar de lo cual tiene una evolución benigna, puesto que no hay afectación del estado general. El diagnóstico debe ser clínico y no es preciso instaurar ningún tratamiento.
Valores normales de hormona antimülleriana en niños españoles
Introducción: La hormona antimülleriana (AMH) es el factor testicular responsable de la regresión de las estructuras derivadas de los conductos de Müller. En este trabajo se presentan los valores normales de la concentración de AMH en los varones españoles en edad pediátrica. Asimismo, se ofrece un gráfico de distribución en percentiles de la concentración de AMH, que puede resultar útil para conseguir diagnósticos precisos en la evaluación diagnóstica de gónadas bilateralmente no palpables y en los procesos intersexuales.
Pacientes y métodos: Se obtuvieron 240 muestras de sangre de niños de 0-18 años de edad, que fueron remitidos a nuestro servicio por diversas causas; 35 de las muestras se obtuvieron de sangre de cordón umbilical y se utilizaron para determinar la concentración de la hormona en el periodo neonatal. Se determinó la concentración por medio de radioinmunoanálisis por adsorción de enzimas usando anticuerpos contra la hormona recombinante humana.
Resultados: La concentración de AMH (en ng/mL) muestra un valor mínimo (desviación estándar) en el periodo neonatal de 31,90 (21,46), durante el cual no se encontraron diferencias estadísticamente significativas entre individuos de este grupo según su edad gestacional o su peso al nacimiento; entre el mes de vida y los 4 años se observa un aumento de la concentración (51,55 [30,36]), seguido de un periodo en meseta hasta los 8 años (50,85 [36,77]). Posteriormente, se aprecia un descenso hasta un mínimo a los 12 años (38,60 [28,92]), con una disminución hasta niveles basales a los 14 años (14,50 [16,65]), que se mantiene tras esta edad (12,05 [28,43]).
Conclusiones: Los resultados de este estudio coinciden con los de otros autores y confirman que la AMH puede utilizarse como marcador específico de tejido testicular en niños, especialmente en los neonatos, utilizando suero obtenido de sangre de cordón umbilical.
Hemorragia intracraneal por sangrado debido a una deficiencia de vitamina K tras un parto en el domicilio
Sr. Director:
La relación entre el déficit de vitamina K y la enfermedad hemorrágica del recién nacido se conoce desde 1952, año en que fue descrita por Dam et al.1. Hoy en día, se prefiere denominarla «sangrado por deficiencia de vitamina K», puesto que puede presentarse durante todo el primer año de vida y porque no todos los sangrados en el periodo neonatal están causados por un déficit de vitamina K2,3. Se define como sangrado debido a una inadecuada actividad de los factores de la coagulación dependientes de la vitamina K (II, VII, IX y X), que se corrige con la administración de vitamina K. Actualmente esta entidad se clasifica en temprana, clásica y tardía, según el momento de aparición; si el sangrado se presenta tras la primera semana de vida, corresponde a la forma tardía4.
Se presenta el caso de una lactante de 40 días de vida, en la que se observó un cuadro compatible con sangrado por deficiencia de vitamina K. Entre los antecedentes personales destaca que el parto se realizó en el domicilio y que la niña no recibió ninguna dosis de vitamina K intramuscular u oral; la alimentación se llevó a cabo mediante lactancia materna exclusiva.
La niña ingresó en la unidad de cuidados intensivos pediátricos por sospecha de sepsis, ya que presentaba rechazo de las tomas, hipotonía y apneas. En la exploración física se apreciaba un mal estado general, con quejido, taquicardia de 180 lpm, mala perfusión periférica y coloración pálido-grisácea. Asimismo, presentaba un importante cefalohematoma parietal de unos 60 3 50 3 30 mm, tras el intento de canalización venosa, y sangrado por puntos de punción. Entre los exámenes complementarios destacaba una anemia severa (hematocrito del 16% y hemoglobina de 5,4 g/dL), junto con una grave afectación de la hemostasia (actividad de protrombina del 34% y tiempo de protrombina de 20,6 seg), por lo que se trasfundió un concentrado de hematíes y se inició tratamiento con vitamina K intravenosa y plasma fresco congelado. El recuento leucocitario y la fórmula, las plaquetas y los parámetros infecciosos (PCR y PCT) fueron normales.
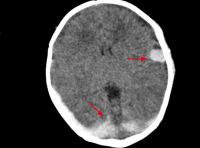
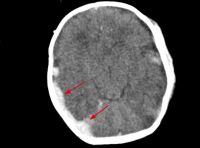
Dada la afectación neurológica y la ausencia de evidencia de sangrado externo, se realizó una tomografía computarizada craneal, en la que se observó un hematoma subdural parietotemporal derecho, una colección subdural izquierda y un hematoma subdural temporal izquierdo con extensión al espacio subaracnoideo de la convexidad (figuras 1 y 2). A las 24 horas presentó una corrección total de la hemostasia (actividad de protrombina del 133% y tiempo de protrombina de 9,3 seg) y se completó la recuperación de la afectación neurológica.
Ante la sospecha de sangrado por deficiencia de vitamina K se preguntó a los padres por la atención posparto de la niña, quienes confirmaron que no se le había administrado vitamina K, y por la aparición de sangrados en días previos, respecto a lo que refirieron la aparición de una epistaxis autolimitada 48 horas antes. Se descartaron otras causas de sangrado intracraneal del lactante, como afectaciones hematológicas, tirosinemia, homocistinuria y otras enfermedades metabólicas.
La hemorragia intracraneal es frecuente (hasta en un 30-60% de los casos) y característica de la forma tardía del sangrado por deficiencia de vitamina K5. En algunos casos puede verse precedida por los llamados «sangrados de aviso», como las equimosis, el sangrado nasal (que la paciente presentó 48 h antes del inicio del cuadro) y la supuración umbilical, que deben hacer sospechar este cuadro para iniciar su estudio y tratamiento de manera precoz e impedir, de este modo, su progresión hacia el sangrado intracraneal6. En la práctica, tras la sospecha clínica, un tiempo de protrombina claramente alargado en presencia de una concentración de fibrinógeno y un recuento plaquetario normal es altamente sugestivo de deficiencia de vitamina K. La normalización de los valores alterados tras la administración de vitamina K confirma el diagnóstico7.
Los lactantes alimentados mediante fórmula alcanzan niveles de vitamina K en sangre hasta diez veces más rápido que los alimentados con lactancia materna, lo que conlleva, salvo excepciones, que estén protegidos contra la forma clásica y tardía. Esta última afecta, casi exclusivamente, a lactantes alimentados al pecho. El cuadro puede prevenirse mediante la administración de vitamina K durante la asistencia inicial al recién nacido sano8,9, en varias dosis orales o en dosis única intramuscular; esta última ha mostrado una mayor efectividad en la prevención de la forma tardía, cuya frecuencia sin profilaxis mediante vitamina K es de 4-10 casos por cada 100.000 nacimientos.
Este caso pone de manifiesto la necesidad de una correcta asistencia al recién nacido sano, que incluya la profilaxis ocular contra la oftalmia neonatal y la administración de vitamina K, ya que una de las labores del pediatra, además de cuidar del niño enfermo, es promover, proteger y apoyar la salud de los recién nacidos sanos8.
Bibliografía
- Dam H, Dyggve H, Larsen H, Plum P. The relation of vitamin K deficiency to hemorrhagic disease of the newborn. Adv Pediatr. 1952; 5: 129-153.
- Gözü Pirinccioglu A, Gurkan F, Bosnak M, Acemoglu H, Davutoglu M. Intracranial hemorrhage: clinical and demographic features of patients with late hemorrhagic disease. Pediatr Int. 2011; 53: 68-67.
- Sutor AH, Von Kries R, Cornelissen EA, McNinch AW, Andrew M. Vitamin K deficiency bleeding (VKDB) in infancy. J Thromb Haemost. 1999; 81: 456-461.
- Stoll BJ, Kliegman RM. Trastornos hematológicos. En: Behrman, Kliegman, Jonson, eds. Nelson. Tratado de pediatría. Madrid: Elsevier, 2004; 606-608.
- Sutor AH. Vitamin K deficiency bleeding in infants and children. A status report. En: Sutor AH, Hathaway WE, eds. Vitamin K in infancy. Stuttgart, Nueva York: Schattauer, 1995; 3-18.
- McNinch AW, Tripp JH. Haemorrhagic disease of the newborn in the British Isles: two year prospective study. BMJ. 1991; 303: 1.105-1.109.
- Sutor AH, Dagres N, Niederhoff H. Late form of vitamin K deficiency bleeding in Germany. Klin Pädiatr. 1995; 207: 89-97.
- Figueras Aloy J, García Alix A, Alomar Ribes A, Blanco Bravo D, Esqué Ruiz MT, Fernández Lorenzo JR. Recomendaciones de mínimos para la asistencia al recién nacido sano. An Pediatr (Barc). 2001; 55: 141-145.
- Sánchez Luna M, Pallás Alonso CR, Botet Mussons F, Echániz Urcelay I, Castro Conde JR, Narbona E. Recomendaciones para el cuidado y atención del recién nacido sano en el parto y en las primeras horas después del nacimiento. An Pediatr (Barc). 2009; 71(04): 349-361.
Neumonitis intersticial crónica del lactante
Sr. Director:
Las enfermedades pulmonares intersticiales (EPI) en la infancia constituyen un grupo heterogéneo de enfermedades con muy escasa prevalencia (3,6 casos por millón de niños)1, por lo que inicialmente fueron clasificadas según los conocimientos extraídos de pacientes adultos. Posteriormente se puso de manifiesto que existen formas de EPI propias de la infancia y que el curso de las descritas en el adulto también es diferente en el niño, donde la respuesta al tratamiento es mayor y con mejor pronóstico. Estas peculiaridades podrían deberse a las diferentes etapas de desarrollo y maduración de los pulmones2. Entre los años 1997 y 2002, un grupo de neumólogos pediátricos de la Sociedad Respiratoria Europea (ERS)3 reevaluaron los expedientes de 185 niños con EPI, clasificándolos en cuatro grupos principales de diagnóstico: a) enfermedad parenquimatosa pulmonar de causa conocida (p. ej., neumonitis por hipersensibilidad); b) neumonía intersticial idiopática (p. ej., neumonía intersticial descamativa, neumonía intersticial linfocítica, neumonía intersticial no específica); c) otras formas de neumonía intersticial (p. ej., sarcoidosis), y d) trastornos congénitos (p. ej., disfunción del surfactante y linfangiectasia). Posteriormente se formó un grupo multidisciplinario, denominado Children's Interstitial Lung Disease (chILD), que estableció los siguientes criterios diagnósticos de EPI4: 1) presencia de síntomas respiratorios (tos, respiración difícil, intolerancia al ejercicio); 2) signos (taquipnea, crepitantes, retracciones, acropaquias, estancamiento ponderal, insuficiencia respiratoria); 3) hipoxemia, y 4) alteración difusa en la imagen radiológica. En 2002, la American Thoracic Society (ATS) y la ERS propusieron una clasificación de consenso, describiendo como formas clínicas específicas de la infancia la taquipnea persistente con hiperplasia de células endocrinas, la glucogenosis intersticial pulmonar, la enfermedad intersticial causada por alteraciones genéticas de las proteínas del surfactante y la neumonitis intersticial crónica del lactante.
Presentamos el caso de un varón de mes y medio de vida, sin consanguinidad ni otros antecedentes familiares de interés, y con líquido amniótico meconial en el parto como único dato obstétrico reseñable, hospitalizado tras el nacimiento por un cuadro de insuficiencia respiratoria compatible con taquipnea transitoria del recién nacido. A los 35 días de vida reingresó por presentar desnutrición y dificultad respiratoria de pocas horas de evolución, sin fiebre asociada. En la exploración física destacaba un aspecto desnutrido, un tiraje subcostal y una hipoventilación generalizada. Tras los primeros estudios complementarios realizados se descartó la existencia de fibrosis quística, déficit de alfa-1-antitripisina, inmunodeficiencia y neumonía por aspiración. Se realizó una fibroscopia flexible para descartar malformaciones en las vías respiratorias superiores, así como un tránsito esofagogastroduodenal, que resultaron normales. Se solicitó la realización de un proteinograma y un estudio de inmunoglobulinas y poblaciones linfocitaras, con resultados dentro de la normalidad, y una medición de la concentración intracelular de adenosín trifosfato, que demostró una respuesta celular inmunitaria moderada. En la reacción en cadena de la polimerasa no se detectó virus de la inmunodeficiencia humana, y el resto de serologías virales en sangre fueron irrelevantes. La radiografía de tórax mostró un patrón intersticial bilateral (figura 1) y en la tomografía computarizada torácica (figura 2) destacaban infiltrados en vidrio esmerilado bibasales. Ante la sospecha de EPI, se realizó una biopsia pulmonar, que mostraba cambios de fibrosis septal, hiperplasia de neumocitos, zonas de descamación y algún histiocito, datos compatibles con una neumonitis intersticial crónica del lactante. Se recogieron cultivos a partir de las muestras, que fueron negativos para Pneumocystis jiroveci, Criptococcus y micobacterias; en general, no creció ningún microorganismo. A partir de estos resultados, se instauró tratamiento con corticoides (orales y bolos) e hidroxicloroquina. Pese a ello, el paciente sufrió un empeoramiento progresivo, con aumento de la dificultad respiratoria y de las necesidades de oxígeno. Secundariamente, presentó un síndrome de Cushing y dificultad para la alimentación, por lo que fue necesario realizar una gastrostomía percutánea. Se planteó la posibilidad de realizar un trasplante pulmonar, por lo que se contactó con un centro de referencia, pero finalmente el paciente falleció a los 7 meses de vida en el contexto de una sobreinfección por Pseudomonas aeruginosa. Los resultados de la necropsia confirmaron la existencia de una neumonitis intersiticial crónica del lactante. No se hallaron alteraciones en otros órganos.
La neumonitis intersticial crónica del lactante es una de las formas de EPI específicas de la infancia, descrita por primera vez por Katzenstein et al.5 en 1995, a partir de los hallazgos en 9 pacientes no clasificables en ninguna de las formas descritas hasta el momento. El inicio de los síntomas se sitúa entre los 15 días y los 11 meses de vida, y los más frecuentes son la tos, la taquipnea y el estancamiento ponderoestatural. La clínica y la existencia de un patrón radiológico compatible son altamente sugestivos de EPI, pero el diagnóstico definitivo es anatomopatológico. En la biopsia se muestra que las alteraciones más significativas son el engrosamiento de los septos alveolares, la infiltración por células mesenquimales, la hiperplasia de neumocitos tipo 2 y el incremento de macrófagos intraalveolares6. La etiología se desconoce, pero podría ser secundaria a una respuesta alterada a la infección en un pulmón inmaduro7. Los corticoides son el pilar fundamental del tratamiento médico8; puede emplearse prednisolona o prednisona en una dosis de 1-2 mg/kg/día durante 6-12 semanas, o metilprednisolona en bolos de 10-30 mg/kg/día i.v. durante 3 días consecutivos mensualmente. Pueden asociarse otros fármacos, aunque los más empleados son la cloroquina y la hidroxicloroquina. La tasa de respuesta al tratamiento de la neumonitis intersticial crónica del lactante es inferior que la de la EPI en niños, valorada como entidad general (40-54%)9. El trasplante pulmonar sigue siendo el tratamiento definitivo y la única esperanza de supervivencia para estos pacientes, pero muchos fallecen antes de que sea posible realizarlo.
Bibliografía
- Dinwiddie R, Sharief N, Crawford O. Idiopathic interstitial pneumonitis in children: a national survey in the United Kingdom and Ireland. Pediatr Pulmonol. 2002; 34(1): 23-29.
- Clement A, Eber E. Interstitial lung diseases in infants and children. Eur Respir J. 2008; 31(3): 658-666.
- Clement A; ERS Task Force. Task force on chronic interstitial lung disease in immunocompetent children. Eur Respir J. 2004; 24(4): 686-697.
- Deutsch GH, Young LR, Deterding RR, Fan LL, Dell SD, Bean JA, et al. Diffuse lung disease in young children. Application of a novel classification scheme. Am J Respir Crit Care Med. 2007; 176: 1.120-1.128.
- Katzenstein ALA, Gordon LP, Oliphant M, Swender PT. Chronic pneumonitis of infancy. A unique form of interstitial lung disease occurring in early childhood. Am J Surg Pathol. 1995; 19: 439-447.
- Vázquez Cordero C. Neumonitis intersticial crónica del lactante. An Esp Pediatr. 2002; 56 Supl 2: 54-58.
- Barbato A, Panizzolo C. Chronic interstitial lung disease in children. Paediatr Respir Rev. 2000; 1(2): 172-178.
- Kottmann RM, Hogan CM, Phipps RP, Simer PJ. Determinants of initiation and progression of idiopathic pulmonary fibrosis. Respirology. 2009; 14: 917-933.
- Dinwiddie R. Treatment of interstitial lung disease in children. Paediatr Respir Rev. 2004; 5: 108-115.
Pericarditis recurrente secundaria a un quiste pericárdico
Los procesos expansivos intratorácicos son infrecuentes en la infancia, y se localizan habitualmente en el mediastino. La escasa expresión clínica inicial condiciona un diagnóstico tardío y dificulta el tratamiento efectivo. Se clasifican según la localización topográfica (anterior, media o posterior), lo que permite establecer una orientación diagnóstica basada en las estructuras de cada compartimento. La patología tumoral es la más frecuente, aunque no hay que descartar la etiología infecciosa o malformativa (quística-vascular) y la patología tiroidea o pericárdica, como el caso que motiva esta publicación. La radiografía de tórax es la técnica diagnóstica inicial, aunque generalmente se requiere la realización de una tomografía computarizada (mediastino anterior y medio) o una resonancia magnética (mediastino posterior), que localizan y delimitan la lesión e informan de su consistencia y contenido. La ecografía es coste-efectiva, no invasiva, está libre de radiación y permite evaluar el timo o el pericardio. Las masas pericárdicas son infrecuentes, generalmente congénitas, aunque pueden tener un origen inflamatorio; su tratamiento es conservador, y está indicada la cirugía si el tamaño es grande o la sintomatología persistente.
Hamartoma fibrolipomatoso congénito
El hamartoma fibrolipomatoso congénito precalcáneo es una entidad de la infancia de naturaleza benigna, que aparece en el nacimiento o unos meses después, en forma de una lesión nodular, unilateral o, más frecuentemente, bilateral y simétrica, en la parte posteromedial de los talones. Normalmente son lesiones asintomáticas y no se asocian otras alteraciones. Habitualmente no es necesario realizar ningún tratamiento.
Tratamiento del hemangioma de la infancia con propranolol. Precauciones
Sr. Director:
Hemos leído con interés el artículo publicado en su revista por Valdivielso-Ramos et al.1. Efectivamente, desde la publicación del trabajo de Leaute-Labreze2 en 2008 sobre el tratamiento con propranolol de los hemangiomas infantiles (HI), este tratamiento ha sido ampliamente utilizado en numerosos casos y series publicados3. La eficacia del tratamiento con propranolol parece ser superior a la de los corticoides orales y, a diferencia de éstos, actúa también en los hemangiomas en fase no proliferativa. En el tratamiento de los hemangiomas, el propranolol se ha utilizado en dosis de 1-3 mg/kg durante 6-9 meses, y siempre bajo supervisión cardiológica, sobre todo al inicio. El tratamiento con este fármaco no está exento de riesgos y efectos adversos, como la bradicardia, la hipotensión, el broncoespasmo y la hipoglucemia. De hecho, se han publicado varios casos de convulsiones por hipoglucemia y falta de reactividad por hipotensión y bradicardia que (aunque ninguno de estos episodios ha tenido un desenlace fatal) han obligado a solicitar asistencia urgente a domicilio o en servicios de urgencia hospitalarios4-10.
El tratamiento del HI con propranolol no es una indicación aprobada para este fármaco, por lo que su administración debe realizarse con carácter de uso compasivo, con la responsabilidad que ello supone para el médico prescriptor en caso de producirse un efecto indeseable. Ello preocupa especialmente, ya que se está tratando una patología que la mayoría de las veces no es de riesgo vital para el paciente y que aparece en lactantes, en una edad de incidencia máxima de muerte súbita. Para la aprobación de su indicación, así como para la comercialización de una solución oral de propranolol, la Agencia Española del Medicamento, la European Medicines Agency y la Food and Drug Administration exigen la realización de un estudio clínico aleatorizado y controlado con placebo que demuestre la eficacia y la seguridad de este fármaco en los lactantes. Dicho estudio se ha puesto en marcha en varios países, entre ellos España. Se trata de un estudio multicéntrico controlado, en el que se comparan dos dosis diferentes de propranolol (1 y 3 mg/kg/día) frente a placebo. Este estudio, entre otros objetivos, permitiría establecer la dosis y la duración óptima del tratamiento. En España existen varios centros participantes en este estudio, cuyos investigadores principales aparecen como firmantes de esta carta.
El reclutamiento de pacientes para este estudio está siendo inferior al esperado, en parte debido a que al mismo tiempo se está administrando propranolol en uso compasivo por diversos especialistas. Por ello, queremos dar a conocer la existencia de este ensayo con la intención de reclutar el máximo número de pacientes en el menor tiempo posible y poder resolver, sobre bases científicas sólidas, las cuestiones relativas a la pauta y el tiempo requerido de administración con propranolol en el tratamiento del HI en los futuros pacientes. El resultado de este estudio permitirá establecer el tratamiento más adecuado para estos hemangiomas.
Los criterios de inclusión pueden consultarse en la siguiente dirección: http://clinicaltrials.gov/ct2/show/study/NCT01056341
Si está interesado en participar y trata a pacientes que cumplan los anteriores criterios, póngase en contacto con el investigador principal del hospital más cercano a su lugar de trabajo para establecer la vía de derivación más adecuada.
Direcciones de contacto en:
• Barcelona:
Eulalia Baselga (Hospital Sant Pau): ebaselga@dermik.es; M. Antonia González (Hospital Sant Joan de Déu): magonzalez@hsjdbcn.org
• Madrid:
Juan Carlos López (Hospital La Paz): queminfantil.hulp@salud.madrid.org; Antonio Torrelo (Hospital Niño Jesús): atorrelo@aedv.es
• Sevilla:
José Bernabeu (Hospital Virgen del Rocío): jbernabeuw@gmail.com
• A Coruña:
Jesús del Pozo (Hospital Universitario de A Coruña): jesus.del.pozo.losada@sergas.es
• Valencia:
M.ª Isabel Febrer (Hospital Universitario de Valencia): febrer_isa@gva.es; o bien en el siguiente correo electrónico: estudiohemangiol@pierre-fabre.es
Muchas gracias por su colaboración.
Investigadores del Estudio Hemangiol.
1. Valdivielso-Ramos M, Mauleón C, Velázquez D, de la Cueva P, Usano A, Hernanz JM. Buena respuesta al tratamiento con propranolol de un hemangioma «en Cyrano». Acta Pediatr Esp. 2010; 68: 460-462.
2. Leaute-Labreze C, Dumas de la Roque E, Hubiche T, Boralevi F, Thambo JB, Taieb A. Propranolol for severe hemangiomas of infancy. N Engl J Med. 2008; 358(24): 2.649-2.651.
3. Sans V, De la Roque E, Berge J, Grenier N, Boralevi F, Mazereeuw- Hautier J, et al. Propranolol for severe infantile hemangiomas: follow-up report. Pediatrics. 2009; 124(3): e423-e431.
4. Siegfried EC, Keenan WJ, Al-Jureidini S. More on propranolol for hemangiomas of infancy. N Engl J Med. 2008; 359(26): 2.846-2.847.
5. Pavlakovic H, Kietz S, Lauerer P, Zutt M, Lakomek M. Hyperkalemia complicating propranolol treatment of an infantile hemangioma. Pediatrics. 2010; 126(6): e1589-e1593.
6. Lawley LP, Siegfried E, Todd JL. Propranolol treatment for hemangioma of infancy: risks and recommendations. Pediatr Dermatol. 2009; 26(5): 610-614.
7. Fusilli G, Merico G, Gurrado R, Rosa T, Acquafredda A, Cavallo L. Propranolol for infantile haemangiomas and neuroglycopenic seizures. Acta Paediatr. 2010; 99(12): 1.756-2.227.
8. Frieden IJ, Drolet BA. Propranolol for infantile hemangiomas: promise, peril, pathogenesis. Pediatr Dermatol. 2009; 26(5): 642-644.
9. Bonifazi E, Acquafredda A, Milano A, Montagna O, Laforgia N. Severe hypoglycemia during successful treatment of diffuse hemangiomatosis with propranolol. Pediatr Dermatol. 2010; 27(2): 195-196.
10. Holland KE, Frieden IJ, Frommelt PC, Mancini AJ, Wyatt D, Drolet BA. Hypoglycemia in children taking propranolol for the treatment of infantile hemangioma. Arch Dermatol. 2010; 146(7): 775-778.